Методы диагностики
При подозрении на остеопороз назначается обследование, в рамках которого определяется показатель минеральной плотности (уровень насыщения кальцием) костей. Этот метод известен как денситометрия.
https://youtube.com/watch?v=xmtG8kR8Lkg
 Анализ на плотность костей проводится с использованием:
Анализ на плотность костей проводится с использованием:
- УЗИ;
- рентгена.
При необходимости назначаются биохимический анализ крови и другие методы обследования.
УЗИ
УЗИ-денситометрия считается наиболее распространенным методом диагностики патологии. Его суть сводится к следующему: определяется скорость прохождения ультразвуковой волны через костную структуру. Чем ткань плотнее, тем выше этот показатель.
УЗИ-денситометрия проводится с помощью высокочувствительной аппаратуры. Метод позволяет с максимальной точностью определить уровень плотности костной массы в любых отделах позвоночника. Такое обследование позволяет диагностировать остеопороз на начальной стадии развития, когда отклонение от нормы не превышает 4%.
Ультразвуковая денситометрия обладает следующими преимуществами в сравнении с другими методиками:
- абсолютная безвредность;
- высокая точность даже на начальных стадиях развития патологии;
- результаты обследования становятся известными спустя несколько минут;
- отсутствие противопоказаний к проведению процедуры.
УЗИ-денситометрию разрешено проводить беременным и кормящим женщинам, детям и лицам преклонного возраста.
Рентген
 Рентгеновская денситометрия также считается высокоинформативным и точным методом диагностики остеопороза. Его главный недостаток заключается в том, что в ходе обследования ткани подвергаются вредному облучению. В связи с этим метод имеет множество противопоказаний.
Рентгеновская денситометрия также считается высокоинформативным и точным методом диагностики остеопороза. Его главный недостаток заключается в том, что в ходе обследования ткани подвергаются вредному облучению. В связи с этим метод имеет множество противопоказаний.
Суть рентгеновской денситометрии сводится к тому же принципу, что и УЗИ. Минеральная плотность костей в этом случае оценивается на основании скорости прохождения лучей через позвоночные структуры.
Биохимический анализ крови и мочи
При остеопорозе меняется состав крови и мочи. Поэтому при подозрении на заболевание назначаются:
- Биохимический анализ крови. Показывает концентрацию гормонов, синтезируемых щитовидной, половыми и паращитовидной железами.
- Биохимический анализ мочи. Показывает концентрацию в организме магния, кальция и фосфор, элементов, отвечающих за построение костей.
Биохимический анализ позволяет выявить патологию на ранних стадиях развития. Также к этому методу прибегают для контроля эффективности проводимого лечения.
Другие методы
В ряде случаем денситометрия не способна выявить места, где происходит истончение костной структуры. В подобных обстоятельствах применяется сцинтиграфия, предусматривающая введение в организм контрастного вещества. Последнее «подсвечивает» проблемные участки.
Дополнительно к указанным методам применяется обследование на аппарате МРТ. Он позволяет оценить характер изменений, происходящих в костной ткани, и функциональность позвоночника.
В редких случаях врач применяет генетический анализ. К этому методу прибегают, когда среди ближайших родственников пациента выявлялись случаи возникновения остеопороза.
Остеопороз характеризуется симптомами, которые возникают также при других патологиях. Поэтому, если возникает подозрение на истончение костной ткани позвоночника, необходимо провести комплексное обследование пациента.
Лабораторная диагностика
 Для диагностики болезни необходимо сдать анализ крови на биохимию.
Для диагностики болезни необходимо сдать анализ крови на биохимию.
Часто выявить проблему удается лишь после перелома. Для поставки диагноза нужно посетить кабинет ортопеда, где будет проведен первичный осмотр, выяснит жалобы и назначит ряд лабораторных анализов. Выявить остеопороз вовремя помогут такие исследования:
- биохимия крови и мочи;
- исследование на гормоны;
- обследование на определение структуры костей.
Биохимия на остеопороз
В плазме содержатся специальные маркеры, которые определяют степень развития недуга. Этот вид обследования помогает оценить качество кальциевого обмена, с которым связано здоровье ткани. Процессы, которые происходят в крови, демонстрируют общее состояние организма, тогда как с развитием остеопороза кальций и фосфор — основные элементы здоровья костей, вымываются из организма. Анализ крови на остеопороз нужно сделать, чтобы определить такие вещества:
- Уровень кальция в крови. Главная составляющая костной ткани, из-за недостатка которого возникает хрупкость. Остеопороз влияет на его концентрацию в организме, уменьшая его. Норма кальция в пожилом возрасте составляет 2,05—2,55 г/л.
- Остеокальцин. Это коллагеновый костный белок, вырабатываемый остеобластами. Остеокальцин при остеопорозе играет ключевую роль в минерализации структуры костных тканей, и небольшое колебание укажет на патологию.
Анализ крови на гормоны
 На фоне гормонального дисбаланса наблюдают ломкость костей.
На фоне гормонального дисбаланса наблюдают ломкость костей.
Плазму на изучение также берут с целью узнать уровень содержания разных видов активных пептидов. В минеральном обмене участвует паратиреоидный гормон, который вырабатывает щитовидная железа. Паратгормон регулирует обмен солей фосфора и кальция. В норме этот показатель одинаковый для обоих полов. Но если его уровень превышает отметку 117 пг/мл — это считается признаком нарушения
Помимо паратгормона, необходимо обращать внимание на концентрацию кортизола, тестостерона и эстрадиола, который определяется только у женщин
Специфические маркеры недуга
Основные маркеры остеопороза:
- В-Cross Laps. Показывает скорость вымывания полезных минералов из костей, а также разрушение коллагена 1-го типа. Превышение нормальных цифр этого показателя свидетельствует о том, что развивается ревматоидный артрит или остеопатия.
- Щелочная фосфатаза. Этот фермент служит показателем деструкции костей.
Общий анализ мочи
 Для исследования используют утреннею мочу.
Для исследования используют утреннею мочу.
Исследование урины необходимо сдать для того, чтобы определить содержание неорганического фосфора и ДПИДа — высокоспецифических показателей метаболических процессов:
- Фосфор неорганический. Входит в состав костей. Также как и кальций в крови, содержание электролита в зависимости от патологии колеблется. Норма для взрослых составляет 15—42 ммоль/сутки.
- Дезоксипиридинолин (ДПИД). Показатель количества коллагена в соединительной ткани, который указывает на степень разрушения костной структуры. Высокий уровень зачастую фиксируется при менопаузе у женщин.
Обследование костной массы
Сдачи лабораторных анализов может быть недостаточно, поскольку они не показывают плотность скелета, и дают приблизительное представление о развитии патологии. Для четкой картины применяются инструментальные методы, среди которых:
- Денситометрия. Способ, который помогает зафиксировать плотность костной массы, вычислить риск перелома. Исследование проходит с помощью ультразвукового прибора или рентгена.
- Сцинтиграфия. Радиоизотопный скрининг. Отличается высокой точностью показателей.
- Трепанобиопсия. Метод, при котором для исследования извлекается костная ткань.
Показания
Поскольку потеря минеральной плотности костей (МПК) всегда является следствием какого-либо заболевания или состояния, то существуют определенные категории лиц, которым показано обследование на остеопороз.
Так, показаниями к обследованию являются:
- возраст старше 45 лет для женщин и старше 55 для мужчин;
- женщины в период постменопаузы;
- эндокринные нарушения (сахарный диабет, нарушение функции щитовидной железы);
- многократные беременности (более 3) или длительное кормление грудью;
- несколько случаев перелома костей в течение 3–5 лет;
- пациенты, принимающие препараты группы кортикостероидов, а также транквилизаторы и противосудорожные препараты;
- ведение малоподвижного образа жизни (длительный постельный режим, использование инвалидного кресла);
- резкое похудание или постоянный маленький вес;
- наличие родственников с диагнозом остеопороз.
Важно! Недостаточное поступление в организм витамина Д может стать причиной развития остеопороза. Курение и употребление спиртных напитков, являются одной из причин развития остеопороза
Клинический осмотр
На этапе диспансеризации терапевт может выявить группу с повышенным риском остеопороза. Из симптомов остеопороза врач может выделить кифотическую деформацию в грудном отделе позвоночника, заметное уменьшение роста пациента по сравнению с прошлым посещением. К клиническим маркерам остеопороза также можно отнести жалобы на боль в спине. Шанс попасть на прием травматолога есть:
- у женщин с преждевременной менопаузой;
- у людей с семейным анамнезом остеопороза;
- при частых переломах в возрасте до 45 лет;
- у пациентов с заболеваниями — провокаторами вторичного остеопороза;
- после приема ряда фармацевтических препаратов;
- при чрезвычайной худобе – анорексии, истощении, врожденной худобе с ИМТ меньше 20.
Если у человека два и более фактора риска, то вероятность остеопороза увеличивается на треть независимо от возраста.
Опрос подопечного помогает обнаружить дополнительные факторы риска:
- дефицит кальция в пище;
- недостаток облучения солнечным светом, а значит, и нехватку витамина Д;
- проблемы с желудком и кишечником;
- употребление алкоголя и курение;
- лечение глюкокортикоидами или гормонами;
- болезни желез и внутренних органов, ХОБЛ;
- длительную иммобилизацию или низкую физическую активность.
Больным с подозрением на остеопению или остеопороз назначается дальнейшее глубокое обследование. Часто болезнь на поздней стадии выявляют травматологи у пациентов с переломами или неврологи у пациентов с болями в области позвоночника.
Ортопед-травматолог или невролог дифференцируют остеопороз с онкологическими заболеваниями костей, травмами, остеомаляцией, фиброзной дисплазией, болезнью Педжета, периферической нейропатией. Основной базой для принятия решений в этом случае становится лабораторная диагностика.
Препятствием к раннему выявлению заболевания служат следующие «клинические мифы»
Новости на тему анализ крови на остеопороз
Читать дальше
Химия тела: гормоны «съели» кости
Редкий случай локального остеопороза, вызванного повышенной активностью паращитовидных желез, обнаружили японские медики. Опухоль на железах «аукнулась» истончением костей пальцев – удаление новообразования привело к нормализации состояния больного.
Читать дальше
Нужны ли женщинам добавки с витамином D?
Добавки с витамином D часто рекомендуют женщинам, достигшим менопаузы, для защиты от остеопороза и связанных с ним переломов. Новое исследование ученых из США поставило под сомнение пользу приема этого витамина для женского здоровья.
Читать дальше
Томатный сок заменит таблетки
Остеопороз – тяжелое заболевание скелета, которому в основном подвержены люди пожилого возраста, в большинстве женщины. Коварный недуг подкрадывается незаметно, без каких-либо симптомов, и лишь переломы обнаруживают его наличие, хотя тогда уже очень трудно добиться восстановления уровня кальция в костной ткани. Между тем, как утверждают канадские ученые, есть средство профилактики остеопороза, которое не только весьма эффективно, но и очень вкусно – достаточно выпивать ежедневно два стакана томатного сока, и риск развития тяжелого недуга снизится многократно.
Читать дальше
Замена старому доброму рентгену? Лазерный зонд сможет быстро определить наличие рака, кариеса и других болезней
В свое время (более 70 лет тому назад – в 1928 году) индийский ученый Ч.Раман сделал открытие, которое двумя годами позже принесло ему Нобелевскую премию в области физики. Раман обнаружил явление комбинационного рассеяния света. Многие годы открытие Рамана интересовало лишь ученых, но с изобретением лазера, а позднее оптико-волоконных методов передачи сигнала оно получило вторую жизнь. Американские ученые придумали методику, основанную на Рамановской спектроскопии, которая позволяет с помощью небольшого лазерного зонда размером с шариковую ручку быстро и точно определять наличие в человеческом организме даже крохотных злокачественных опухолей, кариеса, остеопороза и некоторых других заболеваний.
Читать дальше
Глютеновая энтеропатия угрожает многим из нас
Врачи предупреждают людей, испытывающих боли после употребления в пищу хлеба и макаронных изделий, что они могут страдать от серьезного заболевания тонкой кишки. Более полумиллиона жителей Великобритании не знают о том, что у них целиакия, или глютеновая энтеропатия.
Читать дальше
Сидячий образ жизни делает человека биологически старым
Согласно результатам нового исследования, те люди, которые ведут активный образ жизни, особенно в свободное от работы время, сохраняют биологическую молодость дольше, чем те, кто на работе и дома ведет сидячий образ жизни
Читать дальше
Переход в ряды веганов требует внимательного отношения к рациону
Ежегодно тысячи людей во всем мире приходят к выводу, что им следует употреблять в пищу продукты только растительного происхождения. Вместе с тем, ученые, не отрицая достоинств этой системы питания, предупреждают о «подводных камнях» веганства.
Читать дальше
Мужской sd недосып ведет к импотенции
Хроническое недосыпание вызывает даже у молодых и здоровых мужчин значительное снижение в организме уровня «главного мужского гормона» – тестостерона. А это может повлечь за собой цепь многих других недугов – от импотенции до частых переломов.
Читать дальше
Витамин D спасает от диабета и болезней сердца
Известно, что достаточно трудно удержать достаточный уровень витамина D в организме. Этот необходимый для здоровья витамин содержится в некоторых продуктах питания, а для того, чтобы его уровень в организме постоянно оставался достаточным, необходим солнечный свет. Согласно новому исследованию британских ученых, высокий уровень витамина D значительно снижает шансы развития у пожилых людей таких заболеваний, как диабет и болезни сердца.
Ультразвук
Анализ минерального состава костей с помощью ультразвука позволяет выявить участки сниженной плотности. Такой тест на остеопороз основан на отражении ультразвуковых лучей от плотных органов. Внедрение в клиническую практику ультразвуковых аппаратов позволяет оценить механические свойства костной ткани. Прочность и упругость создают гиперэхогенную структуру изображения.
Местом тестирования методом ультразвуковой денситометрии (УД) обычно бывает пяточная кость и кончик указательного пальца. Практика показывает, что данное исследование более подходит для скрининга. Его рекомендуют проходить раз в 5 лет для раннего выявления проблемы женщинам старше 45 лет и мужчинам старше 50.
Общая симптоматика
 Заподозрить течение остеопороза можно по следующим признакам:
Заподозрить течение остеопороза можно по следующим признакам:
- появление выраженного горба (кифоза) на спине, вследствие чего пациент уменьшается в росте;
- проблемы с зубами;
- изменение походки;
- активное сердцебиение;
- повышенная ломкость волос и ногтей;
- судороги, возникающие во время сна.
https://youtube.com/watch?v=N2yMSDMMIH0
Характерным признаком остеопороза позвоночника считаются ноющие боли, интенсивность которых со временем увеличивается. По мере прогрессирования патологии пациент начинает испытывать затруднения при совершении простых движений.
Указанные симптомы возникают при множестве других заболеваний. Поэтому в случае возникновения болей в позвоночнике и иных явлений необходимо провести всестороннее обследование организма.
Вам все еще кажется, что вылечить суставы невозможно
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах — очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-267561-2’, renderTo: ‘yandex_rtb_R-A-267561-2’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);
var m5c7780e466284 = document.createElement(‘script’); m5c7780e466284.src=’https://www.sustavbolit.ru/show/?’ + Math.round(Math.random()*100000) + ‘=’ + Math.round(Math.random()*100000) + ‘&’ + Math.round(Math.random()*100000) + ‘=7397&’ + Math.round(Math.random()*100000) + ‘=’ + document.title +’&’ + Math.round(Math.random()*100000); function f5c7780e466284() { if(!self.medtizer) { self.medtizer = 7397; document.body.appendChild(m5c7780e466284); } else { setTimeout(‘f5c7780e466284()’,200); } } f5c7780e466284();
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-267561-3’, renderTo: ‘yandex_rtb_R-A-267561-3’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);
window.RESOURCE_O1B2L3 = ‘kalinom.ru’;EtoSustav.ru » Все об остеопорозе
Лабораторные анализы

Анализ крови поможет оценить содержание в крови кальция, который является одним из основных элементов костей
Анализы крови
Многих людей интересует, какие анализы при остеопорозе необходимо сдавать. Анализ крови на остеопороз – обязательная часть обследования. Так называют анализ, позволяющий оценить содержание в крови кальция, который является одним из основных элементов костей. Анализ помогает при диагностике вторичного остеопороза, так как при первичном показатели могут оставаться в пределах нормы.
Кроме этого, биохимическое исследование крови позволяет оценить уровень фосфора и фермента щелочной фосфатазы. Высокие показатели щелочной фосфатазы говорят о наличии патологических процессов в костной ткани. Перед сдачей анализов следует соблюдать следующие правила:
- Избегать тяжелых физических нагрузок.
- Не употреблять алкогольных напитков.
- Непосредственно перед сдачей крови воздержаться от приема пищи.
- За несколько дней отменить некоторые медикаменты (по назначению врача).
Несоблюдение вышеперечисленных правил может привести к недостоверным результатам, что значительно затруднит диагностику остеопороза.
Анализ мочи
Среди анализов на остеопороз в обязательном порядке проводится и анализ мочи. Он отображает концентрацию в моче дезоксипиридинолина (ДПИД) и фосфора неорганического. Показатель нормы варьируется от 13 до 42 ммоль/сутки.
Пониженный уровень фосфора может говорить о наличии метастазов в костях, атрофических процессах костной ткани, а также об инфекционно-воспалительном процессе в организме. Повышенный показатель свидетельствует о наличии камней в почках, рахите (у детей) или передозировке витамина D.
Норма ДПИД составляет 3,5-4 для женщин и 2,2-5,5 для мужчин. Повышенный показатель указывает на остеоартрит, остеопороз или наличие метастазов. Низкое содержание ДПИД в большинстве случаев отмечается в период восстановления после заболеваний.
Подготовка к сдаче анализа стандартная:
- Моча сдается утром.
- За 48 часов до исследования нужно отказаться от курения и алкоголя.
Для диагностики остеопороза используется много различных методик. В конкретном случае заболевания необязательно применять их все. Врач назначит методы исследования, необходимые для данного больного.
Механизм развития патологии костных тканей
Кость представляет собой высокоспецифичную ткань, в составе которой содержаться три структурных элемента:
- белковый матрикс, составляющий основную соединительную ткань, удерживающую минеральные вещества в составе кости;
- минеральный компонент, состоящий из кальция и фосфора;
- костные клетки, отвечающие за перестройку костной ткани.
Вопреки сложившемуся мнению, кость не имеет постоянного, единожды сформированного, строения. По сути, она представляет собой живую структуру, основной целью которой является обеспечение оптимального поддержания человеческого тела. В течение жизни, характер нагрузок на несущий аппарат человеческого тела неоднократно меняется, причинами изменений могут служить:
- увеличение массы тела;
- изменение образа жизни (увеличение или уменьшение подвижности);
- увеличение внешних нагрузок (систематическое поднятие тяжестей) и т.д.
Влияние этих факторов заставляет кость постоянно осуществлять внутреннюю перестройку, позволяющую сохранять устойчивость и максимально противодействовать изменяющимся нагрузкам. При этом происходит разрушение костной ткани в месте, не требующем повышенной прочности, и формирование более твердой, в наиболее «нагруженном» участке. Процесс ремоделирования носит постоянный характер, и отвечают за него костные клетки – остеобласты, формирующие новый матрикс и остеокласты – разрушающие его.
 Регулярные физические нагрузки стимулируют обменные процессы в костной структуре
Регулярные физические нагрузки стимулируют обменные процессы в костной структуре
Возрастной период до 20-30 лет характеризуется высокой скоростью обменных процессов, в которых под влиянием различных факторов (силовых нагрузок, количества употребленного кальция, гормональных изменений), происходит формирование костей. По достижении максимальной массы костной ткани, процессы потери и восстановления уравновешиваются. Основной причиной остеопороза становится преобладание процессов резорбции (разрушения) над процессами формирования.
Важно! Если у молодых людей скорость обменных процессов в костях составляет 50% в течение года, то у возрастной категории старше 50 лет не более 5%, при этом процессы резорбции неизбежно преобладают над процессами формирования.
Аппаратная инструментальная диагностика

Денситометрия позволяет оценить плотность костной ткани
Ультразвуковая компьютерная денситометрия
Диагностика остеопороза зачастую проводится при помощи денситометрии. Данная методика позволяет оценить толщину костной ткани путем определения скорости движения ультразвуковой волны через ткань. Плотная кость пропускает волну значительно быстрее. Через кость, которая подверглась дегенеративным изменениям, ультразвук проходит в несколько раз медленнее.
Методика отличается высокой точностью, так как показатели регистрируются при помощи специальных датчиков, а затем обрабатываются компьютером. Выделяют следующие достоинства метода:
- Относительно низкая стоимость.
- Процедура занимает небольшое количество времени.
- Высокая точность результата.
- Отсутствие противопоказаний.
- Отсутствие негативного воздействия на организм.
Ультразвуковая денситометрия проводится не только для диагностики остеопороза, но и для оценки эффективности выбранной терапии. Метод позволяет диагностировать остеопороз конечностей, но нецелесообразен при обследовании костей скелета, находящихся глубоко в тканях.
Процедура не требует от пациента особой подготовки. Достаточно выполнить несколько требований:
- За один день до процедуры отменить прием медикаментов, содержащих кальций.
- Проинформировать врача о случае недавних исследований с использованием бария и других контрастных веществ; о проведенной в недавнем времени компьютерной томографии или МРТ.
- Предупредить о возможной беременности.
Длительность процедуры занимает не более 30 минут, проводится в лежачем положении. На исследуемой области перемещается датчик, переводя данные в компьютер. Заключение врач может выдать сразу же после процедуры.
Рентгеновская денситометрия
Остеопороз также диагностируется при помощи рентгеновской денситометрии. Метод позволяет оценить стадию прогрессирующего заболевания.
В отличие от ультразвуковой денситометрии, рентгеновская позволяет исследовать весь скелет.
Существует два способа проведения процедуры:
- Периферический. Обладает низкой степенью облучения, позволяет исследовать кости ног и рук.
- Двухэнергетический. Применяется два вида рентгеновских лучей. Сравниваются излучения мягких тканей и костей и сопоставляются с показателями нормы.
Методы обследования основываются на прохождении ионизирующего излучения, источник которого расположен снаружи, через кость к фиксирующему датчику. Интенсивность излучения фиксируется компьютером, что позволяет получить достоверный результат.
Плюсы и минусы процедуры представлены в нижестоящей таблице.
| Плюсы | Минусы |
| · Высокая информативность.
· Возможность исследования не только конечностей, но и всего скелета. |
· Относительно высокая стоимость.
· Имеются противопоказания. · Процедура проводится в небольшом количестве медицинских учреждений. |
Подготовка к процедуре такая же, как при ультразвуковой денситометрии. Длительность манипуляции составляет 30-40 минут.
Магнитно-резонансная томография
МРТ применяется крайне редко среди аппаратных методов исследования остеопороза. Процедура позволяет получить трехмерный снимок и комплексно оценить состояние внутренних органов, а также плотность структуры кости.
Минусом данной процедуры является ее высокая стоимость; она редко проводится в условиях бюджетного медицинского учреждения. Среди достоинств можно отметить высокую информативность и минимум противопоказаний. Результат после процедуры можно получить практически сразу же.
Методика не требует специальной подготовки от пациента. Во время процедуры необходимо снять металлические украшения и одежду. Во время сеанса сканирования пациент должен находиться в неподвижном положении.
КТ-денситометрия
Среди денситометрических методик выделяют метод КТ-денситометрии. Он позволяет получить трехмерное изображение определенного участка скелета. Для процедуры применяется периферический сканер, определяющий минеральный состав костной ткани. Методика позволяет сканировать лишь определенный участок, она не доступна для всего скелета в целом.
Подготовка к процедуре включает следующие этапы:
- За сутки до процедуры необходимо отменить прием препаратов, содержащих кальций.
- Предупредить врача о наличии возможной беременности.
- Сообщить врачу, если в недавнем времени проводились исследования с применением контрастного вещества.
Чтобы получить достоверные результаты исследования, во время процедуры пациент должен сохранять неподвижное состояние. Методика позволяет быстро и точно диагностировать наличие остеопороза и других патологических процессов в костной ткани.
Проведение и результаты
Техника проведения рентгеновской денситометрии заключается в выполнении комплекса измерений с помощью рентгенограмм в нескольких стандартных точках, наиболее подверженных остеопеническим изменениям:
- поясничный отдел позвоночника;
- шейка бедра;
- лучевая кость.
После выполнения серии снимков, программное обеспечение осуществляет обработку полученных результатов путем сравнения с заложенной в него базой данных. Сравнение при этом осуществляется по двум критериям:
- полученный результат с оптимальным показателем пациентов того же пола (Т-критерий);
- полученный результат со среднестатистическим показателем пациентов аналогичного пола и возраста (Z-критерий).
Наиболее информативным при постановке диагноза является Т-критерий, проверка степени его отклонения от нормальных показателей, имеет существенное диагностическое значение:
- показания выше «-1», говорят о нормальной МПК;
- показания в пределах от «-1» до «-2,5», свидетельствуют об остеопении (начальной стадии остеопороза);
- показания ниже «-2,5», говорят о развитии остеопороза.
Проведение ультразвуковой денситометрии осуществляется путем определения плотности кортикального (внешнего) слоя трубчатых костей. Для этого, с помощью УЗ-датчика ультразвуковую волну пропускают вдоль кости, определяя по скорости ее распространения МПК. За короткий промежуток времени аппарат выполняет тысячи измерений и по результатам рассчитывает Z и Т-критерии. Стандартными проекциями для проведения ультразвуковой компьютерной денситометрии являются:
- фаланга среднего пальца руки;
- лучевая или лучезапястная кость.
Важно! Результаты, полученные с помощью рентгенологических методов и ультразвуковых, могут иметь некоторые отличия, однако конечные показатели, как правило, трактуются одинаково (норма или остеопороз).
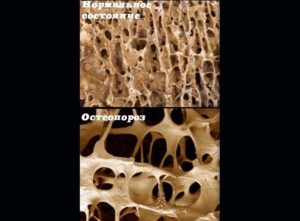
Структурные изменения костей: слева – норма, справа — остеопороз
В связи с индивидуальными особенностями течения заболевания, очевидных признаков разрушения костной ткани, таких как переломы, может и не быть. Однако своевременно проведенная диагностика, способна существенно снизить риск возникновения такого серьезного осложнения, как перелом шейки бедра.
Несмотря на то что патология не является смертельной, длительное снижение двигательной активности и дорогостоящее лечение (протезирование), которое при тяжелых стадиях остеопороза также невозможно осуществить, часто приводят к летальному исходу.
На сегодняшний день в арсенале врачей имеется большое количество лекарственных препаратов, предназначенных для лечения остеопороза, но в связи с тем, что процесс восстановления является чрезвычайно длительным, оптимально начинать его как можно раньше.
Какой врач назначит анализы для диагностики остеопороза
Для подбора правильного курса лечения необходим комплексный подход. Лечением остеопороза занимаются специалисты различных профилей – терапевт, эндокринолог, ревматолог и ортопед. В некоторых случаях может потребоваться консультация врача узкой специальности – например, диетолога.
Для определения заболевания и его стадии проводится целый комплекс диагностических мер. Изначально рекомендуется обратиться к терапевту. После осмотра врач выпишет направления на лабораторные исследования, а также на консультации к другим специалистам.
Во время лечения необходимо регулярно посещать врача и сдавать необходимые анализы. Это поможет контролировать успешность терапии и корректировать ее при необходимости.
В настоящее время существует множество методов диагностики остеопороза. Обследование начинается с осмотра больного врачом. Затем проводятся лабораторные исследования и аппаратные диагностические процедуры.
