Содержание статьи:
- 1 Как лечить гемангиому
- 2 Прогноз и возможные осложнения
- 3 Профилактика
- 4 Как проявляется заболевание
- 5 Как лечить заболевание
- 6 Последствия отсутствия терапии и способы профилактики заболевания
- 7 Диагностика
- 8 Диагностика и лечение заболевания
- 9 Профилактика
- 10 9 Народные средства
- 11 Лечение гемангиомы позвоночника, методики
- 12 Гемангиома позвоночника что это такое у взрослых
Как лечить гемангиому
Вариантов лечения данного заболевания довольно много – от пассивного наблюдения за развитием болезни с помощью магнитно-резонансной томографии до хирургического вмешательства. Метод лечения выбирается в зависимости от симптоматики и тяжести симптомов.
Стоит также сразу отметить, что лечение народными средствами такого заболевания, как опухоль позвоночника, абсолютно бесполезно. Более того, некоторые виды лечения могут только усугубить ситуацию. Лечение гемангиомы позвоночника должно проводиться в серьезных клиниках, в Москве или других крупных городах у специалистов, имеющих необходимую квалификацию.
Лечение гемангиомы позвоночника должно проводиться в серьезных клиниках
Лечение этого заболевания начинается с регулярных обследований на предмет диагностирования позвонков, распространения опухоли в мягкие ткани или неврологических нарушений. Если симптомы возникли по причине кровоизлияний, то лечение будет назначаться в зависимости от тяжести неврологических симптомов и степени кровотечения. На выбор метода лечения серьезное влияние оказывает и локализация и размер опухоли. Как мы уже говорили, наиболее распространена гемангиома позвоночника грудного отдела, лечение которой уже достаточно хорошо отработано.
Наиболее известным и распространенным методом лечения данной опухоли является лучевая терапия. В этом случае достаточно мощное рентгеновское излучение уничтожает клетки опухоли, при этом рост опухоли останавливается, а болевые ощущения уменьшаются. Но при серьезном повреждении позвонка это решение не всегда оказывается достаточно эффективным, поскольку позвонок уже стал хрупким и риск появления переломов повышен.
Существует и такой метод лечения, как эмболизация. Суть процедуры проста – в полость опухоли вводится небольшой катетер, через который заливается своеобразный раствор (например, поливиниловый спирт). При попадании такого материла в кровоточащее место, само кровотечение останавливается.
Но наиболее популярной сейчас является пункционная вертебропластика. В этом случае опухоль заполняется костным цементом, благодаря чему прекращается рост опухоли и стабилизируется тело позвонка.
Хирургическое удаление этой опухоли применяется только в тех случаях, когда она становится причиной появления сильных болей и серьезных неврологических симптомов, например – нарушений работы внутренних органов. При этом если проводится только частичное удаление опухоли, то необходима дополнительная лучевая терапия.
Также хирургическое лечение чаще проводится у детей, поскольку рентгеновское излучение оказывает вредное влияние на организм ребенка.
Многие ошибочно думают, что гемангиомы позвоночника лечатся с помощью лазера. На самом деле удаление гемангиомы лазером применяется только для простых и кавернозных гемангиом на коже, но никак не применяется для удаления этой опухоли в теле позвонка.
Прогноз и возможные осложнения
Прогноз при гемангиоме позвоночника благоприятный. Если отсутствует симптоматика, человек может даже никогда не узнать о наличии у него патологии. При проведении терапевтического лечения прогноз также преимущественно положительный, но только при условии соблюдения необходимых правил в реабилитационный период.
Основным последствием гемангиомы является компрессионный перелом позвонка.
Так как позвонок под давлением опухоли теряет свои прочностные свойства, то может быть достаточно небольшой, резкой нагрузки при прыжке, падении, подъёме тяжести, чтобы произошёл перелом.
Компрессионный перелом позвонка возникает при агрессивном течении заболевания и сопровождается выраженным болевым сндромом
Различают переломы тела позвонка, его остистых или поперечных отростков. Признаком повреждения поперечного отростка является симптом «прилипшей пятки»: человек не в состоянии оторвать вытянутую ногу от пола.
При таком осложнении, как компрессия корешков спинного мозга (которая может возникнуть как в процессе роста самой опухоли, так и вследствие перелома позвонка), появляются разнообразные неврологические симптомы:
- сильные боли;
- парезы;
- онемение конечностей;
- нарушения работы внутренних органов.
Профилактика
Человек с гемангиомой позвоночника должен состоять на учёте у нейрохирурга.
Чтобы снизить вероятность появления опухоли или предупредить рост уже имеющейся гемангиомы, рекомендуются:
- Полноценное, сбалансированное питание. Рацион должен содержать достаточное количество кальция.
- Умеренные физические нагрузки, правильный подъём тяжестей.
- Отказ от травматичных видов спорта, связанных с резкими движениями, ударными нагрузками, падениями. Полезно плавание.
- Ограничение приёма иммуномодуляторов и витаминных комплексов, поскольку они могут стимулировать рост опухоли.
- Отказ от посещения солярия.
Как проявляется заболевание
На ранних этапах формирования опухоли у пациентов отсутствуют какие-либо признаки гемангиомы позвоночника. Бессимптомный период недуга может длиться десятилетиями, поэтому существует огромная вероятность того, что потенциальному пациенту при жизни так и не удастся узнать о своем заболевании.
В большинстве клинических случаев специалисты диагностируют гемангиомы небольших размеров, диаметром не более 10 мм.
Такие образования не несут угрозы здоровью и нормальной жизнедеятельности человеческого организма, поэтому не нуждаются в коррекции.
Быстро растущую опухоль сосудов позвоночника принято называть агрессивной гемангиомой. Такое доброкачественное образование имеет свойство увеличиваться, порой достигая весьма внушительных размеров и даже распространяясь на все тело позвонка. Симптомы гемангиомы позвоночника со временем приобретают характерную яркость и выражаются набором неврологических нарушений. Подобные патологические изменения связаны со сдавливанием тканью опухоли нервных корешков.
Большая опухоль сдавливает нервные корешки
Пациенты с гемангиомой позвоночника опасных размеров жалуются на:
- боли в местах проекции пораженных позвонков или при изменении положения тела, наклонах и тому подобное;
- нарушение чувствительности;
- расстройства со стороны функционирования внутренних органов;
- ограничение двигательной активности.
Во многом клиническая картина заболевания зависит от места локализации сосудистой опухоли. Вызывающая боли в шейном отделе позвоночника гемангиома провоцирует также возникновение чувства онемения в конечностях. В особо сложных случаях у больного человека может развиваться паралич.
Большая гемангиома шейного отдела позвоночника провоцирует нарушения в работе органов грудной полости, что проявляется сбоями сердечного ритма, застойными явлениями в легких и другое.
Гемангиома позвоночника у взрослых проявляется так же, как и сосудистая опухоль детского возраста, возрастных различий при этом заболевании нет.
Гемангиома грудного отдела позвоночника – самый распространенный вариант размещения сосудистой опухоли позвоночного столба. При активном росте образования у пациентов с подобным диагнозом появляются жалобы на ноющие боли в данном сегменте, которые усиливаются при поворотах или наклонах туловища.Опухоль грудных позвонков может достигать катастрофических размеров, являющихся основной причиной нарушения нормальной структуры костной ткани.
Результатом таких изменений являются компрессионные переломы позвонков, вызванные минимальным внешним давлением. Особенно велик риск таких переломов при множественных гемангиомах позвоночника.
При множественных гемангиомах позвоночника увеличивается риск компрессионных переломов
Что это такое – гемангиома поясничного отдела позвоночника? Подобный вопрос можно встретить на многих форумах, посвященных медицинской тематике. Поясничная гемангиома ничем не отличается от опухолей сосудов шейного и грудного сегмента, за исключением того, что в клинической практике встречаются крайне редко.
На поздних этапах формирования опухоли может наблюдаться такая разновидность патологического процесса, как атипичная гемангиома позвоночника.
Для нее характерна нестандартная структура образования, которое состоит из нескольких полостей, заполненных кровь и имеющих ороговевшие ткани по периферии.Подобные структурные изменения ткани возникают в результате заболеваний внутренних органов или связанно с разрастанием рубцов.
Как лечить заболевание
 Относительно позвоночной гемангиомы можно предпринять немало различных вариантов лечения. Все зависит от размеров, выраженности и тяжести развития опухоли.
Относительно позвоночной гемангиомы можно предпринять немало различных вариантов лечения. Все зависит от размеров, выраженности и тяжести развития опухоли.
Главным условием является регулярное наблюдение у специалистов. Стоит подробнее рассмотреть предлагаемые современной медициной методики терапии вертебральных гемангиом.
Народные средства
Рецепты народной медицины нередко помогают сгладить симптоматику опухолевого процесса за счет снижения ее выраженности. От болевых проявлений эффективно использование разнообразных растирающих растворов, мазей собственного приготовления или компрессов и пр.
Существует немало рецептов травяных сборов и настоев, которые необходимо принимать внутрь. Главное, любое действие подобного характера должно обязательно согласовываться со специалистом. Тогда риск развития осложнений или ухудшение течения опухолевого процесса удастся избежать.
Операция
Если спинномозговая компрессия приводит к невыносимым болям, нарушениям мочеиспускания и дефекации, утрате моторной деятельности и прочим подобным осложнениям, то показано проведение операции, предполагающей удаление гемангиомы. Кроме того, подобная методика наиболее оправдана при лечении пациентов детского возраста, потому как исключается радиоактивное воздействие на ребенка.
Хирургическое вмешательство оказывается необходимым, если присутствуют ярко выраженные неврологические нарушения или существует тенденция к нарастанию клинических проявлений.
В целом операция показана при таких размерах опухоли, которые сдавливают спиной мозг либо случился позвоночный перелом. У хирургического метода имеются минусы: вероятность сильного кровотечения и высокий риск рецидива онкологии.
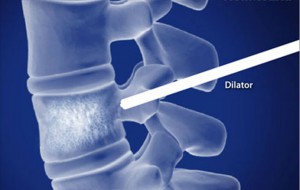
Пункционная вертебропластика
Подобная методика на сегодня считается самой лучшей и предполагает введение в позвоночное тело своеобразного вещества – костного цемента, который вернет позвоночному столбу прежнюю анатомическую прочность.
Кроме того, подобный метод возвращает позвоночнику функцию основной опоры тела, что значительно сокращает вероятность возникновения гемангиозных осложнений и побочных процессов, а также укорачивает сроки восстановления пациента после болезни. Применяется для лечения атипичной гемангиомы и гемангиомы в шейном отделе позвоночника.
Эмболизация
Подобный способ лечения предполагает введение в питающий опухоль сосуд такого вещества, которое его перекроет, лишив гемангиому необходимого питания. Следует учесть, что процедура эмболизации не рассматривается медиками в качестве высокоэффективной методики, потому как при перекрытии питающей вены образуются мелкососудистые структуры и формируется повторная гемангиома.
Честно говоря, эмболизация довольно редко используется на практике в качестве лечения гемангиозного образования, поскольку метод является опасным и технически сложным.
Алкоголизация
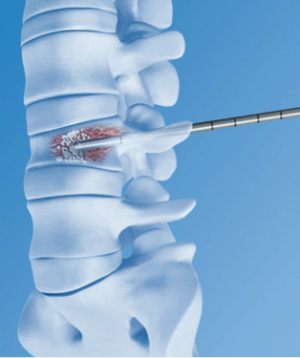 Эта методика основывается на введении в гемангиому 96% этилового спирта, который в дальнейшем способствует склерозированию новообразования.
Эта методика основывается на введении в гемангиому 96% этилового спирта, который в дальнейшем способствует склерозированию новообразования.
Результатом подобного лечения является заметное уменьшение параметров позвоночной гемангиомы.
Как и прочие методы, алкоголизация опасна вероятностью осложнений вроде:
- Омертвения костных тканей;
- Компрессионно обусловленные позвоночные переломы;
- Паравертебральные абсцессные процессы;
- Спинномозговое сдавливание.
В силу многообразия возможных осложнений алкоголизация не получила широкого использования в лечении гемангиом.
Лучевая терапия
Лучевое лечение считается самым распространенным среди всех применяемых методик. Основу подобной терапии составляет воздействие на гемангиозное образование рентгеновскими лучами. В результате происходит уничтожение опухоли на клеточном уровне, останавливается ее дальнейший рост, происходит угнетение болевой симптоматики и пр.
Но при всех достоинствах подобный метод, к сожалению, бессилен на поздних этапах развития опухолевого процесса, когда позвоночник утрачивает присущую ему прочность.
Последствия отсутствия терапии и способы профилактики заболевания
В случае появления первых тревожных звоночков и виде острых болей, локализующихся в позвоночном столбе, человеку необходимо обратиться к врачу-нейрохирургу за выяснением причин, а также для постановки правильного диагноза. Лечение и операция показаны при гемангиоме позвоночника, только если она носит агрессивный характер, а также достигает размеров более 1 см. наиболее оптимальный метод лечения выбирает исключительно специалист в зависимости от разновидности новообразования. Чем опасна гемангиома позвоночника, а также несерьезное отношение к заболеванию и несвоевременное обращение к врачу? К сожалению, такое легкомысленное отношение может привести к плачевным последствиям в виде нарушения работы кишечника и мочевого пузыря, а также переломов позвонка, паралича и нервного защемления.
От гемангиомы позвоночника никто не застрахован, ведь природа развития этого заболевания до сих пор не выяснена. Таким образом, меры профилактики этого заболевания должен соблюдать каждый человек, а в особенности женщины, а также все люди, имеющие родственников, перенесших такое заболевание. К основным мерам профилактики данного недуга можно отнести:
- Рациональное питание, включающее в себя большое количество молочных продуктов, богатых кальцием, а также умеренное употребление жирной, жареной пищи и алкоголя.
- Правильное выполнение физических упражнений.
- Занятия плаванием, укрепляющие позвоночный столб.
- Отсутствие больших нагрузок на позвоночник и спину.
И помните, если вам поставлен диагноз «гемангиома позвоночника», не стоит отчаиваться, это далеко не приговор! В большинстве случаев данный недуг не требует лечения, а лишь наблюдения течения заболевания у специалиста. Введение же в свою жизнь профилактических мер, а также внимательное отношение к собственному здоровью поможет избежать вам как возникновения гемангиомы позвоночника, так и существенно снизить риск осложнения этого недуга. Будьте здоровы!
gemangioma.info
Диагностика
Зная, что такое гемангиома позвонков, можно понять, что для диагностики простой анализ крови не подойдет. Необходимо более точное и качественное обследование.
- Читайте также: .
Врачи предлагают несколько видов обследований:
- Рентген. Несколько снимков позвоночника, отображающих картину в разных проекциях дадут много информации. Такой метод бюджетный, но информации будет получено мало, этого не всегда достаточно.
- Компьютерная томография. Довольно информативный метод, часто используется для выявления гемангиом.
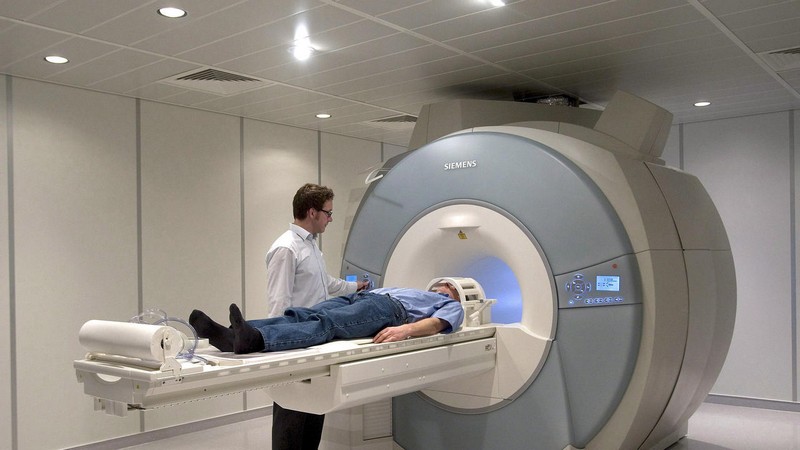
- Магнитно – резонансная томография. Прибор помогает наиболее эффективно определять патологические образования и является наилучшим вариантом.
- УЗИ. Проводится при наличии проблем с кровоснабжением организма и сдавливании сосудов.
МРТ создает магнитное поле, в которое помещается человек. Датчик улавливает изменения заряда молекул тела человека и выдает полную картину. Исследование является очень информативным и дает возможность сведения о размерах опухоли, ее расположении, строении и тд.
Диагностика и лечение заболевания
Для постановки диагноза «гемангиома позвоночника» больному необходимо пройти обследование у таких специалистов, как невролог, онколог, а также нейрохирург. Доброкачественное новообразование в позвонках можно обнаружить при помощи таких методов диагностики, как:
- Магнитно-резонансная томография – это наиболее информативный метод в диагностике гемангиомы позвоночника, позволяющий выявить присутствующий агрессивный либо неагрессивный вид опухоли в зависимости от типа и качества сигнала прибора.
- Компьютерная томография – данный вид обследования необходим для выявления гемангиом мелких размеров.
- Рентген – представленный вид диагностики позволяет определить перестройку костной ткани, а также агрессивность новообразования. Следует отметить, что из всех перечисленных методов диагностики рентген на сегодняшний день является наименее информативным.
Необходимо знать каждому, что присутствующая позвонковая гемангиома, размером менее 1 см, не приносящая неприятных болевых ощущений, не требует хирургического вмешательства, а также лечения. В данном случае необходимо лишь наблюдение динамики ее развития. Наиболее опасные размеры этого позвонкового новообразования – от 3 до 5 см, а также его атипичная агрессивная природа. Именно в таких случаях показано немедленное лечение, и, при необходимости оперативное вмешательство.
К современным методам лечения гемангиомы позвоночника относят, прежде всего, такие, как алкоголизация, лучевая терапия, пункционная вертебропластика, а также эмболизация. Рассмотрим каждый из этих методов подробнее:
- Алкоголизация – введение в полость гемангиомы спирта, что влечет за собой закупоривание опухоли. Стоит отметить, что данный метод используется крайне редко.
- Лучевая терапия – в случае этого вида лечения гемангиома подвергается облучению, что разрушает ее клетки и препятствует дальнейшему развитию опухоли. Метод отличается высокой эффективностью, но на практике применяется также редко из-за общего негативного действия облучения на организм человека.
- Пункционная вертебропластика – это наиболее современный и востребованный метод лечения гемангиомы, заключающийся во введении в ее полость препарата вязкой текстуры, в состав которого входят костный цемент, титан и сульфат барий. В позвонке данная смесь становится твердой, а также начинает выделять тепло, что способствует разрушению новообразования. Кроме того, такой метод способствует укреплению тканей пораженных позвонков.
- Эмболизация – еще один метод лечения гемангиомы позвоночника, заключающийся во введении в полость опухоли вещества, образующего тромб каналов сосуда. Минус данного метода состоит в наличии риска развития новой сетки деструкционных сосудов.
В особых случаях применяется хирургическая операция, с помощью которой удаляется позвонковая гемангиома. Надо отметить, в последнее время такой метод выглядит крайне спорным, поскольку влечет за собой большие потери крови, а также наличие риска того, что возникнет рецидив заболевания.
Профилактика
Предотвратить развитие и рост гемангиомы можно при помощи несложной профилактики:
- избегать травм спины;
- исключить тяжелые нагрузки на корпус;
- следить за содержанием минеральных элементов и витамина D в рационе;
- заниматься спортом, укреплять мышцы спины;
- избегать действия онкогенных факторов (курение, работа на опасных производствах, проживание в промышленных загрязненных зонах, работа с химическими реактивами, лаками, красками, белилами).
Гемангиома позвоночника – заболевание, которое всю жизнь может не давать о себе знать, медленно расти в позвоночнике, но не нарушать его функционирование. Но иногда новообразование растет быстро, достигая крупных размеров, вызывает боль, дискомфорт, ограничивает физическую активность.
Чтобы определить местоположение и размер гемангиомы, необходимо обратиться к врачу, пройти диагностическое обследование с использованием МРТ или КТ. Терапия зависит от характеристик опухоли, зачастую ее можно устранить без открытого хирургического вмешательства.
Показать весь текст
9 Народные средства
Специалисты по народной медицине считают, что предотвратить рост сосудистого новообразования помогут следующие рецепты:
- 1. Водный настой пиона. Для приготовления средства используются корни, стебли и листья растения. Столовую ложку растительного сырья, собранного и заготовленного в период цветения, следует залить 300 мл кипятка и настаивать на протяжении нескольких часов. Принимать напиток рекомендуется по 50 миллилитров перед приемом пищи.
- 2. Настой зверобоя. Принимать рекомендуют по 1 столовой ложке перед едой.
- 3. Цветки и ягоды калины. Одну столовую ложку лекарственного растительного сырья надо настаивать до остывания, залив стаканом горячей воды. Получившийся настой принимают в течение дня по столовой ложке перед приемами пищи.
Большинство представителей официальной медицины едины во мнении о неэффективности народных рецептов против агрессивно растущей гемангиомы. Применение народных средств пациентом должно быть согласовано с лечащим врачом. Народные средства не способны заменить основной терапии
Важно систематическое наблюдение за «поведением» сосудистого новообразования, зависящее от разновидности гемангиомы.
Лечение гемангиомы позвоночника, методики
Многие спрашивают: современное лечение гемангиомы позвоночника – что это такое? Вопрос далеко не праздный. Под лечением мы будем понимать оперативное вмешательство «на холодную», то есть профилактическое вмешательство, пока катастрофа в данном позвонке не произошла.
Конечно, поскольку показания для операции относительные (она делается, чтобы в будущем не произошло проблемы), то решать, стоит ли делать операцию или нет – принимает пациент. И, зачастую, это сделать трудно, поскольку ничего не беспокоит, а среди полного здоровья согласиться на операцию может только человек, для которого здоровый образ жизни и профилактическое направление в медицине отнюдь не кажется «диким».
ЧПВ, или мировые стандарты
Самым простым, как сейчас говорят, малоинвазивным видом вмешательства является чрескожная пункционная вертебропластика. По сути, это не операция, а просто укол иглой, безо всяких разрезов в нужное место позвонка, которое проводится под рентгеновским контролем, с учетом топографии (взаимного соотношения) нервов и сосудов. Этот способ применяется в мировой практике с 80-х годов XX века, и ничего лучше еще не придумано.
Смысл метода состоит, что с помощью особой пункционной иглы через кожу, которая проводится до самой гемангиомы, в пространство, занятое опухолью, под давлением «закачивается» специальный стерильный асептический цементный состав. Застывая, цемент незначительно увеличивается в объеме, заполняя собой всю полость опухоли.
По своей плотности этот цемент очень хорошо сочетается с костной губчатой тканью тела позвонка, и, когда он застывает, то позвонок вновь приобретает нормальную плотность, и становится единым монолитом. Очень важным свойством цементирующего состав является способность к экзотермическому фазовому переходу: застывая, цемент выделяет тепло.
- Это позволяет уничтожить измененные клетки гемангиомы, и она навсегда «изгоняется» из позвонка.
Как показывает клиническая практика, уже на следующий день после проведения оперативного вмешательства, пациенты могут начинать вести нормальный образ жизни, и по двигательной активности практически не отличаются от здоровых пациентов.
Другие методы лечения гемангиомы
До введения пластики использовались такие универсальные способы, как склеротерапия и эмболизация. Они приводили к большому количеству рецидивов. В первом случае, в образование производили инъекцию этанола, который способствовал также снижению прочности костной ткани и возникновению в конце концов патологического перелома.
В случае эмболизации, проводились попытки просто прекратить кровоток по сосудам опухоли. Но она отчаянно сопротивлялась: вместо эмболизированных сосудов закладывались новые, поскольку давление сохранялось в других участках опухоли.
Конечно, существовал и радикальный способ открытой операции, при котором опухолевидное образование удалялось «открытым» способом. «На холодную» этот способ давно не применяется, поскольку существует риск развития рецидива опухоли и возникновения кровотечения.
Прогноз лечения
Уже достаточно было сказано об исходах гемангиомы. Нужно дополнить только, что в том случае, если пациент не согласился на операцию, следует наблюдать не только за стабильностью гемангиомы и уровнем ее проникновения в тело позвонка. К патологическому перелому приводит не только рост опухоли, но и уменьшение прочности и эластичности костной ткани.
Так, при развитии выраженного остеопорза, значительного спондилеза, может произойти патологический перелом тела позвонка задолго до достижения «рискованного предела» в 60%.
Это означает, что, не согласившись на корректный, «интеллигентный» способ лечения, каким является чрескожная вертеброгенная пластика — в конце концов, придется оперироваться «открытым» способом. Действительно, не при всех компрессионных переломах требуется операция.
Но «свободно гуляющая» среди отломков гемангиома создает дополнительный риск роста и кровотечения. Кроме того, она просто не позволит отломкам срастись, если сосудистые образования попадут между отломками, то есть возникнет интерпозиция тканей.
Поэтому лечение гемангиомы позвоночника у взрослых должно быть осознанным, заблаговременным, при наличии растущего образования, или ухудшении плотности костной ткани. В том случае, если имеются маленькие, но стабильные образования, то их нужно всего лишь наблюдать — даже если их будет несколько. Показаний к оперативному вмешательству в данном случае нет. Живите спокойно и будьте здоровы.
Метки:
Гемангиома позвоночника что это такое у взрослых
Хоть этот диагноз и звучит пугающе, гемангиома позвонка – явление не такое страшное. Это доброкачественные сосудистые опухоли, которые растут быстро, но не дают метастазов и не перерождаются в раковые образования. Докторам часто приходится сталкиваться с этим явлением. Диагностируется гемангиома позвоночника, как правило, случайно – при обследовании опорно-двигательного аппарата на предмет других нарушений. По статистике, у женщин сосудистые опухоли развиваются чаще.
Гемангиома позвоночника – причины возникновения
Точных версий того, почему появляется гемангиома позвоночника, у специалистов все еще нет. В большинстве случаев недуг диагностируется у людей, имеющих к нему генетическую предрасположенность. Причина гемангиомы позвоночника может заключаться и в повышенном количестве эстрогена, циркулирующем по организму после рождения. Это объясняет то, что у представительниц прекрасного пола сосудистые образования находят чаще.
Чем опасна гемангиома позвоночника?
Представляют ли опасность такие образования и насколько серьезную – это популярный вопрос. Поскольку они не перерождаются в злокачественные, сосудистые опухоли не так страшны, но когда гемангиома позвоночника опасные размеры принимает, повышается вероятность получения компрессионного перелома позвонков. Кроме того, большие новообразования могут сдавливать вены и приводить к нарушению регионального кровотока, что чревато .
