Содержание статьи:
- 1 Что такое артрозо-артрит
- 2 Плексит и периартрит
- 3 Купирование боли и воспаления
- 4 Реактивный полиартрит
- 5 Лечение
- 6 Другие формы развития
- 7 Разные стадии патологии
- 8 Диагностика
- 9 Народные средства
- 10 Симптомы полиартрита
- 11 Как лечить воспаление плечевого сустава
- 12 Лечение артроза плечевого сустава
- 13 Предпосылки артроза плечевого сустава
- 14 Лечение
- 15 Как лечить артрит и полиартрит
- 16 Методы лечения
Что такое артрозо-артрит
Артроз – заболевание суставов невоспалительного характера, при котором происходят дегенеративно-дистрофические изменения хрящевой ткани. Ее истончение приводит к нарушению структуры костной ткани, а в конечном итоге – к деформации суставных поверхностей. Артроз сопровождается вялотекущим воспалительным процессом внутри суставной капсулы.
Артритом называют воспаление сустава. Это собирательное название патологий, при которых воспаление охватывает все внутрисуставные компоненты и приводит к их повреждению, деструктивным изменениям, нарушению функций. Для обоих заболеваний характерно появление болей в суставах, но при артрозе они в основном возникают после нагрузки, во время движения, а при артрите постоянные.
На практике об артрозо-артрите говорят, когда разрушение сустава сопровождается выраженным воспалительным процессом. В международной классификации болезней упоминаний о таком заболевании нет, а термин остеоартрит употребляется в том же значении, что остеоартроз, то есть дегенеративно-дистрофическое заболевание сустава с вовлечением в процесс костной ткани. Артрит при отсутствии эффективного лечения неизбежно приводит к разрушению хрящевой и костной ткани, деформации сочленения. А артроз далеко не всегда сопровождается интенсивным воспалением. Поэтому, если врач ставит диагноз артрозо-артрит, он обычно подразумевает артроз, осложненный артритом.
Плексит и периартрит
Еще одна причина боли в области плеча – плексит, который поражает нервы плечевого сплетения. Плечелопаточный периартрит и плексит имеют достаточно схожие симптомы
Несмотря на боли в одной и той же области, важно отличать эти заболевания, ведь причины возникновения, а значит и лечение, различны. Врач наверняка учтет, что при плексите помимо болевых ощущений и пациента наблюдается онемение руки, нарушение чувствительности кожи
Первичная диагностика должна проводиться опытным врачом, который в ходе осмотра способен определить вероятную причину боли и назначить дополнительные исследования.
Купирование боли и воспаления
Лучше всего для этих целей подходят нестероидные противовоспалительные средства (НПВС, НПВП). При артрозе с интенсивным болевым синдромом назначают препараты, у которых сильнее выражен обезболивающий эффект. Это Кеторолак, Кетопрофен. Одинаково успешно купировать и боль, и воспаление позволяет диклофенак натрия. Селективный НПВП нимесулид подавляет синтез медиаторов воспаления, которые оказывают разрушительное воздействие на хрящевую ткань, поэтому его при артрозах назначают чаще всего. Большинство НПВС можно принимать на протяжении 10–14 дней. При использовании мазей, гелей побочные эффекты не так выражены, как при пероральном приеме, но их длительное применение тоже нежелательно.
Поэтому для поддерживающего лечения в стадии ремиссии и в подострый период в основном применяют мази с местнораздражающим, сосудорасширяющим эффектом. Они также могут содержать противовоспалительные компоненты. Эти мази хорошо снимают отечность и боль, активизируют трофику (питание) и кровообращение в околосуставных мягких тканях. При остром воспалительном процессе назначают блокады сустава гормональными препаратами, а если воспаление сопровождается сильными болями, их комбинируют с анестетиками – новокаином, лидокаином. Быстрее всего действуют внутрисуставные инъекции, но бывают ситуации, когда их делать нельзя. Например, если вследствие деформации костей изменились границы сустава. В этом случае обкалывают околосуставные ткани.
Реактивный полиартрит
Эта форма полиартрита также имеет непосредственную связь с инфекциями, но в отличие от инфекционного полиартрита, при котором пагубное действие оказывают сами микроорганизмы и продукты их жизнедеятельности, при этом заболевании самих микробов и даже их следов в суставах не обнаруживают, а воспаление развивается на фоне нарушения работы иммунной системы.
Причины, по которым происходит сбой в работе иммунитета, до конца не выяснены. Известно, что реактивный полиартрит развивается либо во время, либо после перенесенных инфекций желудочно-кишечного тракта, мочеполовой системы и органов дыхания.
В желудочно-кишечном тракте, ведущее значение имеют такие возбудители как: иерсинии, клебсиеллы, сальмонеллы, клостридии, шигеллы.
В мочеполовой системе, полиартрит могут вызвать такие инфекции как: уреаплазмы, хламидии, возбудитель ВИЧ-инфекции. Они способны привести к развитию таких заболеваний как: циститы, уретриты, цервициты, эпидидимиты, простатиты, эндометриты, сальпингиты.
Из болезней органов дыхания наибольшее значение имеют фарингиты, ангины, фронтиты, гаймориты, бронхиты и пневмонии, причиной которых явились хламидии и гемолитический стрептококк.
Лечение
Для пациентов, у которых диагностирован плечелопаточный периартрит, лечение назначается хирургом или невропатологом
Важно начать терапию как можно раньше, ведь современные методы позволяют в большинстве случаев избавиться от воспаления полностью
В медицине разработан комплекс средств и методов, которые в совокупности дают отличный результат.
Иммобилизация поврежденной руки
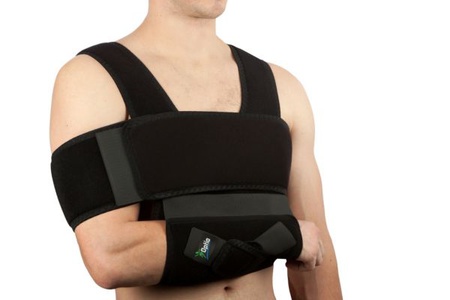
После диагностики врач может назначить наложение проволочной шины или подвешивание руки на специальной повязке. Эти действия призваны снять нагрузку с сустава и называются иммобилизация. Периартрит плечевого сустава требует носить ее непостоянно, иначе сустав станет тугоподвижным, что замедлит процесс выздоровления.
Медикаментозное лечение
При консервативном лечении (лекарственными препаратами) врач может назначить несколько групп медикаментов. Рассмотрим некоторые из них.
Нестероидные противовоспалительные препараты
Эти средства призваны снизить болевые ощущения и выраженность воспалительного процесса в тканях. К ним относятся диклофенак, аспирин, вольтарен и прочие препараты. Обойтись без таких лекарств при лечении плечелопаточного периартрита сложно, однако, применять их без назначения врача не рекомендуется. Это связано с тем, что такие медикаменты имеют выраженные побочные эффекты.
Кортикостероиды
Это гормональные противовоспалительные препараты, которые назначаются при неэффективности действия нестероидных медикаментов. Они обладают выраженным противовоспалительным действием, но при этом вероятность побочных эффектов возрастает. Поэтому применяется такое средство в виде уколов в область пораженный участок короткими курсами. В некоторых случаях достаточно одной инъекции.
Новокаиновая блокада при плечелопаточном периартрите
Когда проводимая терапия в течение 15–20 суток не дает достаточного результата, врачом назначается проведение блокады. Эта процедура представляет собой введение посредством нескольких инъекций в пораженную область новокаина. Дополнительно может вводиться глюкокортикоидный препарат. Это существенно снижает боль и увеличивает объем движений.
Также в некоторых случаях пациенту может быть назначен антибиотик.
Физиотерапия
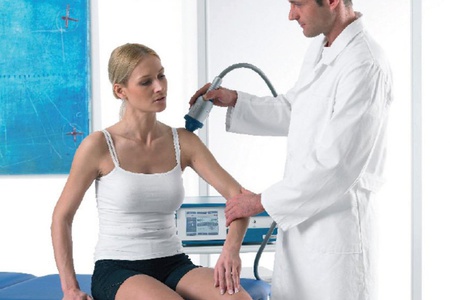
Лечить периартрит плечевого сустава посредством физиотерапии – достаточно эффективный способ. Используют ударно-волновую терапию, ультразвук, магнитотерапию. Одним из наиболее действенных методов считается лазеротерапия, массаж и мануальная терапия.
Народные средства для лечения
Народные средства – это всевозможные компрессы и растирки, для которых используются растительные компоненты. В домашних условиях можно приготовить народное средство, которое уменьшит воспаление и поднимет иммунитет.
Несколько рецептов народной медицины:
- Ромашку, листья перечной мяты, корень лопуха, листья подорожника смешивают в равных частях и готовят отвар. Область больного сустава растирают полученной жидкостью.
- Нагретые листья лопуха прикладывают к плечу как компресс два раза в день.
- Столовый хрен растирают в кашицу, заворачивают ее в марлю и прикладывают к месту воспаления. Предварительно хрен разогревают.
Комплексные упражнения
Специально разработанный комплекс упражнений способствует снижению воспалительного процесса и болевых ощущений, улучшают эластичность капсулы сустава. Также упражнения помогают укрепить мышцы и увеличить подвижность пораженного участка.
Желательно проводить все упражнения в определенном порядке. Нагрузка должна увеличиваться постепенно.
Неправильная нагрузка может привести к усилению воспаления, поэтому важно, чтобы комплекс упражнений был разработан инструктором по лечебной физкультуре с учетом степени заболевания
Постизометрическая релаксация
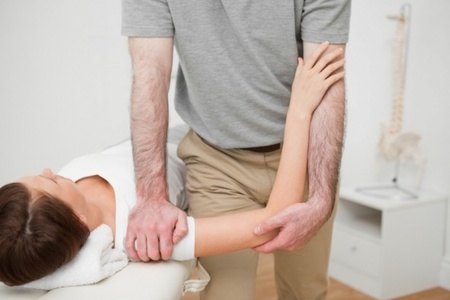
Многие врачи считают, что лечить плечелопаточный периартрит наиболее результативно методом постизометрической релаксации. Это система упражнений, в ходе которых в течение короткого времени мышцы приводятся в работу, а после пассивно растягиваются. Этот способ дает существенные улучшения у большинства пациентов, особенно в сочетании с другими методами лечения.
Неправильная терапия может способствовать ухудшению состояния пациента, обострению воспаления. После чего лечить плечелопаточный периартрит гораздо сложнее и дольше. Поэтому не стоит доверять лишь народным средствам, обращайтесь за помощью к врачу. При правильной комбинации лекарственных средств, физиотерапии и комплекса упражнений избавиться от боли и воспаления в плече можно за несколько дней.
Другие формы развития
Лопаточно-плечевым периартритом называется воспаление, развившееся в капсуле сустава и сухожилии плеча. Однако структура сустава и хряща при этом остаются без повреждений. Это основное отличие данной формы.
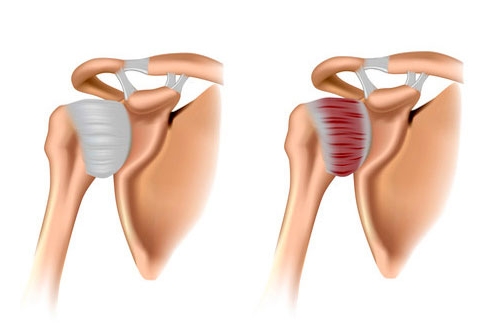
Формирование лопаточно-плечевого периартрита может быть вызвано разными причинами:
- механическими повреждениями плеча;
- различными сбоями в работе внутренних систем и органов.
Например, инфаркт миокарда может вызвать левосторонний плечелопаточный периартрит. Спровоцировать возникновение болей могут также патологические изменения в печени или шейном отделе позвоночника. Врачебная статистика утверждает, что признаки плечелопаточного периартрита диагностируются у каждого пятого человека в мире.
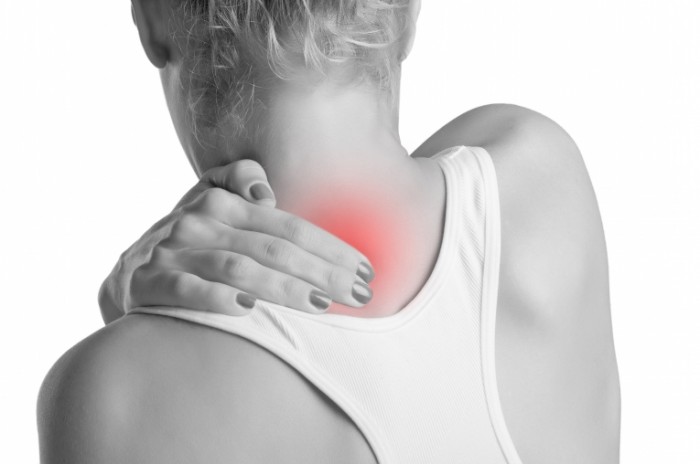 Негативные трансформации шейного отдела позвоночника — это причины появления шейно-плечевого периартрита. Для него характерно появление изменений межпозвоночных дисков, сильных болей. Симптомы схожи с проявлениями других болезней.
Негативные трансформации шейного отдела позвоночника — это причины появления шейно-плечевого периартрита. Для него характерно появление изменений межпозвоночных дисков, сильных болей. Симптомы схожи с проявлениями других болезней.
Периартрит может стать следствием шейного остеохондроза. В этой ситуации лечение должно быть организовано таким образом, чтобы лечить не только периартрит, но и болезнь, спровоцировавшую его появление.
Развитие болезни сопровождают постоянные боли и неприятные ощущения, которые могут проявиться без причин. Часто они проявляются именно ночью. Боль появляется в области плеча, затем передается в шею и руку, а потом переходит в позвоночник. Если при этом начинать поднимать руку, то боль заметно уменьшается. В особо тяжелых случаях может появиться отечность и легкая синюшность кисти. Кроме того, температура тела может увеличиться. Любое прикасание к шейному отделу будет вызывать боли.
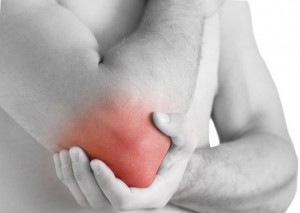 Локтевой периартрит может появиться как самостоятельная патология или быть следствием другого недуга. Основными симптомами его развития являются боли в области локтя, имеющие ноющий характер. Любая попытка согнуть или разогнуть локоть заканчивается резким усилением болевых ощущений.
Локтевой периартрит может появиться как самостоятельная патология или быть следствием другого недуга. Основными симптомами его развития являются боли в области локтя, имеющие ноющий характер. Любая попытка согнуть или разогнуть локоть заканчивается резким усилением болевых ощущений.
Мышцы в поврежденной области находятся в постоянном напряжении, что приводит к тому, что ткани отекают и движения затрудняются. При прощупывании плечелоктевой области можно обнаружить различные подкожные уплотнения, прикосновение к которым вызывает болезненные ощущения.
 Один из самых распространенных видов — периартрит лучезапястного сустава. Он провоцирует поражение сухожилий плечелучевой мышцы. Из-за небольшого количества кровеносных сосудов пораженные сухожилия тяжело восстанавливать. Но если терапию не проводить, то возрастает риск формирования некрозов и воспалительных реакций. Эту патологию часто называют возрастной, поскольку поражает она людей старше 40 лет. Кроме того, спровоцировать ее появление могут негативные условия жизни или сопутствующие заболевания. Часто эта форма болезни становится следствием профессиональной деятельности, когда работа связана с постоянным повторением движений в области запястья.
Один из самых распространенных видов — периартрит лучезапястного сустава. Он провоцирует поражение сухожилий плечелучевой мышцы. Из-за небольшого количества кровеносных сосудов пораженные сухожилия тяжело восстанавливать. Но если терапию не проводить, то возрастает риск формирования некрозов и воспалительных реакций. Эту патологию часто называют возрастной, поскольку поражает она людей старше 40 лет. Кроме того, спровоцировать ее появление могут негативные условия жизни или сопутствующие заболевания. Часто эта форма болезни становится следствием профессиональной деятельности, когда работа связана с постоянным повторением движений в области запястья.
Разные стадии патологии
 Периартрит плечевого сустава складывается из четырех стадий. У каждой своя симптоматика и признаки. Главный фактор, свидетельствующий о начале воспаления, — это появление болей и плохое самочувствие. Поставить точный диагноз способен только лечащий врач. Но перед этим он проведет ряд исследований.
Периартрит плечевого сустава складывается из четырех стадий. У каждой своя симптоматика и признаки. Главный фактор, свидетельствующий о начале воспаления, — это появление болей и плохое самочувствие. Поставить точный диагноз способен только лечащий врач. Но перед этим он проведет ряд исследований.
Самой легкой формой недуга является простой плечевой периартрит. Он вызывает чувство дискомфорта при каждой попытке поднять руку, коснуться позвоночника. Способность сустава свободно двигаться ухудшается. Даже при выполнении простейших движений возникают заметные трудности. Однако если перестать двигать плечом, то все неприятные симптомы быстро уходят.
Если эту форму заболевания оставить без внимания и не лечить, то она быстро перерастет в острую фазу. Усилится проявление всех негативных симптомов. Любое, даже самое простое движение будет вызывать резкую боль, которая со временем станет только нарастать. Наибольший дискомфорт будет ощущаться по утрам и вечерам, может повыситься температура. Если в этот период провести анализ крови, то в ней можно обнаружить признаки воспаления.
 Если не обращать внимания на симптомы заболевания, то оно в скором времени перерастет в хроническую стадию. Ее лечение — процесс длительный и сложный. Главные признаки того, что патология переросла в хроническую стадию, — это появление сильных болей в плече утром и вечером, возникновение резких прострелов при неловких движениях плеча. Появление резких болей может отмечаться и по ночам, что значительно снижает качество сна. На этой стадии заболевания больному необходима медицинская помощь.
Если не обращать внимания на симптомы заболевания, то оно в скором времени перерастет в хроническую стадию. Ее лечение — процесс длительный и сложный. Главные признаки того, что патология переросла в хроническую стадию, — это появление сильных болей в плече утром и вечером, возникновение резких прострелов при неловких движениях плеча. Появление резких болей может отмечаться и по ночам, что значительно снижает качество сна. На этой стадии заболевания больному необходима медицинская помощь.
Самой серьезной формой считается анкилозирующий периартрит. При нем наблюдается полное сращивание кости в суставе, что ведет к блокировке движений. Пациент утрачивает работоспособность, его постоянно мучают сильные боли. Любая терапия на этой стадии будет неэффективной.
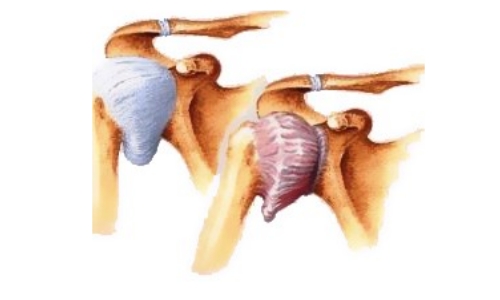
Диагностика
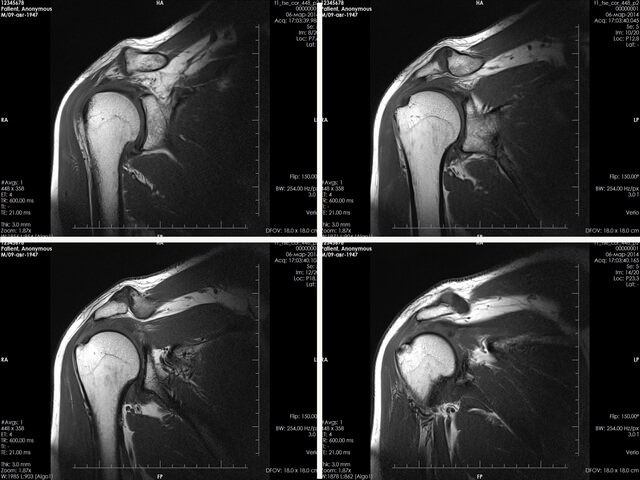
Наиболее точным способом диагностики деформирующего артроза плеча до сих пор является проведение рентгенографии в 2 проекциях – спереди (сзади) и сбоку. Лабораторные анализы назначаются только для определения осложнений в виде воспалительных процессов. Кроме рентгенографии может быть назначено ультразвуковое обследование плеча.
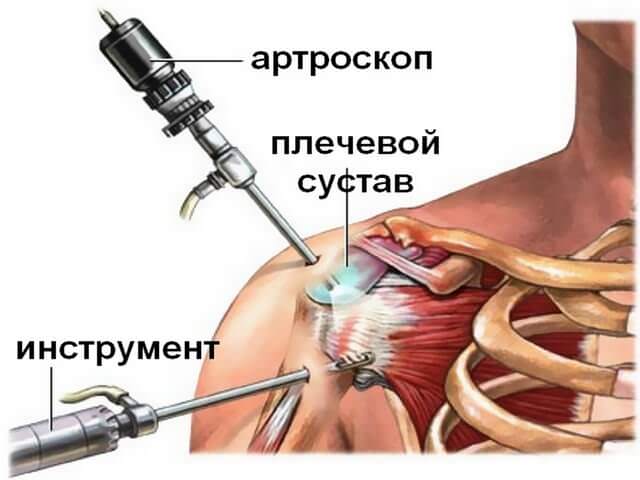
В редких случаях назначают артроскопию. Она относится к оперативному вмешательству и представляет собой введение в сустав специального медицинского оборудования с миниатюрной видеокамерой, через которую можно наблюдать изнутри, насколько далеко зашел процесс разрушения суставного хряща. После такой операции больному потребуется реабилитация. Операция совершается под общим наркозом. Затем больной от 1 до 3 суток пребывает в больнице, проходя обычную послеоперационную реабилитацию – уколы антибиотиков, массаж, лечебную физкультуру. Полное восстановление происходит дома в течение 1-2 месяцев.
Чаще пациенту назначают МРТ или КТ, которые не влияют на состояние больного сустава и не требуют реабилитации после обследования. Эти процедуры являются наиболее полно освещающими картину заболевания методами исследования. КТ проигрывает тем, что больной подвергается облучению, но зато с ее помощью лучше видны участки с рентгеноконтрастными веществами.
Еще можно применить метод сцинтиграфии. Это та же рентгенография, но делается снимок всего тела, и используются контрастные вещества. Метод используют на 3 стадии болезни.
Иногда используется термография. Это метод, базирующийся на измерении длин волн инфракрасного излучения частей тела человека и его внутренних органов, он помогает выявить скрытые воспалительные процессы и наличие опухолей. Но термография не обладает достаточной точностью для использования ее результатов в диагностике новообразований. При артрозе она играет роль отсеивания других заболеваний, связанных с болями и дискомфортом в плечевом суставе.
Народные средства
Данные способы лечения приносят определенный эффект, но только при условии выполнения всех врачебных предписаний. Отказ от медикаментов в пользу народных средств нецелесообразен. Стоит также помнить, что фитотерапевтические препараты могут спровоцировать аллергическую реакцию, потому перед тем, как ими воспользоваться, посоветуйтесь с медиком.
Для компрессов подойдет настойка, изготавливаемая на основе черного перца. 4 чайные ложки смешивают с половиной стакана спирта и выдерживают сутки. Перед применением средства сустав обрабатывают растительным маслом и только затем кладут компресс. Процедура повторяется до 3-х раз в день.
Сухую траву сабельника измельчают и высыпают в банку так, чтобы она оказалась заполнена до половины. Заливают сырье спиртом и настаивают 3 недели в темном месте. Снадобье процеживают и употребляют внутрь перед каждым приемом пищи, по чайной ложке. Курс продолжается максимум 3 месяца. Средство также можно использовать для примочек.
https://youtube.com/watch?v=W9PtdE0ux3c
Симптомы полиартрита
Симптомы полиартрита, в первую очередь, завися от того, что явилось причиной данной болезни, а также степени распространенности. У каждой формы полиартрита существуют свои специфические особенности.
Если говорить об общих признаках характерных для любого полиартрита, то можно отметить такие симптомы, как боль в области сустава, уменьшение его подвижности, наличие припухлости или отека, покраснение кожи в области сустава, повышение температуры в очаге воспаления, атрофия близлежащих мышц. Возможны явления общего недомогания, уменьшение аппетита, снижение массы тела, слабость, быстрая утомляемость, повышение температуры тела.
В запущенных случаях, практически при всех видах полиартрита наблюдается деформация суставов и значительное ограничение их подвижности. Иногда, возможна полная потеря подвижности пораженного сустава. Все это приводит к тому, что человек на длительный срок, а иногда и пожизненно, становится инвалидом.
Как лечить воспаление плечевого сустава
Если своевременно не начать лечение периатрита, то он может перейти в хроническую форму. А это значит, что боли и ограниченная подвижность суставного соединения станут спутниками пациента. Избежать этого позволит комплексная терапия, которая включает в себя такие методы лечения:
- физиотерапию;
- гимнастику;
- диету;
- народные средства.
Независимо от того, какой метод используется, он назначается врачом после проведения обследования и постановки точного диагноза. Прием препаратов сочетают с другими способами лечения.
Физиотерапия
Лечение периартрита невозможно представить без физиотерапии. Она направлена на устранение таких симптомов, как недостаточная подвижность, болевой синдром и отечность. При этом стоит учитывать, что некоторые методы не используют во время обострения патологии. С другой стороны, физиотерапия позволяет уменьшить воспаление. Среди популярных методов лечения стоит выделить:
- Рентгенотерапию. Методика обладает обезболивающим и противовоспалительным эффектом. В процессе процедуры проводится локальное воздействие на пораженный участок. Во время облучения происходит угнетение иммунитета, что позволяет снять воспаление.
- Плавание. Посещение бассейна дает возможность улучшить подвижность плеча. В воде сочленение не испытывает серьезных нагрузок.
- Лечение пиявками. Черви выделяют вещество, которое обладает обезболивающим эффектом и способствует разжижению крови. Гирудотерапия позволяет устранить застойные явления.
- Точечный массаж. С его помощью снимают спазм мышц и восстанавливают подвижность плеча. Также для лечения полиартрита применяют мануальную терапию и акупунктуру. Все процедуры должен проводить специалист. При этом возможно использовать эфирное масло.
Помимо этого физиотерапия может включать в себя грязелечение, прием гомеопатических лекарств и лечение методом УВТ. Перед тем как проводить процедуры, пациент проходит обследования на определение наличия каких-либо противопоказаний.
Гимнастика
Выполнение определенных упражнений позволяет возобновить полноценную подвижность сустава, а также ускорить выздоровление. При этом стоит учитывать, что нагрузки не должны быть большими. Занятия проходят по такой схеме:
- Упражнения для здоровых суставов. Выполняют в положении лежа или сидя. Занятия длятся близко 5 мин.
- Комплексные упражнения для здоровых и пораженных сочленений. При этом возможно использование снарядов. Интенсивные упражнения длятся не более 10 мин.
- Ходьба и занятия на тренажерах. Если здоровье позволяет, то рекомендовано увеличить нагрузку. Длительность силовых упражнений не должна превышать 5 мин.
- Занятия заканчиваются комплексом упражнений в положении сидя.
 Упражнения позволяют улучшить подвижность сустава
Упражнения позволяют улучшить подвижность сустава
При полиартрите движения должны быть медленными и плавными. Это позволит предотвратить возникновение резких болей и дальнейшего повреждения сустава.
Диета
Чтобы повысить эффективность терапии, пациент должен придерживаться специальной диеты. Из рациона питания стоит убрать полностью или частично такие продукты, как соль, специи, сладости, копчености и соленья. Также специалисты рекомендуют отказаться от приема крепкого кофе и чая, лимонада, цитрусовых и экзотических фруктов.
Вместо этого в рацион стоит включить такие продукты:
- фрукты и овощи;
- нежирное мясо и рыбу;
- каши;
- компот из ягод и травяной чай;
- настои из лечебных трав.
Незаменимыми будут и кисломолочные продукты. Они содержат лакто- и бифидобактерии, которые идеально борются с патогенной микрофлорой кишечника.
Народные средства
Для уменьшения болей и устранения воспаления широко используют лечение народными средствами. Среди популярных традиционных домашних рецептов стоит выделить:
- Настой на спирту из сирени, перца и лопуха. На ночь им натирают пораженное место.
- Уксусный компресс. В 500 мл воды добавляют уксус. В растворе смачивают кусочек ткани и прикладывают к суставу. Накрывают платком и оставляют на ночь.
- Травяной чай. Для приготовления понадобится 1 ст. л. сабельника и 2 ст. л. хвоща. Заливают 1 л кипятка. Употребляют на протяжении дня. Курс лечения – 1 мес.
 Народные средства широко используют при полиартрите плеча
Народные средства широко используют при полиартрите плеча
Полиартрит нуждается в своевременном и комплексном лечении. Поэтому при возникновении первых признаков необходимо обратить к врачу. На основании проведенной диагностики назначается подходящее лечение. В процессе терапии стоит точно следовать предписаниям врача и условиям проведения процедур.
Лечение артроза плечевого сустава
Лечение достаточно длительный процесс, проводят лечение главным образом амбулаторно. Целью лечения является восстановление нормального кровообращения в тканях сустава, устранение болевого синдрома, улучшение подвижности пораженного плечевого сустава.
Для того, чтобы понять, как лечить артроз плечевого сустава, врач должен провести ряд диагностических процедур. Наиболее широко применяют магниторезонансную томографию, рентгенографию, важными являются и показатели крови. Все эти диагностические мероприятия позволяют определить причину развития артроза, его форму, тяжесть заболевания, длительность протекания, наличие сопутствующих заболеваний.
Лечебные мероприятия проводят комплексно, и включают в себя: медикаментозную терапию, физиотерапию, санаторно-курортное лечений, а если имеются показания, то проводят оперативное лечение.
Для улучшения микроциркуляции применяют никотиновую кислоту, никошпан, троксевазин, трентал, доксиум, продектин фосфоден, гепарин и другие. Для лучшего усвоения тканями сустава кислорода используют витамины группы В.
В качестве обезболивающих и противовоспалительных препаратов применяют аспирин, помимо этого он улучшает и микроциркуляцию. Также используют фепразон, на сегодняшний день это наиболее перспективный препарат, так как он не оказывает пагубного воздействия на желудочно-кишечный тракт и может применяться даже при язвенной болезни желудка.
Широко используют и основные противоартрозные средства, такие как румалон, хлорохин артепарон, мукартрин и другие. Также при всех стадиях артроза показано применение препаратов против аллергии, из них широко применяют супрастин, димедрол, тавегил, пипольфен и др.
Достаточно широко используют внутрисуставные инъекции кортикостероидов, например, дексаметазон, гидрокортизон и другие. В качестве местного лечения используют компрессы с камфорным спиртом, медицинской желчью, повязки с троксевазином или вазелином.
Помимо медикаментозного лечения артроза, часто прибегают к методам физиотерапии, широко используются — магнитотерапия, электрофорез.
Хорошим эффектом обладает санаторно-курортное лечение с применением сероводородных, радоновых, скипидарных, хлоридно-натриевых ванн, грязевых аппликаций, массажа.
Гимнастика при артрозе плечевого сустава
Режим выполнения упражнений для восстановления функций сустава, должен быть максимально щадящим. Но в тоже время необходимо соблюдать регулярность их выполнения, с постепенным увеличением нагрузки.
Основные принципы, которые необходимо соблюдать при выполнении упражнений — движения должны быть с минимальной амплитудой, не следует слишком долго выполнять упражнение, мышцы должны быть полностью расслаблены, не следует допускать сильных болевых ощущений.
Упражнения при артрозе плечевого сустава выполняют в несколько заходов в течение дня, по 5−10 минут. К больному суставу следует бережно относиться, не перегружать его. При выполнении упражнений, ни в коем случае не нужно прибегать к методам обезболивания, ничего хорошего из этого не выйдет, и вместо пользы возникнут только осложнения.
Лечение деформирующего артроза
На этой стадии артроза, как правило, консервативное лечение выраженных положительных результатов не дает, поэтому показано проведение хирургической операции по замене плечевого сустава утратившего свою функцию искусственным аналогом — эндопротезом.
Поделитесь ссылкой на статью
Внимание! Материал предназначен исключительно для ознакомления. Любое лечение следует проводить по назначению врача.
Предпосылки артроза плечевого сустава
Обычно развитию патологии способствует воспаление сустава, возникающее вследствие:
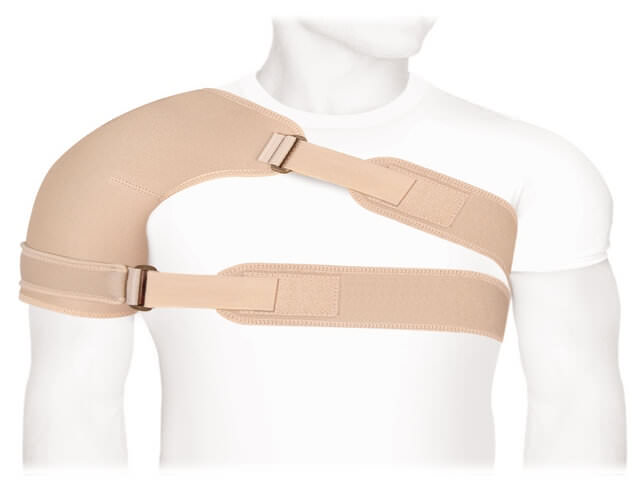
- Полученной ранее травмы или травмирования сустава перманентно. Сильную травму можно получить при ушибе или падении. Непрерывная серия мелких травм часто преследует спортсменов в тех видах спорта, в которых основная нагрузка приходится на плечевой сустав. Спортивная медицина разработала специальные приспособления для поддержки нагруженного сустава – ортрезы, но спортсмены не всегда ими пользуются.
- Заболевания кровеносных сосудов. В результате недостатка в кровоснабжении материи сустава истончаются.
- Особенностей каждодневной работы, состоящей в тяжелом физическом труде.
- Гормонального нарушения или аутоиммунного сбоя. Аутоиммунный сбой — это ситуация, когда иммунная система человека начинает атаковать свои же здоровые ткани.
- Неблагополучной со стороны состояния суставов наследственности. Дети, родители которых болеют артрозом, рождаются со слабыми суставами или с врожденной их патологией.
- Заболевания эндокринного профиля и сбоев в обмене веществ. Это ведет к недостатку фосфора и кальция. В то же время происходит накопление солевых отложений. Плечо перестает нормально функционировать.
- Последствий инфекционных заболеваний.
- Избыточного веса.
- Болезни сустава. К ним можно отнести некроз, артрит (воспаление), синовит.
- Пожилого возраста больного. С годами суставы изнашиваются, что ведет к их воспалению и разрушению.
Чтобы избежать таких неприятностей, нужно посетить ортопеда, который выпишет пациенту ортрез на подвергающийся наисильнейшей нагрузке сустав. Его надо надевать перед совершением физического труда – перестановкой мебели, вскапыванием грядок и подобными нагрузками.
Лечение
Когда поставлен точный диагноз, можно приступать к лечению. Как правило, больной обращается к лечащему врачу в период обострения заболевания, поэтому лечение начинается с купирования боли и воспаления. Также необходимо:
- снизить нагрузку на сустав путем реорганизации трудового процесса, снижения веса, использования ортопедических приспособлений, тракционной терапии (вытяжения);
- активизировать кровообращение в околосуставных тканях – этому способствуют многие физиотерапевтические процедуры, мази с сосудорасширяющим эффектом. При выраженных сосудистых нарушениях назначают препараты для стимуляции кровообращения, микроциркуляции;
- затормозить дегенеративно-дистрофические процессы в суставе и стимулировать регенерацию тканей. Таким эффектом обладают некоторые методы физиотерапии, но основное лечение сводится к приему хондропротекторов;
- восстановить подвижность суставов и не допустить атрофии мышц. Эти цели в основном достигаются методами немедикаментозной терапии, в первую очередь, ЛФК. Нормализовать мышечный тонус помогает массаж, а при выраженных мышечных спазмах врач может принять решение о назначении миорелаксантов.

Как лечить артрит и полиартрит
Здесь все зависит от природы заболевания. Но мы определим основные принципы лечения при остром и хроническом артрите (полиартрите) плечевого и коленного суставов.
Антибактериальная терапия
Это – основной вид лечения острых артритов, вызванных микробной флорой. Как правило, антибиотики назначаются внутримышечно, в особо тяжелых случаях, при госпитализации – парентерально. Важным моментом быстрой ликвидации острого воспаления является внутрисуставное введение антибактериального препарата, или в полость суставных или околосуставных (сумка сухожилия длинной головки бицепса) сумок. Обычно проводится забор образовавшегося воспалительного экссудата, промывание антисептиками и введение антибиотиков.
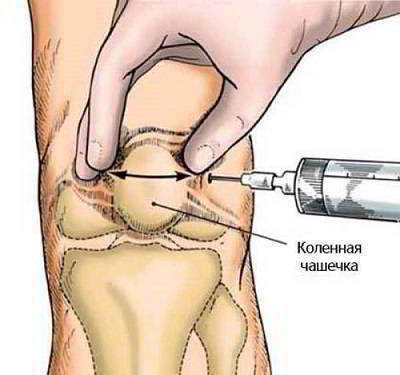
В некоторых случаях требуется и хирургическое лечение, особенно при наличии флегмоны – разлитого воспаления клетчатки.
Подробнее смотрите в статье — Уколы для лечения суставов.
Противовоспалительные препараты из группы НПВС
К этой группе относятся различные нестероидные препараты. Они бывают селективными, которые оказывают ульцерогенный (язвообразующий) эффект на органы желудочного – кишечного тракта в меньшей степени, и неселективными. Зато неселективные НПВС, при худшем спектре безопасности, являются более сильнодействующими, и быстро купируют боль, жар и воспаление.

Препараты НПВС – это средства «первой линии» при лечении полиартрита коленного и плечевого суставов негнойной природы (ревматические, реактивные, артрито – артрозы). К наиболее распространенным препаратам относятся:
- мелоксикам;
- диклофенак;
- ибупрофен;
- кетопрофен;
- пироксикам.
При выраженной болезненности, лечение полиартрита плечевого и коленного сустава с помощью НПВС, значительно смягчает симптомы воспаления. Для большей безопасности, препараты назначают совместно с ингибиторами протонной помпы (Омепразолом). Предпочтительное введение – внутримышечно, короткими курсами.
Подробнее смотрите в статье — Нестероидные противовоспалительные препараты для лечения суставов.
Стероидные гормоны
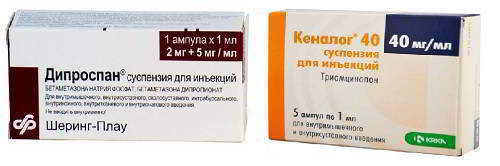
В некоторых случаях, особенно при хронических полиартритах необходимо введение пролонгированных форм глюкокортикостероидных гормонов интраартикулярно Это позволяет на несколько недель, или даже месяцев, восстановить подвижность и ликвидировать болевой синдром. К таким препаратам относят:
- дипроспан (суспензия бетаметазона натрия);
- кеналог (триамцинолона ацетонид).
Вводят их внутрисуставно – в полость, при обострении хронического артрита, а также при вялотекущем процессе. При таком введении, они оказывают локальное воздействие, и не проявляют системные эффекты, такие, как возникновение сахарного диабета или появления угревой сыпи.
Подробнее в статье — Стероидные противовоспалительные препараты для лечения суставов
Другие методы лечения полиартрита
После того, как будет достигнуто улучшение, или ремиссия, можно приступать другим методам лечения полиартрита плечевого и коленного сустава. Для этого показаны дозированные нагрузки, а также восстановление синовиальной жидкости в полости сустава, которая служит для облегчения движения и питания. Для этого служат ЛФК (лечебная физкультура), кинезиотерапия, физиотерапия, а также заместительная терапия искусственной синовиальной жидкостью, назначение хондропротекторов.
Все эти способы являются неспецифическими, так как они могут применяться практически при любом виде полиартрита.
Методы лечения
Лечение плечевого полиартрита в большинстве случаев является достаточно длительным процессом, который требует немалых усилий и выполнения всех назначений врача с особой точностью. Лечение проводится комплексно. Начинается лечение с медикаментозного курса, далее назначается физиотерапия, следом идёт акупунктура, далее пациент проходит лазерную, ударную волновую и магнитную терапию.
Что касается медицинских препаратов, каждый из них назначается индивидуально врачом ревматологом, исходя из типа и формы заболевания.
Для сохранения и закрепления результата также необходимо соблюдение специальной диеты, которая подразумевает поглощение большого количества кальция. После предотвращения сильного воспаления, больному необходимо выполнять небольшую зарядку, состоящую из специальных упражнений, чтобы поддержать работоспособность плечевого сустава и мышечную массу. После завершения курса также стоит заниматься физическими нагрузками для профилактики, во избежание рецидивов.
