Содержание статьи:
- 1 Какие антибиотики принимать при воспалении суставов ног
- 2 Диагностика
- 3 Особенности болезни
- 4 Симптомы воспаления сустава стопы
- 5 Вспомогательные вещества
- 6 Причины воспаления суставов ног
- 7 Основные принципы лечения воспаленного сустава
- 8 Лекарственные средства
- 9 Почему развивается патология
- 10 Народные методы борьбы с патологией
- 11 Причины воспаления суставов на ногах лечение и профилактика
- 12 Типы воспалительных заболеваний стопы и причины, их вызывающие
- 13 Препараты при воспалении суставов ног
- 14 Терапевтические мероприятия
Какие антибиотики принимать при воспалении суставов ног
Многие пациенты уверены, что любой воспалительный процесс нужно обязательно лечить антибиотиком. На самом деле это не так, антибактериальные средства необходимы только в том случае, если в организме была найдена бактериальная инфекция. Чтобы правильно выбрать антибиотик, нужно знать, какой именно микроб стал возбудителем воспалительного процесса.
Как правило, лечение рекомендуется начинать незамедлительно, а на сдачу анализов нужно некоторое время. Поэтому врачи назначают средства, ориентируясь на свой опыт и жалобы пациента, причины возникновения инфекции в суставе.
Например, если инфекция попала в организм через дыхательные пути, то назначают антибиотики из группы цефалоспоринов, макролидов, пенициллинов. Если причиной воспаления сустава стала урогенитальная инфекция, то могут быть назначены тетрациклины, макролиды.
Стоит отметить, что антибактериальные средства нельзя принимать бесконтрольно, так как они подрывают иммунитет, нарушают микрофлору кишечника и влагалища, провоцируя дисбактериоз. Кроме того, в большинстве случаев воспаления суставов они просто не нужны.
Диагностика
При появлении какого-либо симптома, нужно сразу же обратиться к врачу и провести полную диагностику организма. Не стоит игнорировать начальные признаки проявления недуга, так как он может обрести хроническую форму. Мгновенно проведенная диагностика дает возможность быстрого устранения проблемы. Для этого назначают ряд мероприятий:
- сбор анамнеза;
- рентгенография;
- УЗИ;
- МРТ стопы;
- анализ крови на гормоны;
- общий анализ крови и мочи.
После получения результатов, будет поставлен правильный диагноз и назначен определённый курс лечения, при этом также учитывается стадия заболевания.
Особенности болезни
На наши стопы возлагается нагрузка, ведь они выдерживают на себе вес. За счет их осуществляется передвижение, поэтому очень часто ноги подвергаются разным недугам (в том числе и артриту). Воспалительный процесс в соединении, сопровождающийся модификацией строения, называется артритом стоп.
Наблюдается воспаление в костном сочленении больших пальцев, плюсны. Может диагностироваться одновременно с артритом голеностопа
Мало кто из нас обращает внимание на небольшой болевой синдром, неприятное ощущение при ходьбе. Оно постепенно усиливается, доставляя некоторое страдание личности
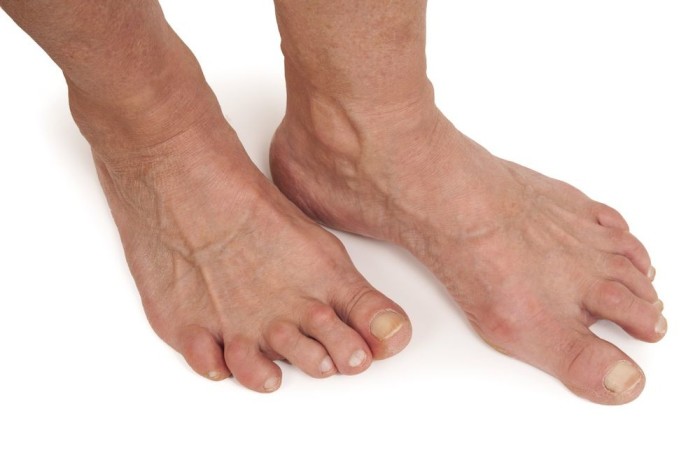
У пациента изменяется походка, особа может начать хромать, испытывает сильную боль, происходит нарушение суставной структуры. В таком случае желательно придерживаться предписаний доктора, применять комплексное лечение.
Классифицируется патология на следующие виды:
- Посттравматическую;
- Ревматоидную;
- Подагрическую;
- Инфекционную.
Имеет артрит ног хроническую и острую фазу протекания заболевания. Последняя форма характеризуется выраженной симптоматикой. Хроническая обладает вялым протеканием и слабовыраженными симптомами. Следует отметить существование облитерирующего артрита ног, так как он может привести к ампутации правой (левой) конечности, в конечном итоге — к инвалидности.
Причины возникновения
Почему воспаляются суставы и что делать в такой ситуации? Источники возникновения болезни разные, ведь каждый отрицательный процесс в биосистеме является основой для развития артрита ног. Факторы, которые вызывают патологию, делятся на вторичные и первичные. Повреждением самого сустава характеризуются первичные факторы, а вторичные проявляются в соответствии наличия другого заболевания.
Основные причины:
- Травмирование;
- Инфекция;
- Нарушение метаболизма;
- Врожденная патология;
- Сбой в работе эндокринной системы;
- Аутоиммунный процесс;
- Нарушение костной материи.
Кроме вышеперечисленных причин на возникновение недуга могут влиять такие факторы:
- Переохлаждение;
- Слабая иммунная система;
- Чрезмерная физическая нагрузка;
- Беременность.
Подвергаются риску:
- Спортсмены – они постоянно испытывают нагрузку на стопы ног.
- Пациенты – переболевшие инфекцией, вирусом.
- Особи, которым больше 55 лет.
- Люди со слабым иммунитетом.
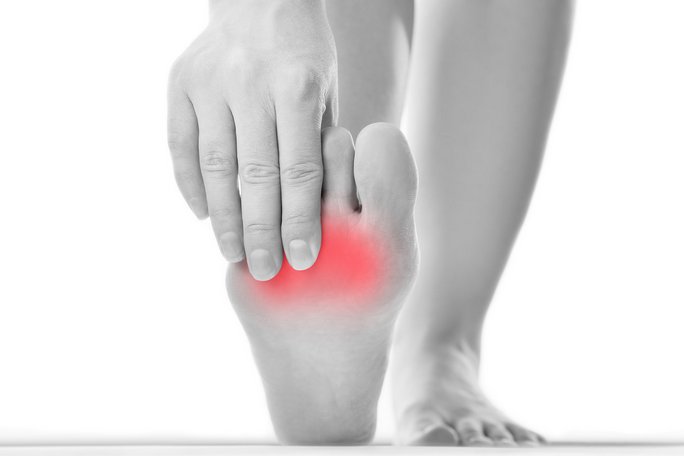
Симптомы недуга
Существуют клинические признаки, которые выражены в разной степени. Чем бы ни был спровоцирован артрит нижних конечностей, именно его симптомы принуждают человека обращаться за медицинской помощью.
К ним относят:
- Отек;
- Повышенная температура тела;
- Боль;
- Покраснение локализованного места;
- Ограничение подвижности;
- Нарушение функционирования.
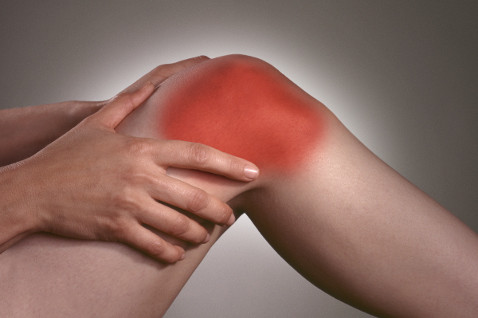
Абсолютно каждый воспалительный процесс сопровождается болевыми ощущениями. Они бывают едва заметными или же невыносимыми при ходьбе, малейшем передвижении, или даже в состоянии покоя. Болевой синдром предоставляет дискомфорт при шевелении пальцев правой или левой ноги, а в некоторой ситуации утруждает стояние на них. Боль становится сильной, постоянной с прогрессом болезни.
Если воспалился сустав на ноге, то заметить это возможно по внешнему показателю. Значительно меняется внешний вид сустава нижней конечности. Пораженное соединение отечное, горячее на ощупь, кожный покров имеет блеск, покрасневшее.
Для артрита характерно сбой работоспособности поврежденного сустава. Болевой синдром может развиваться на фоне необратимых модифицированных изменениях, обладает временным характером. При этом ограничена подвижность, невозможно сгибание ноги.
Диагностика
При возникшей боли стоит обратиться в поликлинику за медицинской помощью к ортопеду, ревматологу. Доктор осматривает пациента, проводит опрос, выслушивает жалобы. Осмотр стопы заключается в оценке и анализировании деформации сочленения, подвижности и степени боли. Диагностировать артрит стопы не затруднительно.
Основными способами диагностики суставов являются УЗИ, МРТ, КТ. Чтобы выяснить настоящую и точную причину артрита проводят общий анализ крови. Для определения состояния синовиальной жидкости совершают пункцию сочленений.
Симптомы воспаления сустава стопы
В зависимости от вида артрита, данное воспаление может сопровождаться несколько различными симптомами:
1. Ревматоидный артрит поражает соединительные ткани в организме. Он приводит к деформации суставов, из-за чего человеку больно будет наступать на ногу. Дополнительными симптомами ревматоидного артрита считаются:
• отечность сустава стопы, особенно после длительных пеших прогулок и физических нагрузок;
• быстрая утомляемость ног;
• боль в стопе;
• утренняя скованность в стопе;
• лихорадка;
• покраснение кожи возле сустава;
• поражение сразу обоих суставов стоп также характерно именно для ревматоидного артрита.
Отдельно стоит сказать о таком симптоме как хруст. Он появляется из-за того, что мягкость вращения в суставе снижена, поэтому они начинают тереться друг об друга, что и приводит к хрусту.
2. Подагрический артрит сопровождается приступообразными болями в пораженном суставе. При этом болевые приступы могут длиться от нескольких дней до нескольких недель. Также для данного вида артрита присущи такие симптомы:
• повышение температуры тела;
• отекание сустава;
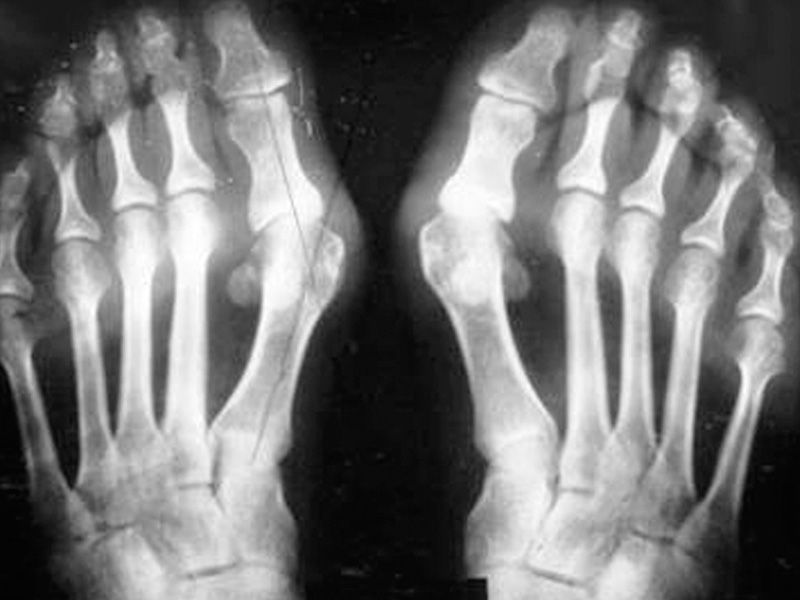
• покраснение и образование шишки на суставе или фаланге большого пальца;
• нестерпимая боль, которая проявляется не только при ходьбе, но и также при прикосновении к суставу.
3. Остеоартрит или воспаление сустава стопы имеет такие симптомы:
• жжение в суставе;
• боль (иногда такая сильная, что человек и вовсе не может полностью наступить на ногу);
• отечность сустава, которая спадает к утру;
• боль при движении стопой.
4. Для реактивного артрита характерны воспаление околосуставных тканей и их боль. Также данное заболевание обычно протекает в хронической форме, время от времени обостряясь и заставляя человека страдать.
Вспомогательные вещества
Обязательный метод терапии артроза — прием хондропротекторов. Препараты не предназначены для купирования боли. Особенность таких медикаментов – восстановление хрящевой ткани. Хотя эти лекарства также могут обезболивать, но значительно медленнее. Использование хондропротекторов предписано в комплексе с другими методами лечения.
Эффективными считается те средства, которые содержат несколько компонентов. Это могут быть Глюкозамин, Хондроитин. Список популярных средств этой группы препаратов следующий:
- Артра;
- Мовекс;
- Терафлекс;
- Дона;
- Алфлутоп.
Также используется гиалуроновая кислота для суставов. Вещество вводят напрямую в суставную полость. Такие уколы рекомендованы пациентам дважды в год. После инъекций больной испытывает облегчение, а в поврежденном сочленении начинают восстанавливаться хрящи. Запущенный гонартроз суставов и другие заболевания суставов в тяжелой форме консервативными методами невозможно излечить.
Сложно сказать, какое обезболивающее при артрозе использовать лучше всего. Препарат назначает врач, учитывая особенности течения заболевания.
Дегенеративные заболевания опорно-двигательного аппарата в настоящее время стремительно «молодеют» – признаки артроза крупных суставов нередко выявляются у пациентов младше 40 лет. Это поднимает на высокий уровень профилактику заболевания, позволяя предупредить его развитие у людей из групп риска. Вопреки сложившемуся мнению, основное место в помощи занимает лечебная физкультура – лекарства имеют лишь вспомогательный характер.
Учитывая встречаемость этой группы заболеваний, можно смело сказать, что артроз коленного сустава (гонартроз) занимает в общей структуре второе место после поражений позвоночника. Значение сочленения для организма неоценимо – оно не только играет поддерживающую роль, но и участвует практически в каждом движении. Поэтому постепенное выпадение его функций сразу же сказывается на слаженной работе всего опорно-двигательного аппарата.
Патологические проявления гонартроза складываются из двух синдромов – болевого и воспалительного, которые тесно связаны между собой. Поэтому и лечебные мероприятия должны строиться таким образом, чтобы постепенно прервать общее течение этих механизмов. Следовательно, помощь имеет сложный и комбинированный характер, направленный на остановку процессов разрушения в суставных тканях.
Причины воспаления суставов ног
В первую очередь стоит отметить, что воспаляться может как весь сустав, так и его часть, например, синовиальная сумка или оболочка, в каждом случае врач устанавливает различные диагнозы, и лечение может немного отличаться.
Спровоцировать воспаление могут следующие причины и их совокупность:
- пассивный образ жизни;
- тяжелые физические нагрузки;
- травмы сустава;
- наличие лишнего веса;
- ослабленный иммунитет;
- авитаминоз и плохое питание;
- инфекционные заболевания;
- нарушение обмена веществ в организме;
- эндокринные патологии;
- переохлаждение;
- наследственная предрасположенность;
- врожденные патологии.
В зависимости от причины возникновения воспаления, оно может быть инфекционным или неинфекционным. В первом случае болезнь провоцируют микробы, которые через рану на колене или через кровоток попадают в полость сустава, а во втором случае причиной могут быть травмы, отложение солей из-за проблем с обменов веществ.
Основные принципы лечения воспаленного сустава
При первых явных признаках начала воспаления важно обратиться к терапевту. Он назначит УЗИ, рентген, необходимые анализы
Самый информативный метод исследования – рентгенография. В некоторых запущенных случаях может понадобиться консультация ревматолога или иммунолога.
На ранних этапах воспаление суставов пальцев нижних конечностей можно купировать быстро и без последствий. Достаточно будет пройти только физиотерапевтические процедуры и курс лечебных компрессов. Помогает и мануальная терапия, и электрофорез. В любом случае при подобных суставных патологиях необходим комплексный подход, чтобы устранить очаг воспаления, снять отечность, уменьшить или полностью устранить болезненность, укрепить хрящевую ткань.
Медикаментозное лечение
Вместе с физиотерапией врачи назначают медикаментозное лечение, которое включает:
- стероидные препараты (таблетки и уколы);
- нестероидные лекарства («Кетопрофен», «Пироксикам», «Диклофенак»);
- противовоспалительные средства;
- особые препараты для укрепления суставов («Метотрексат»);
- активные биодобавки (коллаген);
- витамины и минеральные комплексы.
Такая терапия воспаления суставной сумки большого пальца ступни направлена на максимальное восстановление поврежденных участков хряща, обезболивание, снятие воспаления и отечности.
Пациенту с острым заболеванием хрящевой ткани рекомендовано носить фиксирующую повязку, снимающую раздражение, ограничивающую движение поврежденного пальца и снимающую с него основную нагрузку.
На ранних стадиях артрита и бурсита пациентам выписывают хондропротекторы, например:
- «Хондроксид»
- «Артрон»
- «Структум»
- «Терафлекс»
Такие препараты включают активные вещества хондроитин сульфат, глюкозамин, которые укрепляют хрящевую структуру, восстанавливают ее, снимают дальнейшее распространение воспаления и замедляют разрушение сустава.
Выпускают такие полезные средства в форме капсул, инъекций, порошков, растворов, мазей. Они подпитывают больные суставы не только на ногах, но и по всему телу, что немаловажно в пожилом возрасте и у женщин в период менопаузы. Принимать их лучше длительными курсами, порой врачи рекомендуют до нескольких лет.
Хирургическое вмешательство
Запущенные случаи суставных воспалений пальцев порой не излечиваются медикаментозно, не уходит боль. Шишка на суставе продолжает расти в объемах. В этих случаях хрящ большого пальца уже сильно деформирован и поврежден. Не может выполнять правильно свои опорные функции и приводит к невозможности нормально двигаться. Нагрузка при движении начинает распространяться неравномерно, делается упор на здоровые суставы, что нередко вызывает грыжу межпозвоночных дисков позвоночника.
Оперативные вмешательства по поводу воспаления сустава пальца ног и бурсита в России проводятся давно и успешно. Разработана схема частичной или локальной замены сустава протезом. Иногда это единственный способ вернуть человеку здоровье и нормальную подвижность для активной жизни без боли.
Обычно косточку на ноге просто спиливают и фиксируют сустав в правильном положении при помощи металлической конструкции. Для удаления фиксаторов придется делать повторную операцию, но эффект от процедуры длительный и стабильный.
Народные рецепты
Предотвратить распространение суставного воспаления и устранить начальные признаки болезни помогают эффективные народные средства:
- Мел. Измельченный мел смешивают с кефиром. Такую смесь наносят на воспаленное место сустава и накрывают пленкой, делая повязку. Компресс делают на ночь, чтобы укрепить суставные ткани.
- Лист капусты имеет противовоспалительное свойство. Его разминают, чтобы появился сок, и наматывают вокруг больного пальца, фиксируют бинтиком, и закутывают ступню пуховым платком.
- Ванны из травяных отваров крапивы, зверобоя, календулы. Они обладают противовоспалительным и успокаивающим свойством.
- Ванны с растительными маслами, например, эвкалиптовым, сандаловым, облепиховым помогают побороть суставные проблемы.
- Луковая кашица. Ее заворачивают в марлю и делают компресс на палец. Такое средство снимает припухлость и отечность.
- Масло пихты. Им смазывают поврежденный сустав, чтобы снять воспаление и красноту.
- Противовоспалительные отвары зверобоя, тимьяна, крапивы, календулы. Принимают их в течение нескольких недель ежедневно вовнутрь.
При артрозном поражении противопоказаны чрезмерные нагрузки на ноги. Физические упражнения, конечно, полезны, но без особого нажима на нижние конечности. Это могут быть занятия на тренажерах, растяжки, благотворно влияющие на мышцы, умеренная ходьба и плавание. Противопоказаны прыжки и бег.
Лекарственные средства
Основные препараты, которые снимают боль и воспаление, относятся к группе НПВС. В этой группе средств довольно много и бывают они в разных формах – мазях, таблетках, кремах. В данном случае идеальным средством окажется мазь или крем, например, кетопрофен, пироксикам. Диклофенак. В аптеке они продаются без рецепта.
В случае, если воспаление было вызвано артритом, врач может посоветовать начать принимать лекарства, которые помогают укреплять суставы, например, метотрексат. Сюда же можно отнести активные биологические добавки, содержащие коллаген, а также витаминные и минеральные комплексы, которые подбираются в соответствии с возрастом и полом.
Такое лечение не только помогает снять воспаление и боль, но и восстанавливает хрящ, снимает отёк и покраснение, нормализует работу конечности. Также некоторое время следует поносить повязку для фиксации большого пальца.
Почему развивается патология
Как показывает медицинская статистика, артрит суставов стопы развивается у каждого третьего человека на планете. Толчком для патологии могут стать самые разнообразные факторы, в том числе и наследственная предрасположенность. Лечение болезней суставов стопы ног зависит от причины, вызвавшей болезнь.
- Ревматоидный артрит – одна из самых распространенных патологий, вызывающая заболевание суставов стопы. Болезнь характеризуется саморазрушением организма, который начинает принимать ткани хрящей и суставов в качестве чужеродных. Все силы иммунитета направляются на уничтожение «болезнетворных» клеток, что приводит к разрушению суставов ступни и быстрому развитию патологии.
- Подагра возникает при отложении солей в суставных полостях. Причиной патологии является дисфункция обмена мочевой кислоты. Наиболее подвержены подобной болезни мужчины возрастом от 45 лет. Визуально патология проявляется в виде шишки, которая располагается на боковой поверхности стопы у основания большого пальца.
- Остеоартрит появляется в качестве осложнения артрита при разрушении суставной ткани. Подвержены патологии как мужская, так и женская часть населения старшего возраста.
- Реактивный артрит могут спровоцировать заболевания инфекционного характера, которые вызывают иммунную дисфункцию. Предрасположена к патологии мужская часть населения молодых и средних лет.
- Заболевания, имеющие посттравматическую, инфекционную либо другую этиологию, не всегда поражающие именно нижнюю конечность, а распространяющиеся по всему организму.
Диагностика патологий проходит на основе проведенных исследований и симптомов, а лечение артрита пятки и стопы назначается индивидуально согласно полученным результатам анализов.
Народные методы борьбы с патологией
Лечение в домашних условиях методами народной медицины избавляет от артрита стопы в начальной стадии либо облегчает страдания при прогрессирующем развитии. Спрогнозировать эффективность какого-либо природного средства может только врач, учитывающий происхождение артрита, особенности каждого организма, возраст человека и наличествующие у него заболевания другого характера.
Признанные поколениями рецепты от артрита различают по методике применения:
- ванны;
- примочки, аппликации;
- настои, отвары для внутреннего употребления.
Ванны
Общие и локальные ванны известны своим обезболивающим и противовоспалительным воздействием на область суставов стопы, лечение дает заметный эффект через 15–30 дней.
Благотворное влияние соленой воды состоит в следующем:
- активизация тока крови, обмена веществ, регенерация клеток;
- нормализация нервной системы;
- выведение излишков воды, мочевых солей, белков, в том числе из суставов ног при ревматоидном артрите.
В соленой воде ускоряется энергетическая подпитка органов и систем. Для солевых ванн в домашних условиях подходят поваренная и морская соль.
- Для ревматоидного артрита используются общие ванны с концентрацией поваренной соли 2–4 кг на 200 л воды. Соль частями в плотном мешочке прикрепляют к отверстию крана, чтобы истекающая горячая вода создала рапу. Когда вся соль растворится, в ванну добавляют прохладную воду до температуры 34–38°С. Параметры проведения процедур: продолжительность – 20 минут, курс – 12–15 сеансов через один или два дня. Курс местных ванночек – до 30 сеансов по 6 минут. По совету врача они могут быть прохладными (16–24°С) либо горячими (38–42°С).
- Воспаление суставов стоп предусматривает лечение морской солью в концентрации 1 кг на 200 л. Способ растворения тот же, температура ванны – 36°С, продолжительность сеанса – 15 минут. Для усиления эффекта в солевые ванны добавляют 1 л водной вытяжки лекарственных растений.
- Настои ромашки, гармалы или пижмы снимают суставные боли (100 г залить 1 л кипятка на два часа).
- Свежие или сухие овсяные стебли отваривают 20 минут с момента закипания (100 г сырья на 1 л воды). Помогают при ревматоидных болях суставов.
- Любые надземные части бузины черной настаивают 40 минут (100 г на 1 л кипятка).
Примочки и аппликации
Снять отек и уменьшить боль поможет применение следующих средств:
- Капустные листья, приложенные к больному месту, снимают отечность.
- Натертая сырая картофелина, прогретая на водяной бане до 39°, снимает боль.
- Куриный желток и маленькая ложка скипидара взбиваются в пену и соединяются с такой же ложкой яблочного уксуса. При ежедневном смазывании артритных пальцев уходит хромота.
Средства для приема внутрь
Кроме использования наружных средств, народная медицина рекомендует принимать внутрь отвары и настои лекарственных растений:
- 10 г измельченной стручковой фасоли варить в 1 л воды 40 минут, процедить. Принимать 4 раза в день по половине стакана.
- По столовой ложке высушенных ромашки, зверобоя, липы настоять в 200 г кипятка до остывания. Принимать в день четырьмя порциями.
- Такими же дозами лечатся коктейлем из сока капусты и моркови в равных долях.
- Почечный чай активно выводит соли мочевой кислоты. Две столовые ложки заливают 200 мл кипящего молока и настаивают 40 минут. Снадобье процеживается, принимается три раза по три столовые ложки за полчаса до еды. Недельные курсы повторяют через месяц.
- Зерна овса (8 столовых ложек на 1 л кипятка) запаривают на ночь. Процеженное снадобье делят на четыре порции. Овес способен укрепить иммунитет.
Настойки и соки улучшают метаболизм, что, в свою очередь, укрепляет иммунитет и помогает в борьбе с артритом стоп.
Но при этом нельзя откладывать посещение врача, так как лечить артрит стопы в домашних условиях можно только в комплексе с сильнодействующими лекарственными препаратами, выписанными специалистом.
Похожие статьи
Артрит стопы — очень неприятное и болезненное заболевание. Пальцы ног деформируются, выступает косточка, ношение обычной обуви становится невозможным. Передвигаться трудно — пальцы болят, немеют. Чтобы не допустить полной обездвиженности, артрит стопы необходимо лечить на ранних стадиях.
Артрит стопы — заболевание, которое поражает не только пожилых. Все чаще его диагностируют у детей от года до шести-семи лет. Реактивный артрит (заболевание, начавшееся из-за инфекционного заболевания — гриппа, гепатита В и т.д.) у детей очень часто аккумулируется именно в суставах стоп. А люди старшего возраста в основном страдают от ревматоидного артрита. Его причина — травмы ног, гормональная перестройка, внешние факторы — тяжелая работа, плохая экология и т.д.
Причины воспаления суставов на ногах лечение и профилактика
С точностью предсказать возникновение артрита довольно сложно, так как на организм влияет огромное количество негативных факторов, уберечь себя от всех невозможно. Но снизить риск возникновения воспаления может каждый, соблюдая следующие рекомендации:
- В первую очередь необходимо наладить режим питания. Питаться нужно правильно и сбалансировано.
- Рекомендуется каждый день делать зарядку, регулярно посещать бассейн или спортивный зал.
- Нельзя перенапрягать суставы, во избежание их травмирования. Если человек занимается спортом профессионально, то стоит задуматься от тейпировании.
- Очень важно вовремя проводить санацию инфекционных заболеваний, своевременно лечить травмы.
- Рекомендуется укреплять иммунитет, принимать витамины по назначению врача и не допускать набора лишнего веса.
Здоровый образ жизни поможет не только предупредить воспаление сустава на ноге, но и снизит риск сосудистых патологий, инфекционных заболеваний и хронических болезней внутренних органов.
Воспаление суставов на ногах – это заболевание, которое в медицине принято называть «артрит». Болезнь характеризуется болевым синдромом в суставах (диартрозах), который усиливается с наступлением ночи, и поражает людей старше 30 лет.
Статистика утверждает, что 2% людей на планете в той или иной форме сталкивались с артритом. Женщины при этом болеют в 2-3 раза чаще мужчин, так как для них вероятность генетической передачи артрита выше.
Артрит обезображивает внешний вид ног, вызывая боль, покраснения, дискомфорт при ходьбе. Проявляет себя как самостоятельное заболевание или симптом других болезней (пример: ревматизма). Если у вас воспаление суставов на ногах, какое применять лечение? Как снять воспаление?
Если уже началось воспаление суставов, провести лечение, снять воспаление – это достаточно очень трудно. Лучше не доводить до тяжёлых стадий заболевания, а выполнять комплекс простых правил по защите своего опорно-двигательного аппарата:
- Избегайте травм, переломов, повреждений диартроза.
- Не стоять подолгу, избегать резких движений.
- Закалка тела, правильное питание.
- Ровная осанка.
- Регулярный отдых в процессе работы (желательно каждый час).
- Не допускать избыточного веса.
А также быстро лечить инфекционные заболевания, не запуская болезни, и ликвидировать очаги хронической инфекции (кариес).
Воспаление – это
вследствие
профилактика
происходящий
воспалительная
- Артрозы;
- Артриты.
Воспаление крупных и мелких суставов или артрит на ногах проявляется в первую очередь болью. Она указывает на серьезные нарушения в организме и тканях мышц, связочных сухожилиях, хрящах и костях ног в связи с инфекциями, травмами или нарушениями обмена веществ.
Содержание
- Формы артрита
- Симптомы артрита
- Диагностика и лечение
- Оперативные вмешательства при артритах
Формы артрита
Воспаление или артрит суставов на ногах может быть первичным или вторичным. Первичный будет развиваться в виде самостоятельного недуга. Вторичный вид артрита ног сопровождает основные заболевания: ревматизм, остеопороз, артроз, подагру.
стопы, колена, тазобедренного. Током крови и лимфы инфекция разносится на все косточки и составляющие сустава: хрящи, сухожилия, мышечные и нервные ткани. При вывихе лодыжки воспаление костной системы ноги может быть обширным.
Симптомы артрита
Диагностика и лечение
Лечение воспаления костной системы медикаментами
Оперативные вмешательства при артритах
Физиотерапия и средства народной медицины
Типы воспалительных заболеваний стопы и причины, их вызывающие
Воспаления в суставах характеризуются дегенеративными нарушениями в различных тканях:
- мышечных;
- сухожильных;
- связочных;
- костных;
- хрящевых.
Специалисты-артрологи выделяют 2 формы заболевания:
- первичную;
- вторичную.
Первичный артрит развивается в организме самостоятельно. На появление вторичного влияют другие болезни:
- остеопороз;
- ревматизм;
- артроз.
Среди причин, вызывающих воспаление суставов, появление и развитие этого заболевания, выделяются следующие:
- Сустав воспаляется, когда нарушаются аутоиммунные процессы. Организмом собственные суставные ткани принимаются за инородные. Он начинает их отторгать, пытаясь уничтожить. Такие нарушения вызывают: красная волчанка, склеродермия, ревматическая лихорадка. В результате сустав деформируется или полностью разрушается.
- Проблема с воспалением возникает как следствие перенесенных заболеваний инфекционного характера. Инфекция поражает синовиальную оболочку. Заражение сустава происходит через кровь и лимфу. Артрит формируется у пациентов, которые болеют туберкулезом, гепатитом, бруцеллезом.
- Посттравматический артрит появляется в результате сильных ушибов и травм, разных по степени тяжести. Перелом приводит к острой форме артрита, а ушибы — к хроническому течению болезни.
- Причиной воспаления могут быть специфические болезни: подагра или генетическая наследственность.
Кроме того, различают аллергический артрит. Сустав воспален и болит. При этом наблюдаются сопутствующие аллергические реакции, в основном в виде крапивницы. Реже встречается отек Квинке или бронхоспазм.
Аллергический артрит возникает по причине реакции на определенные медикаменты. Чаще всего это новокаин. Кроме того, недуг вызывают любые химикаты или нефтепродукты.
Порой артрит возникает от соприкосновения стопы с синтетической тканью. У некоторых людей воспаление может начаться от продуктов питания. Заболевание могут спровоцировать стрессовые переживания, переохлаждение, ослабление иммунной системы организма.
Особенность аллергического артрита заключается в том, что сам сустав лечить не требуется. Достаточно принимать антигистаминные препараты, которые ликвидируют аллергическую реакцию.
Достаточно редко встречается форма так называемого затяжного аллергического артрита. Для нее характерно образование в суставах некротических участков. Для лечения применяются кортикостероиды.
Вернуться к оглавлению
Препараты при воспалении суставов ног
Важнейшей частью терапии воспаления коленного, голеностопного сочленения или сустава на стопе является медикаментозная терапия. Пациентам назначают таблетки, мази, уколы, которые снимают воспаление и боль, при необходимости нормализуют обмен веществ и убивают патогенных микробов.
Очень важно, чтобы подбором препаратов занимался врач, так как многие виды артрита требуют специфического лечения. Если пациент будет лечиться от подагры одними обезболивающими средствами, то вскоре он станет инвалидом, ведь суставы будут активно разрушаться, то же самое произойдет и при ревматоидном артрите
Таблетки при воспалении суставов ног:
- При всех видах воспаления назначают нестероидные противовоспалительные препараты. Они снимают воспалительный процесс в тканях и уменьшают болевые ощущения. К таким таблеткам можно отнести Ибупрофен, Диклофенак, Нимесулид и др.
- Если болезнь находится в тяжелой стадии, то негормональные противовоспалительные препараты не помогут, в таком случае выписывают прием кортикостероидов, например, Преднизолон. Такие средства влияют на гормональный фон человека, блокируя боль и воспаление быстро.
- Если причиной воспаления стала аутоиммунная реакция, назначают прием специальных препаратов — иммунодепрессантов. Цитостатики подавляют иммунитет пациента, останавливая таким образом разрушение сустава.
- При подагре, то есть воспалении суставов, связанным с нарушением обмена мочевой кислоты в организме, показан прием средств, которые выводят мочевую кислоту и ее кристаллы.
- При инфекционном воспалении обязательно назначается прием антибактериальных препаратов.
Кроме таблеток от воспаления суставов рекомендуется применять различные мази и крема. Наружные средства помогают снять боль и улучшить питание околосуставных тканей, благодаря чему восстановление проходит быстрее.
К таким мазям можно отнести:
- Вольтарен Эмульгель или его аналоги Диклофенак, Ортофен;
- Фастум Гель и его аналог Кетопрофен;
- Найз гель и его аналог Нимесулид;
- Индометацин;
- Ибупрофен;
- Мази с пчелиным и змеиным ядом, оказывающие раздражающее действие.

Мази запрещается использовать, если у пациента имеется аллергия на их компоненты, а также при нарушении целостности кожных покровов в зоне воздействия. Перед применением наружных средств нужно обязательно изучить аннотацию к препарату.
Многие пациенты уверены, что любой воспалительный процесс нужно обязательно лечить антибиотиком. На самом деле это не так, антибактериальные средства необходимы только в том случае, если в организме была найдена бактериальная инфекция.
Как правило, лечение рекомендуется начинать незамедлительно, а на сдачу анализов нужно некоторое время. Поэтому врачи назначают средства, ориентируясь на свой опыт и жалобы пациента, причины возникновения инфекции в суставе.
Например, если инфекция попала в организм через дыхательные пути, то назначают антибиотики из группы цефалоспоринов, макролидов, пенициллинов. Если причиной воспаления сустава стала урогенитальная инфекция, то могут быть назначены тетрациклины, макролиды.
Стоит отметить, что антибактериальные средства нельзя принимать бесконтрольно, так как они подрывают иммунитет, нарушают микрофлору кишечника и влагалища, провоцируя дисбактериоз. Кроме того, в большинстве случаев воспаления суставов они просто не нужны.
Важнейшей частью терапии воспаления коленного, голеностопного сочленения или сустава на стопе является медикаментозная терапия. Пациентам назначают таблетки, мази, уколы, которые снимают воспаление и боль, при необходимости нормализуют обмен веществ и убивают патогенных микробов.

Очень важно, чтобы подбором препаратов занимался врач, так как многие виды артрита требуют специфического лечения. Если пациент будет лечиться от подагры одними обезболивающими средствами, то вскоре он станет инвалидом, ведь суставы будут активно разрушаться, то же самое произойдет и при ревматоидном артрите.
Мази запрещается использовать, если у пациента имеется аллергия на их компоненты, а также при нарушении целостности кожных покровов в зоне воздействия. Перед применением наружных средств нужно обязательно изучить аннотацию к препарату.
Многие пациенты уверены, что любой воспалительный процесс нужно обязательно лечить антибиотиком. На самом деле это не так, антибактериальные средства необходимы только в том случае, если в организме была найдена бактериальная инфекция.
Воспаление хромотой лечение народными средствами

Траволечение
Терапевтические мероприятия
Терапия проводится в 3 направлениях: медикаментозное воздействие, физиопроцедуры, оперативное вмешательство (по показаниям).
Лечение артрита стопы ног препаратами предполагает применение:
- нестероидных средств противовоспалительного действия для снижения отечности, уменьшения болевых ощущений – принимаются внутрь или наносятся на пораженный участок;
- глюкокортикостероидов – внутрисуставное введение для облегчения болей;
- антибиотиков – назначаются, если заболевание является результатом инфекций (выбор препаратов зависит от типа возбудителя);
- хондропротекторов – останавливают разрушение хрящей, восстанавливают ткани.
При остром течении болезни, чтобы снизить нагрузку, ступня иногда фиксируется гипсовой шиной, однако пациенту приходится пользоваться костылями. Лечить артрит суставов стопы помогает соблюдение специальной диеты, которая особенно эффективна при подагрической форме поражения.
Для остальных случаев достаточно простых рекомендаций по организации питания.
Если используются физиопроцедуры, чем лечить: грязями, специальной физкультурой, массажем, статическим магнитным полем (магнитотерапия), синусоидальными модулированными токами (амплипульстерапия), током с диапазоном частот от 50 до 100 Гц (диадинамотерапия).
Запущенные случаи (выраженная деформация конечности) требуют проведения операции – эндопротезирования или артропластики. При формировании молоткообразного пальца может проводиться резекция. Иногда это единственный способ, как вылечить артрит стопы.
