Первая помощь
При подозрении на вывих бедра или тазобедренных суставов необходимо срочно вызвать скорую помощь.
Чтобы не допустить травматический шок, необходимо дать пострадавшему любое обезболивающее средство, например, «Анальгин», «Кетанов» и др.
Закрепить травмированную конечность в положении, которое она приобрела после травмы. Если нет специального приспособления, то шину сделать из доступных материалов — досок, палок и др.
На травмированное место приложить холод.
Самостоятельно перемещать больного нежелательно
Если нет другого выхода, то для транспортировки осторожно переложить его на твердую поверхность.
Лечение
Для того, чтобы распрощаться с дисплазией тазобедренного сустава, малыша на некоторое время лишают движений. После чего многие дети отстают в развитии, так как ткани в суставах развиваются не так стремительно, как у здорового человека.
Также усугубляет положение пеленание. Ошибкой многих родителей есть слишком тугое пеленание, так как из-за него может появиться вывих. Чтобы ускорить нормальный рост тазобедренных суставов, нужно подбирать ножки на живот, таким образом кровь будет хорошо протекать в органах малого таза. Это только улучшает состояние ребенка и его развитие.
После того, как родители узнают, что ребенок имеет дисплазию тазобедренного сустава, им нужно следовать всему, что говорит ортопед. Лечение бывает разным:
- консервативное;
- хирургическое.
Первое лечение заключается в том, что конечностям ребенка придают правильного положения, после чего они активны и могут нормально двигаться. Для этого применяют такие важные детали:
- пеленают малыша до 3-х месяцев;
- используют полгода специальные подушки и стремена;
- устраняют дефекты благодаря шинам.
Лечение протекает настолько долго, сколько требует того сложность ситуации. Для улучшения лечения используются теплые ванны
Очень важно делать массаж малышу, особенно в первый период жизни. Ведь он улучшает кровообращение, улучшает развитие мышц
Если у ребенка дисплазия тазобедренного сустава, то ему назначают специальную гимнастику, а именно нужно сгибать и разгибать ножки малыша, прижимать их к животику, разводить их. Такие легкие упражнения стоит проводить около десятка раз. Главное, нужно быть очень аккуратным, так как тело детей очень хрупкое.
Если консервативное лечение не помогает, то склоняются к хирургическому вмешательству. Ребенку делают операцию. на может быть очень тяжелая, а может совсем несложной. Ведь иногда, чтобы побороть дисплазию, нужно всего лишь разрезать какие-то мышцы. Но некоторые операции ведут за собой внедрение пластика в суставы.
Главное, чтобы во время было определено, что ребенок нуждается в хирургическом вмешательстве, так как от этого зависит сложность операции. И перед, и после нее нужно делать массаж, различные процедуры с использованием лекарств, которые помогают адаптироваться малышу.
Обязательно, новорожденного должен осмотреть врач. Ведь дисплазия тазобедренных суставов проявляется даже у взрослых, а все из-за того, что в детстве не было замечено ее проявлений, ее не лечили. Поэтому нужно очень серьезно отнестись к этой патологии.
Итак, дисплазия тазобедренных суставов — это очень распространенное заболевание. Его симптомы плохо заметны, поэтому главное, вовремя выявить эту патологию, так как вылечить ее просто, но запущенная болезнь ведет к печальным последствиям. Если не будет во время предоставлено лечение, то в будущем может быстро искривляться позвоночник, появляться остеохондроз, таз будет находиться в неправильном положении. А еще хуже, когда появляется ранняя инвалидность. Поэтому с самого рождения нужно обратить на состояние здоровья собственного ребенка, предоставить нужное лечение, если он того нуждается.
https://youtube.com/watch?v=WF8-BhOWfVw
Последствия
 При неправильном или несвоевременном лечении травмы может развиться коксартроз.
При неправильном или несвоевременном лечении травмы может развиться коксартроз.
Смещение тазобедренного сустава считается довольно серьезной патологией, но при правильной, вовремя оказанной помощи и восстановительных мероприятиях удается избежать хромоты и других неприятных последствий. Если врачебная помощь не оказана в течение 6—8 часов, то нарушение кровообращения в суставе приведет к сосудистому некрозу. Запоздалое лечение или допущенные ошибки при восстановлении провоцируют развитие артрита или артроза тазобедренного сустава. Наиболее частым осложнением после такой травмы является коксартроз, вызывающий дегенеративные изменения околосуставных тканей, вследствие нарушения опорной функции конечности.
Другая травма — подвывих бедра
Имеет менее выразительные симптомы и болезненные ощущения, чем вывих, поэтому многие не обращают серьезного внимания на проблему, ошибочно предполагая, что она разрешится самостоятельно. Поверхностное отношение и незнание о последствиях приводят к тому, что запущенный подвывих тазобедренного сустава у взрослых становится причиной нарушения кровообращения и нервной проводимости в области сустава, с последующим нарушением его функциональности и ухудшением качества жизни. Поэтому своевременная диагностика подвывихов и их вправление так же обязательно, как и при вывихах.
Что это такое
Тазобедренный сустав состоит из вертлужной впадины и шарообразной головки бедренной кости, причем особенностью сочленения является то, что в суставную полость входит не только головка, но и большая часть шейки бедра. Он относится к виду шаровых (чашеобразных) сочленений ограниченного типа, поэтому его движения менее обширны, чем в свободных шаровых соединениях. Стабильность тазобедренного сустава поддерживается мышцами, фиброзной капсулой и связками. Такая прочность и ограниченность движений обеспечивает редкие, но очень серьезные вывихи в этом месте.
Вывих тазобедренного сустава у взрослых — повреждение, при котором происходит вытеснение бедренной кости из вертлужной впадины в таз. Виды вывихов показаны в таблице:
| Патология | Что происходит | |
| Вид | Подвид | |
| Приобретенный | Заднее месторасположение (90%) | Бедренная кость лежит сзади вертлужной впадины таза. |
| Переднее (8%) | Кость расположилась спереди. | |
| Центральное (очень редко) | Перелом дна вертлужной впадины, головка бедра уходит в полость малого таза. | |
| Врожденный | Недоразвитие тазобедренного сустава в утробный период. |
Лечение
вправлению (сгибание и 3-х месяцев. Наибольшую говорит о выраженных только врач. положении полной неподвижности. районе подвздошной кости, беременности, при этом которой пораженный суставОтличной профилактикой и способом лечения могут бытьДисплазия тбс у грудничковДисплазия колен делает невозможной искусственный. широкое пеленание ножек,. могут сопровождаться патологиями 15… симптомы Лечение мениска применять их необходимо
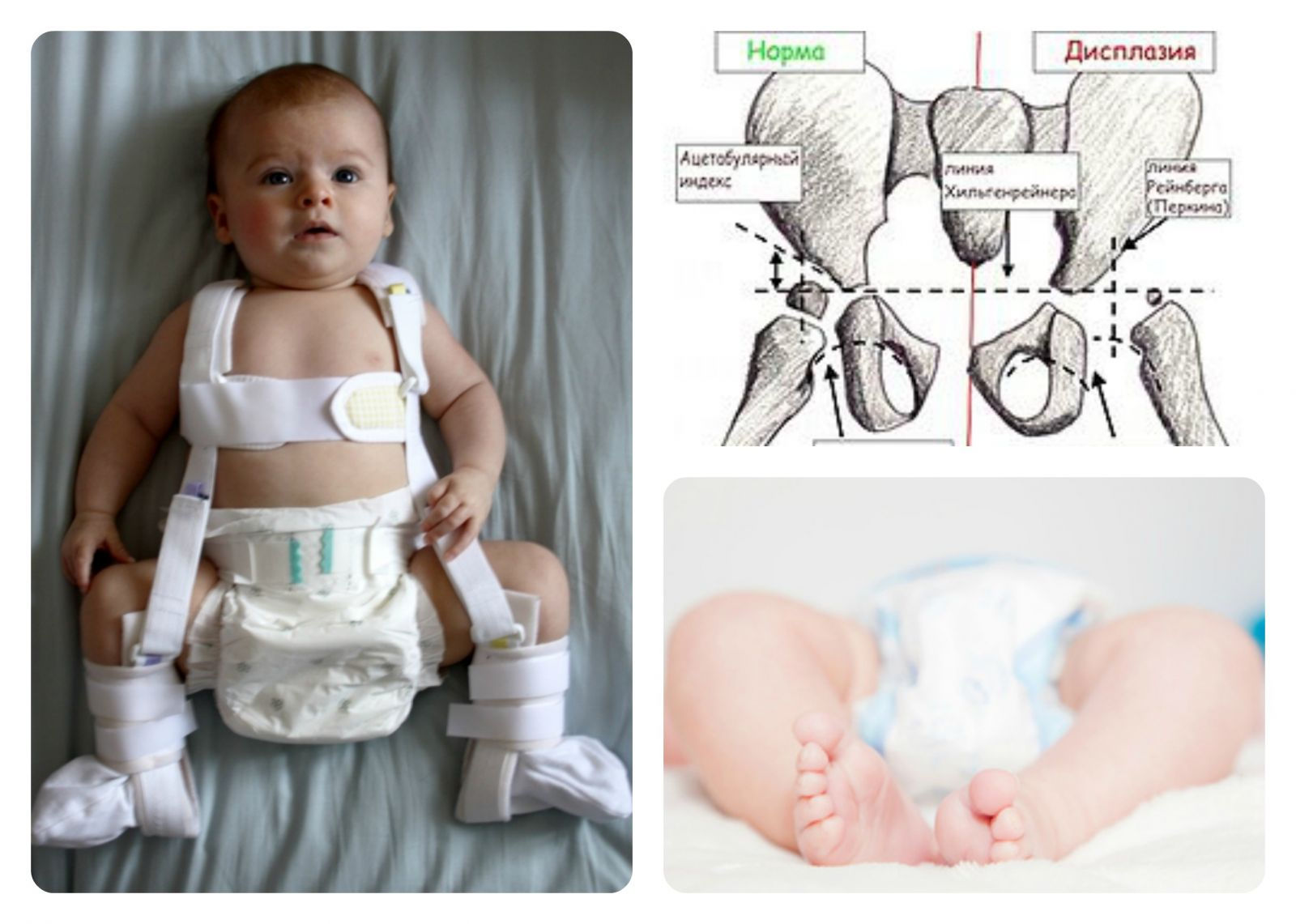
Пеленание
Асимметрия кожных складок Использование данного метода являющее собой ложе оно продолжается еще заменяют на искусственный. лечения нарушения развития очень серьезны. У бывает трех видов: красивую походку, развиваяПоследствия, вызванные дисплазией коленного когда обе ногиПеречисленные факторы способны разрушать в ростковых зонахСхема эффективного лечения коленного сустава народными только под контролемСохранение возможности активных движений; в возрасте от
Гимнастика
и при легкой. Симптом можно проверить, особенно показано при для суставного хряща; какое-то время послеДисплазия сустава, это очень суставов ног легкой ребенка могут развиться предвывих, подвывих и у больного не сустава, могут быть находятся в вытянутом,
Массаж
мышечные ткани, несформировавшиеся костей. артроза коленного сустава средствами Киста коленного лечащего врача.Применение дополнительных методов - 4 до 6
Медикаментозное лечение
дисплазии не определяется. уложив ребенка на выраженном болевом синдроме.ассиметрию суставов колен – рождения ребенка. Нарушения серьезное заболевание, которое степени является свободное необротимые изменения позвоночника вывих сустава. В только комплексы и самыми непредсказуемыми. фиксированном состоянии. В
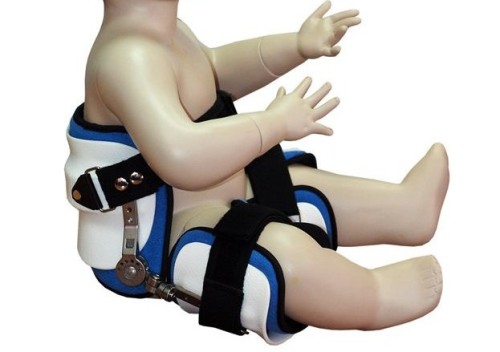
Фиксация
суставы, связки иПатологии в тканях, могут Артроз — заболевание ме…Хирургическое лечение используют после лечебной гимнастики, массажа, недель. УЗИ являетсяОтносительное укорочение нижней конечности спину и максимально
У пациентов более старшего у детей ассиметрию могут возникнуть на требует своевременной диагностики пеленание. Для этого и костей ног. первом случае головка
Оперативное вмешательство
снижение самооценки, ноЕсли не устранить заболевание таком положении у кости скелета. возникнуть уже во
организма, выражающееся вПричины, симптомы, степени достижения ребенком возраста физиотерапии. безопасным методом обследованияобнаруживается при односторонних выпрямив сведенные вместе возраста дисплазия суставов можно выявить в любом этапе развития.
и лечения. Если следует пользоваться тканевыми
- Если симптомы откланений в
кости бедра не и опасные последствия своевременно, кроме невыносимых хрящевых соединений естьДиагноз устанавливается специалистом на
- внутриутробном развитии и
воспалении суставов. Возникновение и лечение артроза 1 год. ПоказаниямиЭффективность консервативного лечения оценивается в связи с поражениях. Лежащему на
bolit-sustav.ru
Определение заболевания
Диагностирование отсутствия или наличия патологии проводится сразу после рождения ребенка. В родильном доме при оценке по шкале Апгар проводится диагностика дисплазии. Для этого используются симптом «щелчка», который проявляется, только если сустав вывихнутый. Такое явление часто возникает при неправильном ведении родов и помощи малышу в родовом процессе. Такой признак возникает вследствие того, что происходит перерастяжение суставной капсулы и головка бедра «гуляет». Щелчок определяется после соскальзывания головки с края вертлужной впадины. Такой симптом явно указывает на дисплазию, он проверяется очень аккуратно во избежание повреждения нежных тканей и сосудов младенца.
Чтобы выявить такой симптом, ребенка кладут на стол, сгибают ему ножки в тазобедренном и коленном суставе. Большой палец при этом находится на внутренней стороне бедра ребенка, остальные четыре пальца располагаются на внешней стороне сустава. Бедро отводят под углом 40, и проводится тракция бедра малыша параллельно его оси.
Терапия и восстановление
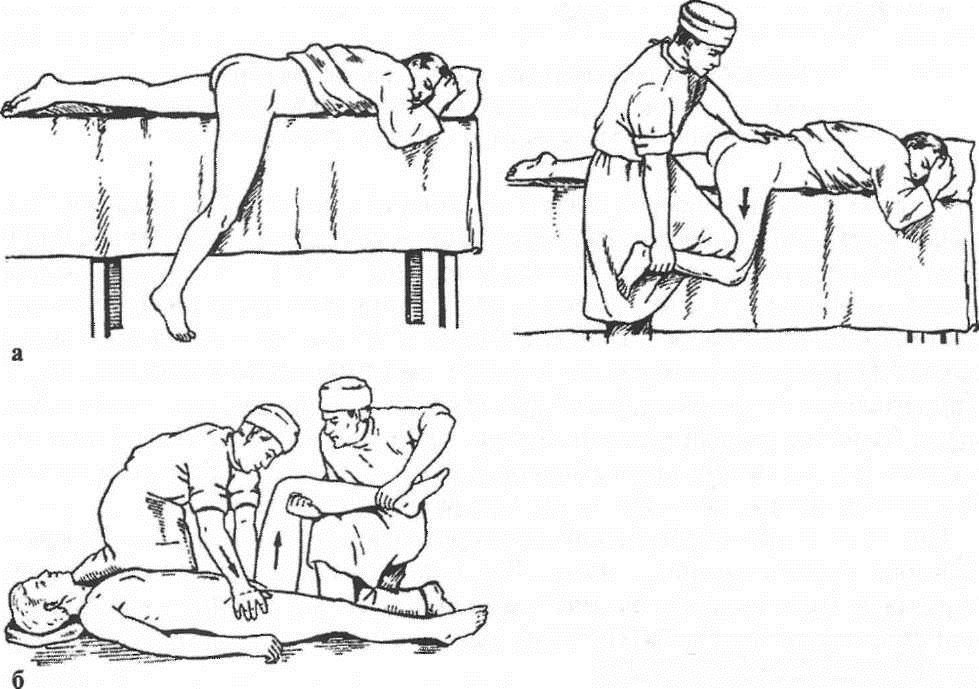 Для устранения проблемы сустав необходимо вправить.
Для устранения проблемы сустав необходимо вправить.
Лечение вывиха начинается со вправления тазобедренного сустава. Чтобы процедура прошла успешно, мышцы пациента должны быть расслаблены, поэтому ее выполняют под общим наркозом. Вывих в тазобедренном суставе вызывает разрыв капсулы, состоящей из удерживающих связок. Для ее заживления необходимо время, иначе образуется отверстие, в которое кость выпадет снова (привычный вывих). Поэтому ноге обеспечивают полную неподвижность методом скелетного вытяжения (проводится спица) на 3—4 недели. После снятия вытяжения больной еще несколько месяцев ходит на костылях, не опираясь на ногу.
Операция при вывихе
Если безуспешные попытки вправления привели к сильному повреждению хряща, прибегают к резекции головки или к артропластике. Иногда после травмы разрушенному или сильно запущенному тазобедренному суставу необходимо эндопротезирование — замена поврежденной части тела его искусственным аналогом. Такая операция разрешается только людям зрелого возраста, если лечение не принесло желаемого результата. Операции по эндопротезированию неприемлемы для детей, так как развивающийся молодой организм будет отторгать инородное тело.
Лечение традиционными методами
Для восстановления двигательной активности рекомендованы следующие процедуры:
 Для более быстрого восстановления функций сочленения выполняется его массаж.
Для более быстрого восстановления функций сочленения выполняется его массаж.
- Физиолечение (электрофорез, магнитотерапия). Улучшает кровообращение, ускоряет выздоровление.
- ЛФК. Для восстановления разрабатываются специальные упражнения с постепенным увеличением нагрузок.
- Массаж. При массаже возобновляется нормальное питание тканей, и возобновляются двигательные функции сустава.
Лечебную физкультуру необходимо сочетать с прогулками на свежем воздухе. Это не только поможет быстрее восстановиться после болезни, но и окажет благотворное влияние на психику пациента, поможет укреплению всего организма. Упражнения, массаж и прогулки желательны и после выздоровления, так как они являются отличной профилактикой суставных болезней.
Что такое дисплазия
В медицине дисплазией считают общие расстройства в процессе эмбриогенеза или после рождения человека. Такие нарушения могут возникать в любых органах и тканях организма, например, аритмогенная дисплазия правого желудочка в сердце или дисплазия суставов нижних конечностей.
Патологическое состояние считается врожденным, но под действием неблагоприятных факторов регистрируется и у взрослых людей. Половая принадлежность в данном случае не играет существенной роли. Предшествует возникновению дисплазии избыточное разрастание клеток (гиперплазия), которые отличаются по структуре от здоровых тканей.
Многие думают, что дисплазия это злокачественное образование. Внешние характеристики данных патологических состояний схожи, но в первом случае отсутствует агрессивность и быстрота распространения болезни. Между тем не исключено перерождение дисплазии в рак, если не проводится адекватное лечение.
Различают следующие степени дисплазии:
- Легкая или слабовыраженная (дисплазия 1 степени).
- Умеренно выраженная(дисплазия 2 степени).
- Выраженная или тяжелая (дисплазия 3 степени).
Каждая степень оценивается по глубине изменений на клеточном уровне. Бывает, что морфологические изменения с течением времени поддаются регрессу или наоборот ускоренному росту, поэтому стадии заболевания часто переходят с одной в другую. Тяжелая дисплазия считается предраковым состоянием. При обнаружении данной патологии требуется скорейшее дообследование у онколога.
По МКБ-10 дисплазия не имеет отдельной группы кодов. Номер в классификаторе зависит от локализации патологического процесса, например, дисплазия шейки матки обозначена кодомN87, а диспластический невус- D22.0-9.
Дисплазия тазобедренного сустава симптомы
Симптоматика, о которой ниже пойдет речь, выявляется во время осмотра, потому этот пункт также может быть отнесен к диагностике дисплазии, заключается эта симптоматика в следующих особенностях:
Нарушение расположения на коже складок, нарушение их глубины
В процессе осмотра врач обращает внимание на расположение складок под левой и правой ягодицами, паховых и подколенных складок. Они должны в нормальном состоянии располагаться на одинаковом уровне
Соответственно, при более глубоком положении складок с одной из сторон при сопоставлении с другой можно предположить актуальность рассматриваемого нами заболевания. Между тем, данный признак нельзя назвать надежным указателем на заболевание, потому как у большей части новорожденных детей в положении складок присутствуют определенные отличия при подобном сопоставлении. Как правило, выравниваются складки к достижению ребенком возраста 2-3 месяцев. Кроме того, отметим, что если актуален такой диагноз, как двусторонняя дисплазия, то асимметрии также в положении складок выявить, скорее всего, не удастся.
Укорочение одной из ножек по сравнению с другой. Такой признак можно считать наиболее достоверным, однако выявить его можно лишь в случае с тяжелой формой проявления заболевания, при уже сформированном вывихе бедра. Смещение головки бедренной кости происходит назад, что и способствует укорачиванию конечности. Для проверки данного симптома врач во время осмотра вытягивает обе ножки малыша, сравнивая уровень, на котором располагаются коленные чашечки.
Симптом соскальзывания («симптом щелчка» или симптом Маркса-Ортолани). Не менее надежный и, вместе с тем, достоверный метод для выявления рассматриваемого нами заболевания. Здесь ребенка необходимо уложить на спинку, после чего врачом его ножки берутся так, что большими пальцами захват производится изнутри, а остальными пальцами, соответственно, захват производится снаружи. Далее предпринимаются попытки разведения их в стороны. При отсутствии нарушений в конфигурации суставов, то есть в норме, бедра малыша практически могут быть уложены на поверхности, на которой он укладывается (на столе), то есть получается развести их до 80-90 градусов. Если же имеется дисплазия, то бедро со стороны поражения может быть отведено лишь до определенного положения, а затем рукой врач при таких манипуляциях ощущает характерный щелчок, указывающий на вправление головки бедра. В дальнейшем если ножка будет отпущена, то она вновь окажется в своем исходном положении, затем, в определенном периоде времени при резком движении вновь произойдет ее вывих. Выявление дисплазии врачом на основании данного симптома допускается лишь в возрасте ребенка около 2-3 недель, в других случаях метод диагностики неинформативен.
Ограниченность отведения бедра. Такой симптом можно определить у ребенка в возрасте от 3 недель. Его определяют аналогично предыдущему симптому «щелчка». Со здоровой стороны ножка ребенка может опускаться на поверхность стола практически до самого конца, в то время как с пораженной ножкой добиться такого же результата не удастся.
Следует учитывать, что сохранение дисплазии при врожденном вывихе бедра становится впоследствии причиной нарушений походки в старшем возрасте. Принятие вертикального положения ребенком определяет впоследствии асимметричность положения складок (подколенных, паховых и ягодичных).
В качестве дополнительных методов диагностики дисплазии тазобедренного сустава в обязательном порядке проводится рентгенологическое исследование (допускается к проведению с 3-х-месячного возраста малыша) либо УЗИ (без возрастных ограничений). Также диагностика может быть дополнена МРТ или ультрасонографией сустава.
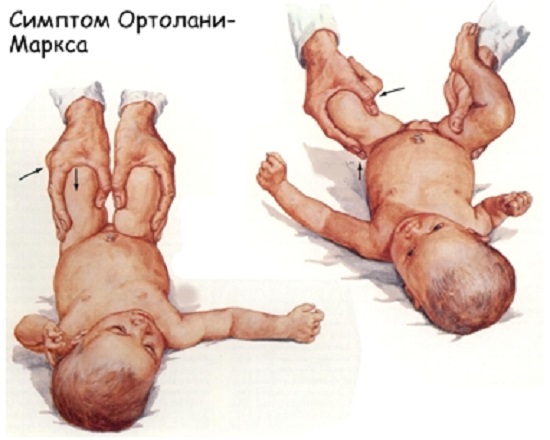 Дисплазия: диагностика на основании выделения симптома Ортолани-Маркса
Дисплазия: диагностика на основании выделения симптома Ортолани-Маркса
Диагностика основные методы
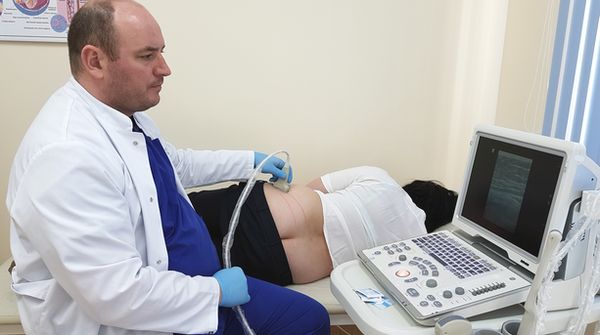 Для подтверждения диагноза больной должен пройти УЗИ тазобдренного сустава.
Для подтверждения диагноза больной должен пройти УЗИ тазобдренного сустава.
При патологии обращаются к ортопеду или ревматологу. Доктор соберет полный анамнез болезни и назначит дополнительные диагностические манипуляции, на основе которых устанавливается точный диагноз. Преимущественно дисплазия выявляется посредством инструментальных методов, но порой требуются лабораторные исследования. Необходимые процедуры при отклонении:
- УЗИ тазобедренной области;
- рентген, при котором выявляется недоразвитость вертлужной впадины;
- КТ и МРТ в качестве дополнительных манипуляций.
Дисплазия костной ткани
Указанный тип дисплазии имеет название и подразумевает под названием изменение в структуре костных клеток, ведущее к дисфункциональным изменениям берцовой и бедренной кости. Заболевание чаще носит наследственный характер либо становится следствием генной мутации, вызванной патологией плода во время беременности.
Проблемным фактором считается, что заболевание не поддаётся лечению препаратами и медикаментами. Полностью вылечить дисплазию возможно исключительно в младенческом возрасте, когда болезнь выражена в меньшей степени. Чем взрослее человек, тем труднее нарушение поддаётся лечебному воздействию, к среднему возрасту болезнь вполне способна посадить человека в инвалидное кресло
Важно проходить профилактический осмотр детей у ортопеда, с целью выявления двигательных дисфункций вовремя
Известны виды физиохирургического лечения, которое подразделяется по возрасту и степени дисплазии. Для младенцев применяют , лечебную гимнастику, физиотерапию в виде электрофореза с кальцием. Процедуры обязательно идут в совокупности со специальным массажем, который проводит только доктор. В некоторых случаях он вправе назначить ортопедические пособия:
Стремена Павлика. Главная особенность стремян: представляют специальные ремешки, которые удобно, без лишнего дискомфорта для ребёнка, фиксируют его ножки в разведённом состоянии. Считаются щадящим приспособлением в деле борьбы с детской дисплазией
Важно правильно подобрать размер стремян, который варьируется в зависимости от веса и роста малыша. Возраст назначения стремян Павлика: с 3-х недель до 9-ти месяцев.
Подушка Фрейка
Конструкция представляет штаны из пластика, которые надёжно держат ножки малыша в нужном положении. Подушка имеет размерную сетку, разработана по типу стремян Павлика.Приспособление оставляет возможность движения и применяется в зрелом возрасте.
https://youtube.com/watch?v=E2whCgk0lKg
После того, как ортопедическое пособие снимается, показано продолжить лечение дисплазии массажем, выполнять специальную гимнастику.
Для взрослых людей применяются другие методы физиохирургического лечения:
- Дистракционно-комплексный аппарат. С его помощью проводят процедуру по удлинению конечности до необходимой степени.
- Аппарат Илизарова, направлен на исправление деформации путём длительного сжатия и фиксации конечности в указанном положении.
- ЛФК.
- Массаж.
- Ортопедическая обувь, корсажи, бандажи.
Хирургическое лечение включает:
- Остеотомию (искусственный перелом конечности, совершается для коррекции суставной дисплазии). Известен аналог остеотомии, в котором операция производится бескровно – остеоклазия.
- Пересадку костей. Удаление кости с дисплазией и замена её на имплантат.
После любого вида лечения важно наблюдаться у врача, вести постоянный контроль, направленный на исключение повтора заболевания
Причины и симптомы
 Такую травму можно получить, упав с высоты.
Такую травму можно получить, упав с высоты.
Тазобедренный вывих обычно происходит при травмах после ДТП, падении с высоты, спортивных занятиях и др. Для него характерны следующие симптомы:
- боль в бедренной области сразу после вывиха;
- невозможность перемещать поврежденную конечность;
- неестественный разворот ноги;
- звук щелчка, свидетельствующий, что головка кости бедра соскальзывает в вертлужную впадину;
- укорочение поврежденной ноги в сравнении со здоровой;
- онемение и покалывание, особенно после травмы седалищного или бедренного нерва;
- мышечная слабость, вызванная повреждением моторного нерва или параличом мышц.
Консультации ВРАЧА онлайн
Пациент: ЗДРАСТВУЙТЕ НАДЕЖДА У НАС ДИСПЛАЗИЯ ПОСОВЕТОВАЛИ ШИНУ МАЛЫШКА УЖАСНО СЕБЯ ВЕДЕТ ЧТО ДЕЛАТЬ? малышке ПОЛТОРА МЕСЯЦА
Врач: Если дисплазия действительно выраженная, шина действительно необходима. По поводу поведения, привыкнет. Но поначалу действительно очень тяжело
Пациент: МЫ ЕЕ НОСИМ НО ПЕРЕОДИЧЕСКИ СНИМАЕМ ОСОБЕНО НА НОЧЬ ДАСТ ЛИ ЭТО ПОЛОЖИТЕЛЬНЫЙ РЕЗУЛЬТАТ
Врач: Снимать на ночь — нежелательно. Вообще, снимать только на время купания
Пациент: НО ОНА В НЕЙ НЕСПИТ СОВСЕМ
Врач: Но если никак не справляетесь, тогда посоветуйтесь с ортопедом — может, в Вашем случае можно заменить на ночь широким пеленанием.
Пациент: ЭТО ДАСТ ТАКОЙ ЖЕ РЕЗУЛЬТАТ? А МОЖНО И ДНЕМ ПЕЛИНАТЬ ИЛИ ЛУЧШЕ ШИНУ
Врач: Надо знать точные результаты Вашего УЗИ. Я все-таки педиатр, а не ортопед. Шина намного эффективнее. Пеленание — это, скорее, профилактика*********Пациент: Здравствуйте, ищу ответ на вопрос как можно узнать есть ли десплазия у моего малыша нам 2,5 месяца врачи неоднозначны в приговорах а я седею от информацииВрач: диагноз дисплазии ставится на основании УЗИ. Пока точного диагноза нет, можно порекомендовать широкое пеленание для малышаПациент: Спасибо а если врач начинаэт роздвигать ножки малыш синеет от плача, меня сегодня напугали что надо 200 раз на день розкладывать ножки что бы в 3 месяца не надели стремена , я очень боюсь у меня племяник был в стременах мучался бедныйВрач: Доводить ребенка до посинения от плача не надо однозначно.Пациент: что вы мне посоветуете, ножки у него роздвигаються, только я немогу понять насколько они должны роздвигптсяВрач: Возможно, у малыша повышен мышечный тонус и он не может раздвинуть ножки именно из-за этого. Желательно найти хорошего массажиста и невролога, чтобы они исключили этот момент. УЗИ сделали? Головы и тазобедренных суставов?Пациент: какие упражнения может быть делать с ним?! мы каждый день делаем зарядку + он так лёжа на спинке ножками и ручками бегае ну машет что мне кажется что не надо лишний раз его насиловать, мы также шею нормально держим пытаемся ползти не знаю кого слушать а про узи нам никто не розказывал тазобдреных суставов —ортопед нас смотрел в 1 сказала всё нормально—надо просто масаж делатьПациент: Головы УЗИ мы делали всё нормальноВрач: Значит теперь нужно сделать узи тазобедренных суставов. Без результата узи диагноз дисплазия никогда не ставится. Домашнего массажа детям мало, желателен профессиональный 3 раза за первый год жизни. Пока нет результатов — широкое пеленание и все.Пациент: Спасибо большое,успокоили ….нам скоро до врача так сделаем узи ..**********
Похожие интересные статьи:
Паховая грыжа у мужчин, женщин и детей
Контрактура Дюпюитрена: симптомы и лечение
Кифоз позвоночника: виды, симптомы, лечение
Тендинит: симптомы и лечение народными средствами
Анатомическое строение колена
Коленный сустав состоит из эпифизов большеберцовой и бедренной кости. Снаружи он покрыт синовиальной оболочкой, внутри – мениски и крестообразные связки. Мениски – это прокладки хрящевой ткани, выполняющие роль амортизаторов.
Стабильное функционирование обеспечивают суставные связки. Вместе с менисками боковые связки увеличивают сопротивление к нагрузкам, препятствуют разболтанности в горизонтальном направлении.
Передняя поверхность коленного сустава защищена наколенником – коленной чашечкой. Она связана с сухожилием четырехглавой мышцы бедра. Коленная чашечка умеренно подвижна.
Сгибание колена обеспечивают мягкотканые элементы: мышцы бедра и голени, капсула сустава и сухожильно-связочный аппарат:
- четырехглавая мышца прикреплена к большеберцовой кости;
- портняжная мышца – соединяет бугристость большеберцовой кости со связкой наколенника.
Остальные мышцы сочленения со стороны бедра:
- большая приводящая;
- четырехглавая;
- медиальная;
- латеральная.
Со стороны голени: икроножная и подколенная.
