Травы при ревматоидном артрите
Очень эффективны настойки, которые принимают курсом 21 день:
- Настойка девясила 25% по 30 капель 3 раза в день.
- Настойка лопуха 20% по 30 капель 3 раза в день.
- Настойка шлемника байкальского 25% по 10 капель 3 раза в день.
- Настойка аира 20% по 20 капель 3 раза в день
- Настойка чабреца 10% по 10 капель 3 раза в день
Хорошо поддерживают организм водные извлечения (настои и отвары) брусники, мелиссы, зверобоя, толокнянки, череды, ортосифона, репешка, донника, астрагала, бузины. Отдельно можно выделить пижму, с настоями которой принимают ванны и принимают 5% настой внутрь. Пижма оказывает иммуномодулирующее, антибактериальное и противовоспалительное действие
Но не нужно забывать, что пижма ядовита, поэтому важно не переусердствовать в дозах
Полезен клюквенный морс, сок лимона с чаем с добавлением меда.
Из лекарственных трав делают сборы, которые ещё более эффективные, чем травы по отдельности. Эти сборы должны оказывать противовоспалительное действие, их можно принимать и в период стационарного лечения.
При ревматоидном артрите применяется много трав, которые можно сочетать между собой в сборах:
- Таволга вязолистная (лабазник) — иммуномодулятор, снижает вязкость крови, уровень холестерина, улучшает кровообращение, противовирусное и антибактериальное средство.
- Зверобой — хороший антисептик и вместе с тем успокаивающее средство, снимает боли.
- Спорыш (горец птичий) трава — чистит почки.
- Береза листья (особенно майские) — приводит в порядок почки, очищает организм.
- Крапива двудомная (майский лист) — источник витаминов, влияет на кровообращение, снимает воспаление, но все настои с крапивой должны применяться в день изготовления, т.к. при хранении становятся ядовитыми.
- Багульник побеги — сильнодействующее средство, поэтому его в сборы добавляют минимальное количество. Багульник является сильным обезболивающим компонентом.
- Кора белой ивы содержит аспирин. Стружка этой коры даже может заменить кардиомагнил или аспирин-кардио.
- Полынь горькая, трава — чистит организм, в частности печень, восстанавливает нормальный обмен веществ. Это очень важный компонент, поскольку множество препаратов, применяемых при артрите очень агрессивно влияют на печень. Полынь в данном случае выступает детоксикационным компонентом, т.е. выводит яды.
- Также при ревматоидном артрите эффективны плоды можжевельника в виде отвара, шалфей, трава земляники, лапчатка серебристая (горлянка).
- Хорошим противовоспалительным действием обладает пырей ползучий (корни кошачей травы).
- Солодка голая действует как гормоноподобное средство. Лопух полезен при ревматоидном артрите и в виде настоя, и настойки. Герань лесная (суставник, сабельки — не путать с сабельником!) используется в настойках. А вот сабельник является мощным противовоспалительным средством и широко используется для изготовления БАДов и мазей при артрите.
- Кроме всего прочего очень полезны растения, содержащие витамины (шиповник, рябина обыкновенная, гречиха посевная, земляника лесная, клевер ползучий). Эти растений хорошо добавлять в сборы при ревматоидном артрите.
- Можно использовать хвою сосны и вереск. Немного о вереске: он успокаивает нервную систему, снимает воспаление, лечит почки, снимает боли.
- Использование конского каштана в виде настойки для растираний давно применяется при ревматоидном артрите.
Нужно сказать, что китайская медицина в отличие от европейской считает ревматоидный артрит заболеванием излечимым. Для этого применяется экстракт горных муравьев, который призван регулировать иммунную систему при аутоиммунных нарушениях, и гриб под названием кордицепс.
Виды артрита
Существует две разновидности артрита – моноартрит и полиартрит. Первый – это когда болит один сустав, а второй – несколько. К сожалению, второй встречается чаще. Бывает также хронический артрит, который развивается постепенно, и быстрый острый артрит, который сопровождается внезапными болями.
Ревматизм суставов – хроническое заболевание, при котором соединительные ткани воспаляются и при этом чаще всего поражаются сердце и суставы.
Ревматоидный артрит – это инфекционно-аллергическое заболевание, при котором поражаются ткани суставов, а точнее – происходит хроническое воспаление конечностей суставов. Опасность его заключается в том, что он может распространяться и на внутренние органы. Нужно аккуратно обращаться с пораженными участками, ведь небрежность может привести к осложнениям, которые выльются в трудности при ходьбе. Так как это очень серьёзное заболевание, оно чаще встречается у людей старшего и среднего возраста.
Одной из распространённых форм артрита является артроз. Симптомы являются менее серьёзными, чем у ревматиоидного артрита и само заболевание лечится с помощью фармацевтических препаратов, которые можно приобрести в аптеке.
Симптомы ревматоидного артрита
- Начинается заболевание по-разному в каждом случае. Ревматоидный артрит может начаться остро или подостро (когда вдруг припух один или 2 сустава).
- Появляется боль в суставах, особенно при ходьбе. Может возникать с утра и особенно к вечеру.
- Часто суставы воспаляются симметрично. Бывает, что боль появляется то в одном, то в другом суставе, тогда как в первом прекратилась.
- Мышечные боли при ревматоидном артрите носят длительный ноющий характер. Больной часто пытается растирать мышцы разогревающими мазями, но эффект от этого незначительный.
- В скрытом периоде ревматоидного артрита проявляется сильная усталость, слабость, недомогание. С утра скованность в движениях. Человек с трудом может сжать руку в кулак.
- Может появиться лихорадка (присутствие немотивированных скачков температуры тела).
- Потливость.
В более поздних стадиях ревматоидного артрита появляются:
- Неподвижность суставов, например, кистей. На пальцех во многих случаях присутствуют «шишки». Может возникнуть теносиновит кисти — воспаление оболочки внутри которой проходит сухожилие (боль при пальпации, припухлость, утолщение сухожилия).
- Синдром карпального канала (туннельный синдром) — онемение нескольких пальцев на руках.
- Поражения лучезапястного, локтевого суставов.
- Поражение позвоночника и плечевого сустава возникает на ещё более поздних стадиях ревматоидного артрита.
Ревматоидный артрит симптомы, лечение народными средствами
в Лечение 27.06. 1,638 Views
Аутоиммунная болезнь, поражающая соединительные ткани мелких, а затем и крупных суставов, имеет название ревматоидный артрит. Основными неблагоприятными факторами, влияющими на возникновение заболевания, считается загрязненная экология, некачественное питание и питье, перенесенные респираторные или инфекционные заболевания, а также ведение неправильного образа жизни в сочетании с вредными привычками. Нередко большую роль играет наследственная предрасположенность. Болезнь часто сопровождает старшее поколение, преимущественно женский пол.
Основные симптомы ревматоидного артрита
Заболевание в начальной стадии поражает соединительную ткань мелких суставов – кисти рук, сопровождаясь чувством скованности пальцев, онемением, покалыванием. Затем присоединяются болевые ощущения и отек. Болезнь часто поражает несколько пальцев руки и приводит к деформации кисти. Затем болезнь прогрессирует и поражает более крупные суставы. В местах пораженных суставов прощупываются твердые узелки небольшого размера, появляется боль и мышечная слабость.
Лечение заболевания заключается в ликвидации воспаления в месте пораженного сустава, восстановлении функций и обменных процессов в суставном хряще
Важно правильно подобрать лекарственные препараты в борьбе с артритом, чтобы предотвратить дальнейшее разрушение в суставе. Медикаментозные средства наиболее эффективны в сочетании с физиотерапией, лечебной физкультурой и применением народных методов, но обязательно должны назначаться специалистом
Ревматоидный артрит: симптомы, лечение народными средствами в домашних условиях
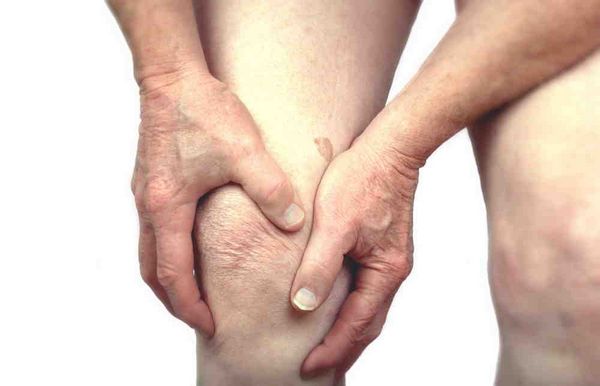
В борьбе с заболеванием при помощи народных методов эффективно использование очищающих весь организм процедур, с применением наружных мазей и настоев для растираний и аппликаций на пораженные участки.
В качестве общеукрепляющих средств народные целители советуют устраивать еженедельные разгрузочные дни с очищением внутренних органов пищеварительной системы, соблюдать диету и регулярно заниматься физической культурой – йогой, спортивной ходьбой, плаванием или водной гимнастикой. Значительно облегчают течение заболевание сеансы лечебного массажа и принятие ванн, с добавлением скипидара.
Наиболее популярными и эффективными местными средствами воздействия на пораженные суставные хрящи считаются:
- Лечение артрита укусами пиявок или пчел, при отсутствии аллергических реакций.
- Грязевые аппликации, например, грязи озера Эльтон или из города Саки в Крыму, которые быстро снимают воспалительный процесс.
- Болевые симптомы устранит компресс из сырого натертого картофеля, поставленный на больной сустав перед сном. Компресс утепляют пленкой и теплой тканью и оставляют на ночь. Длительность лечения – не менее недели.
- Для обтирания суставов используют спиртовую настойку цветов клевера. Один стакан цветов заливают спиртом или водкой и настаивают в течение 7-10 дней.
- В качестве согревающего средства используют уксусный компресс – столовую ложку 6%-уксуса размешивают в половине литра теплой воды.
- Воспаление быстро снимет компресс из красного вина с горчицей – 2 десертные ложки горчицы на стакан теплого вина. Прикладывать на 10-15 минут несколько раз в день.
- Широко применяется прополис для приготовления лечебной мази – 20 г прополиса на пачку сливочного масла.
Лечение ревматоидного артрита представляет собой длительный процесс, поэтому во избежание наступления тяжелых форм заболевания следует уделять больше внимания профилактике развития болезни. Стоит исключить из ежедневного рациона жирные, копченые и соленые продукты, острые приправы, алкоголь. Больше употреблять в пищу овощей и фруктов, кисломолочные продукты, рыбу, соки и травяные чаи. Следует избегать переохлаждений, стрессов, тяжелых физических нагрузок, инфекционных и простудных заболеваний.
Причины и симптомы
Патология, которая выражается системно в виде поражения соединительной ткани, называется ревматический артрит. Процесс поражения своей же ткани запускает сам организм, иммунная система человека. Вначале болезнь распространяется только на мелкие суставы, но постепенно переходит на другие части тела. В большинстве случаев больной становится инвалидом. При тяжёлой форме, заболевание приводит к почечной недостаточности и инфекционному поражению.
Врачи доподлинно не выяснили основную причину появления проблемы, но выделили несколько негативных факторов:
- Инфекции – спровоцировать развитие артрита могут герпесвирусы (обычный герпес, опоясывающий лишай), парамиксовирусы (паротит, корь), гепатовирусы (гепатит В), ретровирусы (Т-лимфотропный вирус);
- Наследственная предрасположенность. В человеке может быть заложена склонность к аутоиммунным сбоям подобного характера. Они являются носителями специфических антител;
- Пусковая реакция. Проблема возникает в результате травмы, стресса, переохлаждения, интоксикации, физической перегрузки организма.
Чаще всего проблема длительное время не дает о себе знать. Лишь иногда больной ощущает повышенную утомляемость, слабость и потерю аппетита.
 Лечить ревматоидный артрит желательно на ранних стадиях развития болезни
Лечить ревматоидный артрит желательно на ранних стадиях развития болезни
Позже признаки становятся более явными:
- Симметричное поражение суставов;
- Утренняя скованность (примерно длится один час);
- Боли в суставах, мышцах;
- Припухлость пораженного участка;
- Покраснение кожи, частичная деформация сустава;
- Ограниченная подвижность конечностей.
Лечение заболевания
- На основании сведений о симптоматике, полученных от пациента и внешнем осмотре.
- Для подтверждения назначается рентген стоп и кистей.
- Исследование анализов крови.
Терапия ревматоидного артрита должна проводиться комплексно. Только так можно ожидать улучшение состояния пациента. Целиком и полностью вылечить ревматоидный артрит к сожалению не получится.
Медикаментозное лечение
Виды используемых препаратов:
- Противовоспалительные — НПВП (пироксикам, индометацин, ибупрофен, диклофенак-натрия, напроксен).
- Базисная терапия — модификаторы течения заболевания. Их принимают на протяжении длительного времени. Эффект становится виден не ранее чем спустя месяц от начала приема (цитостатик, соли золота, сульфасалазин, Д-пеницилламин)
- Комплексные — обладают модифицирующим, противовоспалительным эффектом (например, тенидап).
- Глюкостероиды — снимают воспаление, предотвращают деструкцию костной ткани (преднизолон, дексаметазон)
Популярные препараты
- Цитостатики (или иммунодепрессанты) — ремикейд, циклоспорин, арава, азатиоприн. Многие из них изначально применялись ревматологами и для лечения пациентов с онкологией. Положительный результат они дают не плохой, но принимать их нужно длительным курсом. Например, араву принимают больше полугода. Врачи рекомендуют соблюдать строго рекомендуемую дозу, так как не редко они вызывают подобные реакции.
- Метотрексат. Часто его назначают пожилым людям, он хорошо переносятся не дорого стоит, а риск осложнений во время лечения сведен к минимуму. Положительный результат достигается спустя 5-7 недель. Метотрексан нельзя сочетать с противовоспалительными.
- Ауротерапия или терапия с помощью золота (ауротиомалат, тауредон, кризанол и другие). Старое, проверенное средство, использующееся более 100 лет в медицинской практике. Действие направлено на уменьшение развития болезни. Можно принимать с НПВП. Помогает золото при ранних костных эрозиях, а так же пациентам с язвой желудка и гастритом.
- Ремикейд. Быстродействующий и эффективный, относится к дорогостоящим новым препаратам. Не смотря на хорошие лечебные показатели, имеет ряд противопоказаний и вызывает побочные реакции. Следует обязательно консультироваться с врачом и строго соблюдать дозировку. Есть риск появления аллергии.
- Антималярийные лекарства (резохин, хингамин, делагил, плаквенил). Раньше широко использовались в лечении малярии (тропической лихорадки). Сейчас так же часто используются для лечения артрита. Курс приема длительный, до 6-12 месяцев. Переносятся организмом хорошо.
- Сульфаниламиды (сульфасалазин). Антимикробные средства. Курс их приема так же длителен. Улучшение состояния отмечается спустя 3-6 месяцев. Переносятся хорошо, редко дают осложнения.
- Д-пеницилламин (дистамин, купренил). Чаще всего назначаются тогда, когда медикаменты на основе золота и метотрексатом не оказали должного воздействия. Эффект от лечения достигается хороший, но Д-пеницилламин токсичен, часто дает побочные реакции, поэтому назначается реже.
Современные специалисты считают, что многие схемы лечения, которые с успехом применялись ранее уже устарели. Раньше первично врач мог назначить, например, дистамин или сульфасалазин, а потом ввести золото. Это не верно, ведь медикаменты первой группы оказывают терапевтический эффект спустя длительное время, а золото, например, действует гораздо быстрее. Сейчас подход к назначению тех или иных лекарств более внимателен и опытен.
Препараты внутрисуставного введения
Наряду с обычными препаратами, используемыми в лечение, ревматоидный артрит поддается терапии с помощью лекарств, которые нужно вводить в суставы. Их плюсом является быстрый эффект, ведь лекарство доставляется в очаг воспаления сразу после введения.
- Кортикостероиды — 1 раз в неделю, курс на 5-6 сеансов. Для пролонгированного действия назначают 1 инъекцию раз в 14-30 дней.
- Пероксинорм — иммунодепрессант. Лекарство на основе печени быка. Применяется для коленных суставов 1 раз в 7 дней, курс 5-6 сеансов.
Гомеопатия в лечении ревматоидного артрита
В лечении артрита гомеопаты применяют большое разнообразие растений, на основе которых изготавливаются гомеопатические препараты. Чем лучше концентрат, используемый для создания лекарства, тем лучше ожидаемый эффект. Активность целебных веществ зависит и от количества поэтапных взбалтываний.
Современная медицинская практика довольно часто наряду с обычными медикаментами назначает пациентам лекарства этой группы. Но, по сравнению с традиционным лечением она слабовата. Не стоит надеяться на гомеопатию в случае тяжелой стадии болезни, длительных болей и сильного воспалительного процесса.
Лечение продуктами пчеловодства
Прополис обладает богатейшим набором веществ, способных излечивать самые разные заболевания. Многие пациенты успешно используют его при диагнозе ревматоидный или ревматический артрит. По мнению пчеловодов, настойка прополиса не менее эффективна, чем аспирин. Несколько ее капель, добавленных с водой в голубую глину позволяют получить средство для компресса. Его наносят поверх на плотную ткань которой предварительно обертывают сустав, накрывают другим слоем материи, затем пленкой и укрывают теплым шерстяным платком. Продолжительность действия компресса 3 часа. Курс лечения – 10 дней.
Широко используются при артрите лечебные свойства меда. С ним делают компресс, используя свежий капустный лист, на котором предварительно надрезают толстые жилки. Смазывают одну сторону листа медом и прикладывают на всю ночь к больному суставу, обмотав полиэтиленом и укутав сверху шерстяной тканью.
Лечение артрита травами
Рецепт 1
Вам понадобится 4 ложки череды, 4 ложки листьев брусники, 3 ложки почек берёзы, 3 ложки травы багульника, 3 ложки зверобоя, 3 ложки цветов ромашки, 3 ложки шишки хмеля, 2 ложки корня девясила, 2 ложки травы донника, 2 ложки листьев крапивы, 1 ложку цветков липы, 1 ложку мяты и ложку укропа. Всё это тщательно перемешайте. 2 столовые ложки готового сбора насыпьте в термос и залейте одним литром кипятка. Пусть настоится одну ночь. Пейте по полстакана 4 раза в день. Этот курс лечения составляет 2-3 месяца.
Рецепт 2
В равных пропорциях приготовьте соцветия календулы, листья берёзы, листья крапивы, траву хвоща полевого, кору ивы, кору крушины и плоды можжевельника. Измельчить смесь растений можно либо в кофемолке, либо в мясорубке. Тщательно смешайте и 2 столовые ложки данной смеси насыпьте в термос. Как и в предыдущем рецепте, залейте кипятком и дайте настоятся ночью. Принимать по полстакана 4 раза в день. Курс лечения артрита травами составляет 2 или 3 месяца.
Рецепт 3
Возьмите 5 ложек плодов боярышника, 5 ложек зверобоя, 4 ложки фиалки трёхцветной, 3 ложки чабреца, 3 ложки травы душицы, 2 ложки почек сосны, 2 ложки листа эвкалипта, 2 ложки корня калгана, 2 ложки мяты и 1 ложку корня аира. Предварительно измельчите все растения в кофемолке или мясорубке. Смешайте все порции в единую смесь. 2 столовые ложки приготовленной смеси насыпьте в термос. Залейте одним литром кипятка и оставьте на ночь настаиваться. Принимать по полстакана 4 раза в день. Курс лечения артрита травами составляет 2 или 3 месяца.
Рецепт 4
Действенный рецепт при подагре и артрите. Для приготовления вам понадобится 3 ложки цветков чёрной бузины, 3 ложки липового цвета и 1 ложка предварительно измельчённых плодов конского каштана. Тщательно перемешайте, 2 столовые ложки смеси залейте двумя стаканами кипятка. Прокипятите 15 минут, а после процедите. Пейте по полстакана 3 раза в день.
Альтернативные методы лечения
Наряду с «народной аптекой» применяют следующие методики:
- гирудотерапию;
- апитерапию;
- лечебную физкультуру;
- разогрев парафином.
Данные способы уменьшения боли и воспаления сложно назвать народными, потому что сейчас это стройные, научно обоснованные методы, имеющие десятки разработок и долгую историю. Например, лечение недугов при помощи пиявок известно со времен Древнего Египта.
Самостоятельно отлавливать и подсаживать пиявок или пчел не рекомендуют. Сначала необходимо произвести проверку на возможные аллергические реакции, затем записаться на курс гирудотерапии или апитерапии. Существуют определенные точки, куда следует прикладывать пчел или пиявок, поэтому данными способами лечения должны заниматься специально обученные люди.
Лечебные упражнения можно делать и дома, но несколько первых занятий все же следует провести под контролем специалиста. Положительный эффект гарантирован только при точно выполненных движениях. Правильная программа лечебной физкультуры может сотворить чудо – частично вернуть подвижность.
Курсы прогревания парафином длятся 10-20 дней. Вещество нагревают до 60ºС и наносят на больные суставы, затем покрывают чем-нибудь теплым. Горячий парафин греет глубокие ткани и снижает воспаление.
Если к перечисленным методам добавить диетическое питание, лишенное острой, жирной, консервированной пищи, то появляется надежда если и не на полное излечение, то хотя бы на улучшение состояния суставов. Главное для больных артритом – сохранить подвижность рук и ног, чтобы груз ухода за собой не перекладывать на чужие плечи.
Аппаратная диагностика
Исследования такого плана используются при необходимости уточнить диагноз или определится с уровнем тяжести патологических суставных изменений.
| Исследование | Диагностика | Описание |
|---|---|---|
| Рентгенография | Ранняя диагностика ревматоидных изменений | Один из самых доступных и информативных способов диагностики, позволяющий определить наличие «расплавления» щелей суставов, эрозийных изменений и анкилоза |
| Магнитно-резонансная томография | Обследование шейного позвоночного отдела | Позволяет определить истончение хрящевой ткани, наличие синовита и тендовагинита, изменения в мягких тканях |
| Доплер УЗИ | Обследуются крупные тазобедренные, коленные и плечевые суставы | Определение утолщений синовиальной оболочки и усиленного сосудистого образования |
Лечение ревматоидного артрита народными средствами
Ревматоидный артрит – воспалительное заболевание соединительной ткани с преимущественным поражением суставов.
Лечение ревматоидного артрита народными средствами не менее эффективно, чем применение медикаментозной терапии. Однако следует запомнить, что эффект от лечения ревматоидного артрита народными средствами проявляется не сразу, но все же он есть.
Можно использовать настойку картофеля. Для этого необходимо взять одну сырую картофелину, измельчить его в кашицу и добавить стакан кефира.
Это необходимо употреблять с 1-го по 10-й день ежедневно. С 11-го по 20-й день – через день. С 21-го по 30-й день – через каждые 2 дня.
Также можно применить сильное средство от артрита – компресс по народному методу. Для его приготовления вам понадобится горсть цветков лютиков, которые необходимо растереть так, чтобы с них пошел сок. Затем приложите их к больному месту, прикройте целлофаном и сверху закрепите повязкой. Держать компресс можно не более двух часов. Вскоре возникнут волдыри, которые нельзя прокалывать. С исчезновением волдырей пройдет и артрит.
Как лечить ревматоидный артрит?
Многих, кто страдает ревматоидным артритом, интересует вопрос, как лечить ревматоидный артрит. При этом заболевании применяют противовоспалительные препараты, действие которых направлено на уменьшение опухания суставов, боли и скованности. Однако дальнейшее развитие болезни они не останавливают. Такие нестероидные препараты, как «Алив» и #171;Мотрин#187;, могут вызвать расстройства желудка. «Целебрекс» вызывает меньше побочных эффектов и тоже снимает воспаление, боль. Любые анальгетики исключительно ослабляют болевые ощущения. Они способны контролировать болевой синдром, но противовоспалительным эффектом не обладают. Как правило, принимают обезболивающее «Тайленол». При сильной боли и отсутствии эффекта от остальных препаратов используют наркотические средства.
Обострение ревматоидного артрита
Обострение ревматоидного артрита проявляется усилением скованности и более сильной припухлостью суставов, чем обычно. При пальпации они становятся горячими и постоянно болят. Также при обострении этого заболевания пациенты испытывают слабость, повышение температуры, отсутствие аппетита. Характерно симметрическое поражение мелких суставов кистей и стоп. Изолированное поражение крупного сустава на одной ноге встречается значительно реже.
Артрит пальцев рук – хроническое заболевание, которое поддается лечению с трудом. Основные симптомы следующие.
- 1. Покрасневшая и припухшая кожа.
- 2. Сильная боль в пальцах рук, которая обостряется после длительной неподвижности.
- 3. Скованные движения.
- 4. Повышение температуры тела.
Желательно съедать три зубка чеснока в день, не употреблять алкоголь, ограничить соль и сахар. Также нельзя допускать значительной разницы в весе.
Артрит пальцев ног возникает при попадании в полость сустава инфекции, нарушениях метаболизма в организме (псевдоподагра, подагра), заболевания соединительной ткани. При этом заболевании характерно резкое усиление боли в ночное время, иногда возможно возникновение скованности в утренние часы.
Питание при ревматоидном артрите
 Питание при ревматоидном артрите является одним из методов лечения этого заболевания. При правильно скорректированном питании можно снизить болевые ощущения в суставах.
Питание при ревматоидном артрите является одним из методов лечения этого заболевания. При правильно скорректированном питании можно снизить болевые ощущения в суставах.
При ревматоидном артрите нельзя употреблять кукурузную и пшеничную крупы, овсянку, рожь, так как они способствуют обострению воспалительного процесса. Также нельзя употреблять свинину, цитрусовые фрукты и цельное молоко.
Можно употреблять низкокалорийные продукты: овощные бульоны, соки из свеклы и моркови, пить отвар шиповника и травяные чаи. Через месяц можно есть бобовые, любые овощи, фрукты и рис. Злаковые культуры и спиртное пока под запретом.
Через три месяца разрешено употреблять кисломолочные продукты, не более трех яиц в неделю, отварную рыбу и говядину не более 150 грамм в день. Такого рациона питания можно придерживаться в течение года.
Бережно относитесь к своему здоровью и будьте здоровы!
Методы успешного лечения болезни
Ревматоидный артрит – хроническое заболевание и его лечение имеет длительный характер. Необходимо применять комплексное лечение, объединяющее в себе: — лечебную гимнастику для обеспечения двигательной активности пораженных суставов; — наружные мази, ванны, компрессы, которые согревают, обезболивают, улучшают снабжение суставов питательными веществами; — внутренний прием лекарственных средств, поддерживающих организм, снабжающих его витаминами; — физиотерапевтическое лечение, назначаемое врачом; — диетическое питание с ограничением продуктов, которые могут спровоцировать развитие болезни.

Ревматоидный артрит. Лечение народными средствами рецепты
October 21,
Ревматоидный артрит является распространенным заболеванием, для которого характерно возникновение воспалительного процесса в соединительных тканях суставов. Этот недуг способен поражать людей любого возраста, даже маленьких детей и младенцев. Если вас стали беспокоить боли в мышцах или внутренняя скованность суставов пальцев рук, обратитесь к врачу. Лечение назначается в зависимости от характера течения болезни, а также от индивидуальных особенностей организма заболевшего. Это не приговор – ревматоидный артрит, лечение народными средствами тоже возможно, но без консультации доктора его все же не стоит начинать.
Причины возникновения заболевания
Значение имеют внешние и внутренние факторы. К первым относятся инфекции, климатические условия, аллергии, охлаждения, травмы. Ко вторым – обмен веществ, наследственность, эндокринные нарушения. Причиной появления артрита может быть латентная вирусная инфекция: такую связь можно определить по острому началу заболевания – ангинам, ОРЗ, вирусным инфекциям, предшествовавшим проявлению недуга. Также в основе заболевания могут лежать биохимические и иммунологические нарушения, которые проявляются в виде воспаления синовиальной оболочки, жидкости или в суставном хряще. Кроме того, ревматоидный фактор является иммунологическим маркером, который определяет диагноз и прогноз. Если он имеется, то это указывает только на более сложное течение болезни при ее проявлении, а также на возможность быстрого наступления деструкции костной ткани и развитие системных проявлений. Контроль за иммунитетом может предотвратить ревматоидный артрит. Лечение народными средствами следует начинать задолго до того, как угроза станет реальной.
 Ревматоидный артрит бывает с системными проявлениями. Он может сочетаться с ревматизмом или деформирующим остеоартрозом, может быть ювенальным. С иммунологической точки зрения бывает серонегативный и серопозитивный ревматоидный артрит. Прогрессия может быть быстрой, медленной и незаметной. Степень активности артроза может быть минимальной, средней или высокой. Как видите, даже если вы правильно определите симптоматику, вам все равно необходимо обследование и консультация врача. Даже в том случае, если вы не собираетесь прибегать к медикаментозному лечению.
Ревматоидный артрит бывает с системными проявлениями. Он может сочетаться с ревматизмом или деформирующим остеоартрозом, может быть ювенальным. С иммунологической точки зрения бывает серонегативный и серопозитивный ревматоидный артрит. Прогрессия может быть быстрой, медленной и незаметной. Степень активности артроза может быть минимальной, средней или высокой. Как видите, даже если вы правильно определите симптоматику, вам все равно необходимо обследование и консультация врача. Даже в том случае, если вы не собираетесь прибегать к медикаментозному лечению.
Ревматоидный артрит: лечение народными средствами
Болевой синдром при артрите хорошо снимает настойка из листьев лопуха. Мелко перемолотое сырье настаивают на водке (пропорция 1:1). Хранить настойку нужно в холодильнике, использовать в виде раствора для компрессов перед сном. Можно принимать лопух внутрь: чайную ложку без горки листьев на два стакана кипятка, настоять на паровой бане в течение четверти часа, затем, укутав ее, выдержать ночь. Это суточная доза. Принимать ее необходимо в течение дня в три подхода перед едой. Курс – неделя. Универсальным средством при ревматоидном артрите является обычная глина. Она снимает отечность и устраняет боли в пораженных суставах.  Для лечения необходимо приготовить из глины горячие лепешки не толще двух сантиметров и приложить к больным местам. Укутайте все это целлофаном, а сверху шерстяным платком и оставьте на три часа. Для каждого нового компресса необходимы новые лепешки. Лучше всего использовать зеленую или голубую глину, но при отсутствии таковых подойдет любая другая. В любом случае отступит ревматоидный артрит.
Для лечения необходимо приготовить из глины горячие лепешки не толще двух сантиметров и приложить к больным местам. Укутайте все это целлофаном, а сверху шерстяным платком и оставьте на три часа. Для каждого нового компресса необходимы новые лепешки. Лучше всего использовать зеленую или голубую глину, но при отсутствии таковых подойдет любая другая. В любом случае отступит ревматоидный артрит.
Лечение народными средствами предполагает также правильное питание. От него вообще зависит очень многое, и это ни для кого не секрет. Диета при ревматоидном артрите — это в первую очередь отказ от злаковых культур (пшеничной, овсяной, кукурузной). Они обостряют воспалительный процесс в суставах. Также следует исключить свинину, цитрусы, цельное молоко, острые приправы и алкоголь. Допустимы овощи, бобовые, рис, фрукты. Хорошо, если вы будете получать регулярные, но нетяжелые физические нагрузки. Спорт может принести вред, если к вопросу подойти небрежно. Правильный комплекс упражнений, который не только не навредит, но и поможет, способен предложить только специалист. Берегите себя и будьте здоровы!
Одуванчик устраняет боль при артрите
Обычно используемый в питании одуванчик также является отличной травой для артрита. В нем содержится много таких питательных веществ, как калий, железо и витамины группы В, С, Д и А. Эта трава обладает противовоспалительным действием, что делает ее эффективной в борьбе с болью в суставах. Одуванчик способен бороться с симптомами артрита, ревматизма и других хронических заболеваний, сопровождающихся болью в суставах. Исследования показали, что эта трава способствует выведению токсинов, которые вызывают воспаление в суставах и мышцах. Кроме того, одуванчик играет важную роль в снижении уровня мочевой кислоты в организме, что приводит к снижению боли и скованности в суставах, а также улучшает подвижность суставов.
Кайенский перец подавляет воспаление и боль при артрите
Эта трава содержит капсаицин, который эффективен в подавлении передачи боли и воспаления. Капсаицин в кайенском перце является очень мощным болеутоляющим средством. Кайенский перец также помогает снижать связанную с остеоартритом боль. Эта трава также доказала свою эффективность в ослаблении таких симптомов артрита, как потеря функции суставов, скованность, отек, боль и воспаление. Кайенский перец фактически снижает концентрацию вещества, которое нервные клетки используют для передачи сигналов боли. Кайенский перец также богат салицилатами, что делает его прекрасным обезболивающим средством.
Коготь дьявола освобождает от боли в коленях
Коготь дьявола (мартинии душистой корень) – это трава, родиной которой является Южная Африка. Это южно-африканское народное средство традиционно применялось на протяжении веков для лечения ряда симптомов артрита. Особенно полезна эта трава для людей с остеоартритом, поскольку освобождает от боли в коленях во время движения. Также эта трава способна снижать симптомы при ревматоидном артрите. Секрет когтя дьявола состоит в том, что корень растения содержит вещества гарпагозиды, обладающие противовоспалительным действием. В исследовании, опубликованном в «Журнале ревматологии», было показано, что применение экстракта когтя дьявола так же эффективно, как и применение новых противовоспалительных препаратов – Виокса (рофекоксиб) и Целебрекса (целекоксиб).
Многочисленные исследования показали, что определенные лекарственные травы могут влиять на факторы, вызывающие воспаление при артрите. Действующие вещества многих трав влияют на триггерные факторы артрита, поэтому могут применяться для лечения этой группы заболеваний (включающей остеоартрит и ревматоидный артрит). Поскольку при применении многих лекарственных трав не отмечается побочных эффектов, желательно провести дополнительные исследования о механизмах их действия. Ведь препараты на основе трав могут оказаться самыми эффективными и безопасными для лечения артрита.
