Комплекс упражнений после перелома лодыжки и снятия гипса
Дома можно выполнять следующие упражнения:
- И.П. стоя, спина ровная, держась за опору, совершать выбросы ноги вперед-назад поочередно в медленном темпе. Повторить 20 раз.
- И.П. сидя на стуле, спина ровная, ногу выпрямить горизонтально полу, опереться о пятку: совершать сгибание-разгибание пальцев ноги в медленном темпе с ускорением. Повторить10 раз по 3 подхода.
- И.П. сидя на стуле, спина ровная, совершать круговые движения голеностопным суставом в обе стороны поочередно. Повторить 10 раз в каждую строну.
- Повороты ноги в стороны. И.П. сидя на стуле, спина ровно, вертикально спинке стула, ногу не отрывая от пола, совершать повороты стопы влево-вправо поочередно, в медленном темпе. Повторить 15 раз.
- Сгибание ног в коленях. И.П. сидя на стуле, спина ровная, вертикально спинке стула, выполнять подтягивание согнутой ноги к животу. Повторить 10 раз по 3 подхода в быстром темпе.
- И.П. стоя, держась за опору, вытягивание ноги вперед-назад, с переменой положения туловища и наклонами вперед-назад, носок максимально вытягивать вверх. Повторить в медленном темпе по 10 раз в каждую сторону.
- И.П. стоя, держась за опору, совершать вытягивание ноги вперед, удерживая ее на весу в течение 8-10 секунд. Повторить 8-10 раз медленно.
- И.П. стойка на лопатках, носки вверх, 10 секунд. Повторить 3 раза по 3 подхода.
- И.П. лежа на спине, не разводя ноги, поднимать в вертикальное положение. Повторить 10-15 раз.
- И.П. сидя на стуле, спина ровная, вертикально спинке стула, стопы вместе, наступать на пол двумя ногами одновременно, медленно, мягко, резко поднимая ноги вверх. Повторить 10 раз.
Кроме лечебных физических упражнений, восстановлению поврежденной конечности очень помогают пешие прогулки по ровной дороге, ходьба по лестнице вверх (вниз нагрузка больше), ходьба на носках и пятках по ровной и наклонной местности, передвижение и захват предметов ногами, круговые движения ногами в воздухе, ходьба по полу в полуприседе, ходьба спиной вперед, боком.
На протяжении всего периода реабилитации необходимо надевать эластичный бинт на больную ногу, фиксируя ее, и обязательно с ним выполнять физические упражнения во избежание смещения кости, растяжек связок и сухожилий.
Снимать бинт можно на ночь или в состоянии покоя ноги.
В период реабилитации нужно помнить о витаминах и препаратах, укрепляющих кости, содержащих кальций, магний, цинк, и регулярно их принимать, т.к. комплексная реабилитация более эффективна в процессе выздоровления больного.
https://www.youtube-nocookie.com/embed/mWVA_rOBLuA?iv_load_policy=3&modestbranding=1&rel=0&autohide=1&playsinline=1&autoplay=0
Причины
Чаще всего подобная травма возникает из-за приземления с большой высоты на пятки. Это происходит в связи с тем, что сила тяжести тела в этом случае проходит через голени на таранную кость, а та вбивается в пяточную, разбивая ее на части. Чаще всего в этой ситуации случается двусторонний перелом пяток. Он может сопровождаться сломанными голенями, бедрами или позвоночником.
Другими причинами могут быть:
- Сильный удар тяжелым предметом по пятке или подошве стопы.
- ДТП.
- Спортивный перелом, вызванный переутомлением.
- Перелом вследствие заболевания, вызывающего истончение костей.
Чтобы предотвратить перелом пяточной кости, рекомендуется соблюдать все меры безопасности во время занятий спортом, особенно экстремальным. Не совершать намеренных прыжков с высоких поверхностей без подстраховки.
Лечение
Метод лечения зависит от типа травмы и ее тяжести. Но в любом случае период восстановления будет длительным.
Прежде всего, требуется определить точную картину травмы. Для этого используют рентген. Делают снимок конечности в двух ракурсах, чтобы получить наиболее точные сведения. Такой вид исследования доступен в любой больнице. Но иногда требуется проведение компьютерной томографии. Она дает возможность оценить и состояние прилежащих к пострадавшей кости тканей.
Со смещением
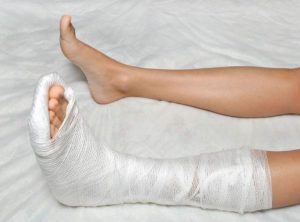 Любой вид перелома требует наложения иммобилизирующей повязки.
Любой вид перелома требует наложения иммобилизирующей повязки.
Если при переломе кости пятки сместились, то они требуют вправления. Для этого используют местное обезболивание в виде укола Новокаина, Лидокаина или другого местного анестетика, затем вручную врач вправляет смещение. После этого накладывают гипс так, чтобы нога в голеностопном суставе была неподвижной. Нагрузки на стопу разрешают не ранее восьмой недели.
Сложнее лечить оскольчатые переломы со смещением. Такие случаи требуют применения накостных и внутрикостных металлических конструкций. Они позволяют удерживать собранные воедино отломки костей. Эти конструкции пациент носит около шести недель, а гипс – 2 месяца. Больному после операции прописывают строгий постельный режим.
Без смещения
В случае, когда произошел перелом, но смещения костей не выявлено, гипс накладывают без каких-либо предварительных вмешательств. Гипс охватывает ногу до самого колена. Ходит больной после этого на костылях.
Любой тип перелома вызывает боль. Для избавления от болевых ощущений после наложения гипса пациенту могут быть назначены обезболивающие средства. В основном, это ненаркотические анальгетики или НПВС – Кетанов, Анальгин и др. Их назначают в виде таблеток, а если есть необходимость, то и внутримышечных инъекций.
Также для стимуляции процесса сращение костей предписывают прием кальция. Это могут быть монопрепараты или поливитаминные комплексы с его содержанием.
После снятия гипса показаны ванночки с морской солью. Они тоже способствуют укреплению костной ткани.
Сколько заживает?
 Длительность периода заживления зависит от характера травмы.
Длительность периода заживления зависит от характера травмы.
Переломы со смещением требуют более длительного ношения гипса. Если диагностировано только смещение, то снимать повязку нельзя 3 месяца. Если выявлены еще и отколовшиеся фрагменты кости, то процесс сращения может занять и до 5 месяцев.
Если пациенту необходим длительный период восстановления, гипс может быть заменен на ортез. Это специальное приспособление, которое позволяет не утратить функции стопы во время лечения.
Когда перелом простой, а сращение кости идет быстро и без осложнений, снять гипс разрешается через шесть-семь недель. Но еще такое же количество времени пациент должен будет потратить на реабилитационные меры.
Важно! Не следует наступать на пятку раньше, чем это будет разрешено. В противном случае сращивание кости окажется под угрозой
Особенно это касается оскольчатых переломов, когда отломки кости репонировались, проще говоря, собирались воедино.
Когда можно наступать на ногу?
Легче восстановиться после перелома без смещения и в случае, если он не множественный. Для таких травм нагрузки на переднюю часть стопы разрешаются уже с четвертой недели
Пробовать наступать нужно осторожно, соблюдая все рекомендации врача.
В сложных случаях до нагрузки на стопу должно пройти не менее трех месяцев. В течение этого времени любые нагрузки запрещены, так как кости, только начавшие срастаться, могут быть опять повреждены.
Чтобы полностью восстановить функции конечности, необходима реабилитация.
Реабилитация
Для ускорения процесса заживления рекомендуется реабилитация, которая включает в себя различные процедуры, выполняемые в домашних условиях или в клинике. Иногда восстановление может занимать несколько месяцев и даже годы, все зависит от тяжести травмы. Реабилитация после перелома пятки бывает нескольких видов.
Физиотерапия
Физиопроцедуры для восстановления после перелома пятки снижают болевой синдром и отечность, улучшают кровообращение, ускоряя процесс сращивания костей. При визитах в клинику назначаются следующие процедуры:
- Магнитотерапия.
- Электрофорез.
- Облучение ультрафиолетом.
- Фонофорез.
- Ножные ванны.
- Прогревание.
- Лазерное воздействие.
В домашних условиях также можно проводить некоторые из процедур: для этих целей в аптеках продаются специальные аппараты.
Ношение ортеза
Ортопедическая обувь и специальные супинаторы помогают скорее восстановить функциональность без риска негативных последствий. Ношение ортезов помогает правильно распределить нагрузку по стопе, не сковывая при этом движений.
Лечебные ванны
Способствуют улучшению кровообращения, помогают снятию отеков, повышают тонус поврежденной конечности. Ванны можно принимать в домашних условиях, размещая поврежденную пятку в тазике, в который добавляется вода со специальным составом. Лучше всего помогают солевые ванны: для них используется морская соль. Она предотвращает процессы воспаления, ускоряет сращивание костей, а также положительно воздействует на суставы и хрящевые волокна.
Массаж

Первые сеансы массажа можно проводить спустя несколько часов после окончания операции. Благодаря этой процедуре уменьшается боль и сходит отек, восстанавливается кровообращение. При этом разрабатывать нужно не поврежденную часть, а бедро травмированной ноги. Курс необходимо повторять каждый день по 20 минут в течение 2-3 недель.
После прохождения курса массажа делается небольшой перерыв примерно на 5 дней, после чего сеансы можно возобновить. Рекомендуется делать массаж исключительно у специалиста и не заниматься самолечением, которое может повредить только начинающую заживать конечность.
Лечебная физкультура
Для улучшения мышечного тонуса, восстановления гибкости суставов и двигательных функций ноги нужно делать упражнения из лечебной гимнастики. Нагрузка подбирается инструктором по ЛФК, который учитывает характер травмы и тяжесть состояния пациента. Упражнения могут варьироваться от легких движений пальцами до более сложных действий. Занятия проводятся под присмотром инструктора в клинике, а после обучения — в домашних условиях.
Параллельно с травмированной ногой нужно разрабатывать и здоровую, которая долгое время находилась в практически неподвижном состоянии из-за прописанного постельного режима. Ей тоже потребуется время, чтобы полностью восстановить свой функционал.
Питание
Как и при других заболеваниях, для полного восстановления необходимо придерживаться специального рациона. В первую очередь прописываются продукты, богатые кальцием, витаминами A, C и B, кремнием, которые участвуют в процессе формирования костной ткани. Наибольшее количество этих веществ содержится в молочной продукции, рыбе и морепродуктах.
Также рекомендуется употреблять больше свежих фруктов и овощей, сухофруктов. На протяжении всей реабилитации необходимо придерживаться здорового образа жизни, воздерживаться от вредных привычек. Подобное питание можно легко организовать в домашних условиях.
Массаж ноги в период реабилитации
После снятия гипса начинается период реабилитации поврежденной ноги после перелома, задачей которого становится:
- устранение остаточной атрофии мышц, сосудистых изменений ноги и застойных явлений;
- повышение тонуса и эластичности мышц конечности;
- улучшение подвижности суставов;
- повышение двигательной активности конечности после перелома посредством физиопроцедур, массажа с применением растирок и массажного масла на эфирных маслах и разработки: пассивной и активной и изменения рациона.
 Массаж ноги после перелома в период реабилитации
Массаж ноги после перелома в период реабилитации
Этапы реабилитации
Первый этап реабилитации начинается еще после наложения гипса, поскольку массаж после перелома выполняют на здоровой конечности и выше и ниже гипса на кедровом масле или пихтовом, живичном скипидаре или живице. Если есть возможность принять ванночку на голеностоп (до границы гипса) с добавлением отваров лечебных травок, эфирных масел или морской соли (100 г на 1 л горячей воды), то это ускорит сращивание костей. Согревающие процедуры с воском или озокеритом дл снятия гипса быстрее восстановят ткани.
Второй этап реабилитации включает вышесказанное, если в первом периоде не было возможности все это выполнять. Делают щадящий массаж конечности, включая зону перелома после снятия гипса:
- продольными и поперечными поглаживаниями подушечками и фалангами пальцев, ладонью;
- круговыми, продольными и поперечными растираниями, несколько проникая в кожу и подкожные ткани для ускорения кровотока и восстановления необходимых функций мышц ноги после перелома.
В качестве упражнений после снятия лангеты выполняют ходьбу, полностью опираясь на поврежденную конечность
Спустя 7 дней после снятия гипса осторожно выполняют стопой вращения. Придерживаясь за спинку стула или у шведской стенки, выполняют махи ногой вперед или в сторону, задерживая ее в воздухе
Допускать болевых ощущений не рекомендуется.
После массажа конечности можно в положении стоя переходить с пятки на носок и, наоборот, на обеих ногах и на травмированной ноге. В положении лежа на спине, выполняют «велосипед» и перекрестные махи ногами.
Третий этап реабилитации дополняют правильным питанием: продуктами с содержанием таких микроэлементов, как кальций, кремний, а также витамины.
К лечебному массажу добавляют:
- кругообразное, продольное и поперечное разминание пальцами или их фалангами для улучшения регенерации тканей по кедровому маслу или мазям, устраняющим отечность: Быструмгелю, Венолайфу, Гепатромбину;
- массаж с помощью массажеров, не допуская дискомфорта и резкой боли: нефритового гладкого или шипованного, из яшмы, дерева, металла (игольчатые каточки Ляпко);
- вибрацию в виде нажиманий и перкуссии. Чередуют с поглаживаниями.
Длительность массажа зависит от состояния больного и сложности перелома, болевых ощущений. Благоприятно влияют после массажа припарки с лечебными травами, компрессы солевые, парафиновые или из воска. После них рекомендуется укутать ногу до полного остывания, а затем выполнять разработку сустава или конечности.
Клинические признаки перелома пятки
После неудачного приземления на пятки и сильного удара возникает резкая боль в нижней части ноги. Стопа утрачивает свою функциональность и способность нести нагрузку тела. Поэтому в большинстве случаев пострадавший не может самостоятельно передвигаться. Боли присутствуют даже в статическом состоянии, если человек просто стоит, любая физическая активность вызывает усиление этих ощущений. При сжимании стопы с двух сторон появляется невыносимая боль.
Субъективные симптомы перелома пятки:
-
припухлость, отек в области голеностопного сустава, всей стопы;
-
кровоизлияния, гематомы;
-
локальная болезненность;
-
нарушение или блокировка функций.
Отечность нижней части конечности развивается мгновенно. Местный воспалительный процесс повышает проницаемость стенок кровеносных сосудов, нарушает внутрисосудистое давление. В результате плазма проникает в мягкие ткани, вызывая припухлость.
Кровоизлияние обнаруживается на всей поверхности ахиллово сухожилия, наибольшего у человека, сформированного задними мышцами голени и плоскими сухожилиями (в области трехглавой мышцы). Помимо кровоподтеков и диффузного пропитывания кровью всех слоев кожи при переломе пяточной кости образуется обширная гематома со стороны подошвы.
Отличительная особенность травмы ─ различные виды деформации пятки. При вальгусном искривлении фиксируются изгибы вовнутрь относительно средней линии ступни. При варусной деформации искривления конечности нет, но кость смещена вовнутрь относительно срединной линии тела.
В области стопы мягкие ткани уплотняются, формируется инфильтрат, который сглаживает линию свода и изменяет форму ноги. Такой процесс развивается при переломах со смещением. В патологический процесс вовлекается весь голеностопный сустав, из-за отека и натяжения пяточных сухожилий резко ограничиваются все движения в суставе.
Внешний вид пятки при переломе:
-
расширения органа в разные стороны, особенно это заметно при сравнении стоп сзади в случае одностороннего перелома;
-
продольный свод уплощен;
-
изменение анатомических контуров.
Пяточная того является одной из самых считаются в организме и самой крупной из это 26 костей стопы. На нее переломы приходится очень большая травме, а за счет того, что конечности кости губчатая, ткани специальные разветвленная система нервов и фиксаторы сосудов. Это делает также пятки весьма болезненным.
Сколько времени носить гипс
Продолжительность гипсовой иммобилизации зависит от типа перелома и наличия осложнений. При травме без смещения гипс накладывается на 4-6 недель, при этом частично ставать на ногу пациенту разрешают через 7 дней после падения. Полная трудоспособность восстанавливается через 2-3 месяца.
Сколько носить гипс при переломах со смещением зависит от того, повреждена суставная поверхность или нет. При дроблении кости повязку носят в комплексе с металлическим супинатором и стременем в течение 2,5-3,5 месяцев. Постепенное увеличение нагрузки допускается на 6-8 неделе дозировано. Если удается полностью восстановить трудоспособность, то она наступает не ранее, чем через 4 месяца.
При переломе с образованием клювовидного отломка коленный сустав от гипса освобождают через 20 дней после наложения. Иммобилизация стопы продолжается 6-8 недель. Если произошло повторное смещение, после повторной репозиции пациент носит гипсовую повязку с умеренным сгибанием подошвенной части в течение 1 месяца. Полное восстановление функциональности и физической активности наступает через 2 месяца.
После перелома с поврежденной суставной поверхностью гипс носят 8 недель. Нагрузку наращивают постепенно после 9 недели с применением специального супинатора. Полностью ставать на ногу можно не ранее, чем через 3 месяца. Супинатор используют не менее года.
Если самостоятельно ставать на стопу раньше разрешенного срока и увеличивать нагрузку, это приведет к повторному смещению отломков в процессе формирования костной мозоли. Такое состояние опасно развитием несоответствия суставных поверхностей, деформацией сустава и нарушением функций ноги в целом.
Сколько носить гипс при переломе со смещением кости и повреждением сустава зависит от сложности травмы. В среднем это 7-8 недель. Когда можно наступать на ногу решает лечащий врач. При отсутствии серьезных ограничений и противопоказаний нагрузку на стопу начинают дозировано, не ранее 3-3,5 месяцев после травмы. Трудоспособность возобновляется через 5 месяцев.
Возможные осложнения
Травма пятки может спровоцировать серьезные осложнения:
- Неправильно проведенная реабилитация может спровоцировать возникновение хронического болевого синдрома.
- Открытые травмы чреваты развитием воспалительных процессов бактериальной или грибковой этиологии.
- При травмировании кровеносных сосудов (его виновником может стать осколочный перелом) возрастает риск формирования тромбов.
- После травмы нередко развивается плоскостопие, а в области перелома образуются костные выросты, существенно затрудняющие ходьбу.
- Суставы, сильно поврежденные осколками при получении серьезной травмы со смещением пяточной кости, могут утратить былую подвижность. Причиной тугоподвижности суставов могут стать ошибки, допущенные в период реабилитации и заключающиеся в нерациональном распределении нагрузок на стопу.
- Неоднократное травмирование суставов может закончиться развитием деформирующих артрозов.
- Немногочисленная категория пациентов жалуется на хронические болевые ощущения, возникающие у них по ночам (даже через несколько лет после полного заживления переломов).
- Особого разговора заслуживают последствия, принимающие форму аллергической реакции и контактного дерматита, возникающие на травмированной конечности вследствие ее ограниченной подвижности.
Как разрабатывать ногу после перелома пятки? Для восстановления функций травмированной конечности пострадавший нуждается в реабилитации.
Методы реабилитации
Выделяют несколько методов, включающих в себя комплекс реабилитационных мероприятий для восстановления стопы после перелома пятки.
Массаж
Массажные процедуры можно проводить сразу после освобождения от гипса. Основная их задача направлена на повышение кровообращения в задней части ноги.
Начинают массаж с разработки голени и стопы. Сеанс проводится ежедневно на протяжении 2-3 недель по 20 минут. Затем делается перерыв для восстановления мышц. При необходимости массаж можно повторить спустя 2 недели перерыва.
ЛФК
ЛФК имеет важное значение в тех ситуациях, когда произошла серьезная травма пяточной кости со смещением. Первые несложные упражнения пальцами стопы можно выполнять примерно через месяц
После срастания костей и снятия гипса начинается разработка суставов голеностопа.
В основные упражнения входит сгибание и разгибание поврежденной конечности, круговое вращение стопы и ходьба.
Пример простых упражнений:
- Вытягивание на себя носков.
- Поочередное хождение на пятках и носках.
- Аккуратный перенос массы тела с пятки на пальцы и наоборот.
- Перекатывание мячика или другого круглого предмета ногами.
Занятия проводятся ежедневно по несколько раз на протяжении двух недель.
Ванночки
В домашних условиях можно проводить согревающие и тонизирующие ванночки, которые направлены на усиление кровообращения и восстановление тонуса.
Чаще всего для данной процедуры применяют морскую соль. Для этого берется 100 грамм соли на один литр воды. Держать ноги в теплом растворе около 10-15 минут не менее двух раз в день.
Физиотерапия
Основная цель физиотерапевтических процедур — увеличение кровоснабжения поврежденной конечности. После физиотерапии костные, мягкие и хрящевые ткани восстанавливаются намного быстрее.
Как правило, назначают следующие процедуры:
- Прогревание.
- Электрофорез.
- Фонофорез.
- Лазерное воздействие.
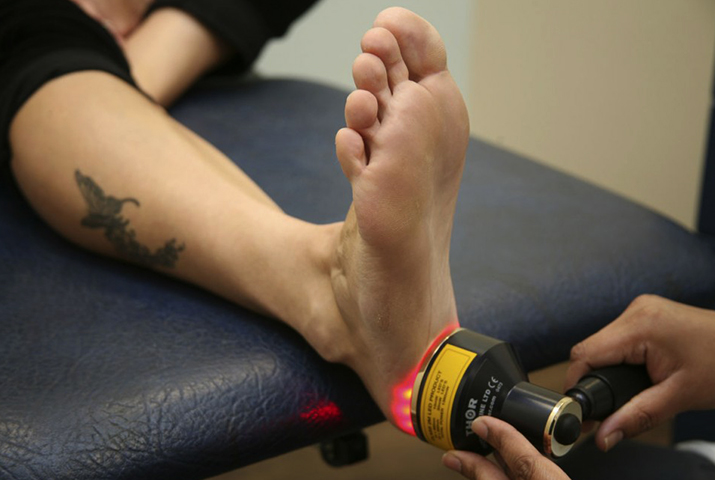
Ношение ортеза
Восстановление более эффективно при ношения ортеза, при котором нижняя конечность принимает правильное положение. Ортез помогает поддерживать продольный свод стопы и опирается в икроножную мышцу. Способствует сокращению мышц и устранению застойных явлений.
Восстановительная терапия
Закончив лечение должна быть, проведена реабилитация поврежденной конечности. Восстановительный период является очень важным моментом в лечении перелома, так как существует большая вероятность возникновения осложнений. Большая доля пациентов, халатно отнесшихся к восстановительной терапии, имеет посттравматическое плоскостопие или деформирующий артроз.
После снятия с конечности гипсового сапожка реабилитация пяточной кости проводится в несколько этапов, решая следующие задачи:
- ликвидация атрофии мышечных тканей и сосудистых изменений;
- повышение подвижности голеностопа;
- ликвидация застойных явлений.
Физиотерапия и сеансы массажа
Реабилитация стопы проводится после удаления гипса с ноги
Очень важно приступить к разработке сразу же, поскольку конечность была лишена привычной нагрузки, что стало причиной атрофирования мышц и нарушения кровообращения в поврежденной зоне. Для запуска всех необходимых процессов в долго нефункционирующем суставе врачом назначаются физиотерапевтические процедуры
Очень хорошо восстанавливается кровообращения после сеансов электрофореза, прогревания, фонофореза и лазерного низкочастотного воздействия. А вот массаж можно проводить, не дожидаясь снятия гипса с ноги. Проработке подлежат зоны, не покрытые повязкой, что позволит сохранить в хорошем тонусе мышцы и усилить кровообращение в конечности для лучшего сращивания кости. Заниматься массажем конечности может сам пациент, используя разминающие движения. После удаления гипса подбирается более усиленный комплекс, который проводится только квалифицированным специалистом.
ЛФК после перелома
Также реабилитация включает щадящие упражнения для стопы. Пользу лечебной физкультуры трудно переоценить, так как эту упражнения позволяют быстрее встать на ноги. Комплекс гимнастики подбирается только лечащим врачом. На начальном этапе пациенту рекомендуется заниматься на велотренажере, давая нагрузку только на переднюю часть стопы. Далее можно пробовать упираться на пятку. Также разрешается постепенно становиться на всю поверхность подошвы, аккуратно чередуя перенос веса с носка на пятку и обратно. На следующем этапе восстановительной терапии добавляется катание банки по полу. На первых порах движения будут сопровождаться болевыми ощущениями, но при постоянной нагрузке они начнут исчезать.
Специалисты советуют в течение полугода после травмы не носить обувь, имеющую высокий каблук и неудобную колодку. Ее желательно заменить специальными ортопедическими моделями либо использовать супинатор.
Симптомы перелома пятки
Первым симптомом является сильная и острая боль, которая не проходит на протяжении длительного времени. Быстро возникает отек, который стремительно нарастает и затрагивает всю стопу, распространяясь по голени. В центре стопы может возникнуть гематома.
Если степень травмы легкая, то возможность ходить сохраняется. В случае средней или тяжелой травмы нагрузка на поврежденную пятку практически невозможна. Боль при попытке самостоятельно передвигаться может довести до потери сознания.
Если случился перелом пятки со смещением, стопа может деформироваться, движения в голеностопе будут ограниченны. Пальпация вызовет резкую боль. Осколочный перелом вызывает сильную боль, которая вызвана повреждением нервных окончаний. Открытый легко диагностируется визуально, он вызывает рану, через которую видны осколки кости.
На фоне других повреждений, например голеней, бедер или позвоночника, подобная травма пятки может быть не замечена сразу. А легкая степень перелома часто путается с ушибом. Поэтому необходим профессиональный осмотр и диагностика для постановки точного диагноза.
Для точного определения вида травмы необходимо:
- Обратиться к травматологу для осмотра.
- Сделать рентген.
- В сложных случаях провести КТ.
После диагностики будет назначено соответствующее лечение.
Последствия перелома пяточной кости
Если своевременно не обратиться за медицинской помощью, то возникает риск появления различных осложнений, как:
- может произойти деформация стопы;
- кость неправильно срастется и в дальнейшем доставляет пострадавшему дискомфорт;
- появляется деформирующий артроз;
- образуются костные выступы;
- возможно возникновение плоскостопия;
- может появиться остеомиелит.
Пяточный перелом нужно лечить, причем по всем правилам. Гипсовая повязка при травмах пятки накладывается на длительный срок — от 3 недель для детей до 2 месяцев для взрослых.
Ведь если перелом без смещения, то лечение без гипса (самостоятельное сращивание), который повторяет анатомическую поверхность стопы, чревато плоскостопием, при котором удобно будет ходить только в кроссовках с ортопедическими стельками, невозможно будет бегать, будет страдать от перегрузок позвоночник и все внутренние органы.
Если же перелом со смещением, но без отрыва ахиллового сухожилия, то отсутствие соответствующего лечения вполне может привести к инвалидности. Если же ахилл оторван — нужна экстренная медицинская помощь, от которой отказаться невозможно.
Относительно утверждения, что мол не перелом, а трещина, и можно аккуратно ходить. При пяточном переломе трещин не бывает, только перелом. Ходить, как правило, невозможно из-за ужасной боли, причем нога «проваливается», человек падает, наступая на больную ногу.
Но при незначительных смещениях некоторые умудряются наступать на больную ногу, это плохо и приводит к не очень заметным поначалу, но в длительной перспективе к печальным и неисправимым последствиям.
Сразу после перелома травматолог или хирург делает рентген. При наличии осколков пяточной кости проводится операция остеосинтез, затем накладывается гипс.
Перелом пяточной кости может иметь множество негативных последствий для здоровья. В тяжелых случаях, когда из-за повреждения образуется множество осколков пяточной кости, а также при неквалифицированной врачебной помощи возможны такие осложнения:
- посттравматическое плоскостопие;
- развитие остеомиелита;
- деформация стопы;
- образование избыточной костной мозоли;
- развитие артроза;
- инфицирование тканей;
- постоянныйболевой синдром.
Долгий процесс восстановления перелома – ношение гипса, длительное обездвиживание конечности – требует мер для предупреждения атрофии мышц и развития тромбоза.
Лечение любых переломов включает в себя мероприятия по восстановлению функций после снятия гипса. Длительная иммобилизация приводит к нарушениям кровообращения в сломанном органе, потере эластичности мышц.
Пяточная кость – самая крупная часть скелета стопы. Она находится под постоянным давлением веса всего тела. Неудачный прыжок, авария приводят к перелому кости, который часто сопровождается смещением.
Внимание: выраженный болевой синдром после переломов такого вида приводит к тому, что пациенты, особенно пожилого возраста с лишним весом, остаются хромыми. . Мероприятия по восстановлению нужны всегда
Их длительность и успешность зависят от возраста, упорства больного и его желания вернуть легкую походку. Неправильно проведенная реабилитация приводит:
Мероприятия по восстановлению нужны всегда. Их длительность и успешность зависят от возраста, упорства больного и его желания вернуть легкую походку. Неправильно проведенная реабилитация приводит:
- к формированию плоскостопия;
- к сохранению хромоты;
- к развитию заболеваний суставов;
- к формированию костных мозолей и наростов, мешающих при ходьбе и деформирующих стопу.
Особенно важно проведение полноценной реабилитации после перелома пятки со смещением, так как иммобилизация требуется на срок в три месяца. Опираться на ногу можно только тогда, когда разрешит врач
За это время развивается атрофия мышц и ухудшается кровоснабжение.
Восстановительные процедуры включают:
- Массаж.
- Специально подобранные комплексы упражнений.
- Физиотерапевтические процедуры.
- Компрессы и согревающие мази.
- Рацион питания.
- Лечебные ванночки.
- Ношение специально подобранной обуви.
Только комплексное проведение мероприятий поможет полностью восстановить утраченные двигательные функции. За время ношения гипса вырабатывается щадящая походка с минимальной нагрузкой на сломанную ногу, которую осторожные больные часто сохраняют на долгое время.
Первая помощь при переломах
В первую очередь больного нужно уложить на лопатки на относительно ровную поверхность или сразу на носилки. Ноги должны быть согнуты в коленях. Для этого стоит подложить под колени валик. Например, свернутое в несколько раз одеяло
Желательно снять со стопы обувь, но делать это нужно осторожно. Чтобы снизить боль, необходимо на перелом пяточной кости приложить холодный компресс
Если человек не испытывает тошноты, ему можно дать лекарства, снижающие боль. Например, медикамент «Анальгин».
Когда первая помощь оказана, необходимо в срочном порядке сообщить о происшествии в скорую помощь. Если нет возможности позвонить, нужно самостоятельно доставить пострадавшего в больницу. При транспортировке необходимо следить за тем, чтобы нога находилась в неподвижном состоянии.
Особенности реабилитационного процесса
После снятия гипсовой повязки лечение плавно переходит на стадию реабилитации. Реабилитационный процесс после перелома пяточной кости включает в себя несколько направлений. Среди них выделяются:
- Лечебная физкультура. Она включает комплекс специальных упражнений, которые доступны к выполнению в домашней обстановке. Составляет его доктор на основании информации о травме и особенностях заживления у конкретного человека. Выполнять упражнения необходимо ежедневно. Занятия ЛФК позволяют быстрее восстановить подвижность суставных поверхностей, улучшить кровообращение в зоне травмы. В связи с тем, что перелом пятки опасен развитием осложнений, необходимо выполнять упражнения в соответствии с рекомендациями специалиста.
- Массаж. Его разрешено проводить до снятия гипса. Вначале массажному воздействию подвергается область бедер. Массаж этой зоны позволяет быстрее снять отечность пораженной области. Во время процедуры необходимо использование согревающих масел и мазей. Продолжительность курса – 3 недели. Затем делается перерыв и повторный курс.
- Физиотерапия. Назначают после снятия гипсовой повязки. Физиотерапия позволяет быстрее восстановить функции ноги и пяточной области. Проводится в условиях поликлиники под присмотром специалиста. Среди методов физиотерапии наиболее эффективными являются: прогревание, электрофорез, лазерные процедуры, фонофорез. Проведение курса физиотерапии позволяет улучшить кровообращение и восстановление поврежденных тканей.
- Ванночки для ног в сочетании с растираниями специальными маслами. Процедуры можно выполнять самостоятельно, перед отходом ко сну. Они помогают ускорить восстановление, способствуя расслаблению, лучшему кровообращению, снятию болезненных проявлений, отечности.
- Ношение специально подобранной обуви также поможет быстрее к прежнему функционированию ног. Прекрасным дополнением станут ортопедические стельки и использование супинатора. Их рекомендуется носить не менее полугода после начала восстановительного периода.
