Народные средства
Лопух улучшает состояние коленных суставов
Традиционные средства облегчают состояние здоровья при хондропатии. Дополнением становятся народные средства, назначаемые после консультации с врачом.
Эффективными считаются специальные лечебные ванночки с использованием эфирных масел. Традиционно используются масла эвкалипта, календулы, зверобоя.
Эффективными признаны лечебные мази, приготовленные в домашних условиях по народным рецептам. Лечебные мази готовятся по мере необходимости, так как они хранятся не больше трех дней в холодильнике.
Лимонный сок устраняет отечность и болезненные ощущения. Используют только свежий сок лимона. Желательно наносить лимонный сок ежедневно в течение месяца.
Фасолевый отвар считается одним из самых полезных. 20 стручков сушеной фасоли режут на мелкие кубики и варят в литре воды 40 минут. При этом кипячение воды предотвращают, так как в противном случае утрачиваются питательные свойства. Отвар процеживают и используют после охлаждения до комнатной температуры. Отвар выпивают по половине стакана до четырех раз в сутки.
Лопух улучшает состояние коленных суставов. Несколько листьев лопуха складывают стопкой. На них ставится емкость, заполненная горячей водой. Предварительно колено смазывают растительным маслом. Затем лопухи прикладывают к воспаленному колену, которое оборачивают теплым шарфом и пищевой пленкой. Компресс оставляют на ночь.
Вышеописанные народные средства считаются одними из самых полезных.
Этиология и факторы риска
К сожалению, на сегодняшний день, специалисты не до конца изучили данный патологический процесс. Врачи придерживаются такого мнения, что хондропатия коленного сустава — генетическое заболевание. Также, они склонны утверждать, что стойкое замещение синовиальной оболочки суставной сумки развивается при:
- Частом травмировании коленных суставов, особенно если травмирование происходит постоянно. Данная причина встречается у людей, которые профессионально занимаются спортом, которые не представляют свою жизнь без экстрима, и у людей, постоянно подвергающихся тяжелым физическим нагрузкам;
- Нарушенном обменном процессе в суставной ткани;
- Инфекционно-воспалительных патологических процессах;
- Нарушения эмбриогенезе. Такая причина возможна, если речь о врожденном хондроматозе. В подобном случае патологический процесс становится единственным заболеванием или сочетается другими дисфункциями, возникающих по этой же причине;
- заболеваниях опорно-двигательной системы.
После занятий физкультурой пациент испытывает болевой синдром в тазобедренном суставе. Врачам не всегда удается определить верную причину этого процесса. Боль может возникать из-за того, что:
- растягиваются и разрываются мышечные ткани;
- травмируется структура костной ткани в тазобедренном суставе;
- у пациента имеются хронические или системные патологические процессы в костном скелете.
Как только вы заметили любое проявление болевого синдрома, то это повод немедленно посетить травматолога. Зачастую, больные замечают, как боль из тазобедренного сустава переходит в коленную область. Вы должны как можно точнее описать свои ощущения врачу. таким образом о сможет диагностировать костную патологию.
В период терапии пациентам, которые занимаются любым видом спорта, нужно внести коррективы в свой тренировочный график. Также, стоит исключить упражнения в которых задействованы костные сегменты. Если правильно составит щадящий тренировочный график, то можно добиться быстрого выздоровления пациента. Если в период терапии проявляется болевой синдром, то назначаются лекарственные препараты с противовоспалительным и обезболивающим эффектом. Через несколько лечебных мероприятий костные ткани восстанавливаются и пациент возвращается к обычной жизни.
Если у пациента диагностируют более тяжелый вид патологического процесса, а именно хондромаляцию коленного сустава, которая имеет вторую степень развития, то лечение проводится с помощью операции.
После операции пациент проходит реабилитацию, которая позволит быстро вернуть пациента к повседневной жизни.
Гиперпаратиреоидная остеодистрофия болезнь Реклингхаузена по МКБ-10
Гиперпаратиреоидная остеодистрофия (паратиреоидный остеоз, генерализованная фиброзная костная дистрофия, болезнь Реклингхаузена) была впервые подробно описана F. Recklinghausen в 1891 г.
Патогенез ее состоит в усилении секреторной функции паращитовидных желез с выделением паратгормона, что приводит к усилению резорбции кости с нарушением минерального обмена, в частности к активному выделению кальция с усилением выделительной функции почек. При первичном гиперпаратиреозе не только нарушается фосфорно-кальциевый обмен, но и усиливается выделение натрия и хлоридов. Последнее ведет к скоплению большого количества солей в почечных канальцах, что способствует развитию мочекаменной болезни. При этом заболевании нарушается не только белковый и минеральный обмен в костной ткани, но также и углеводный обмен. В основе патогенеза вторичного гиперпаратиреоза лежит тяжелое хроническое поражение почек. В связи с потерей кальция и накоплением фосфора в сыворотке крови больного развиваются азотемия и почечный ацидоз, что резко снижает остеобластическую функцию. Таким образом, декомпенсация остеобластической функции в костной ткани при первичном гиперпаратиреозе ведет к развитию генерализованной остеодистрофии, а при вторичном гиперпаратиреозе — к остеомаляции.
Течение заболевания хроническое. Чаще им страдают женщины в возрасте от 20 до 50 лет. К ранним клиническим симптомам относятся общая слабость и повышенная утомляемость. Больной становится адинамичным. Появляются признаки гипотрофии мышц. К первым признакам нарушения функции почек относятся полиурия с увеличением содержания кальция в крови, жажда, повышение аппетита при нарастающей анемии. Уже в это время возможно появление признаков мочекаменной болезни. Затем развиваются признаки висцерального синдрома: диспепсические расстройства в виде потери аппетита, появление запоров или поносов с тошнотой, рвотой, вплоть до ахилии. В этот период рецидивируют язвенная болезнь желудка, двенадцатиперстной кишки, желчнокаменная болезнь, панкреатит. В связи с перенасыщением организма паратгормоном у больного нарушается функция миокарда, развивается гипертоническая болезнь.
Рис. 1. Рентгенограммы голени при гиперпаратиреоидной остеодистрофии
Первый клинический симптом — появление нарастающих по интенсивности болей в костях в сочетании с общей слабостью, адинамией и снижением общего тонуса мышц. Возникновение патологического перелома длинных трубчатых костей является ведущим клиническим признаком заболевания. Биохимические показатели крови и мочи характерны: гиперкальциемия, гиперкальциурия, гипофосфатемия, гиперфосфатурия; увеличение активности щелочной фосфатазы в сыворотке крови и содержания мукопротеинов.
Рентгенологически определяется системный остеопороз в виде резко выраженного разрежения в связи с замещением костной ткани фиброретикулярной, а также очаговая патологическая перестройка костей с истончением коркового слоя.
Лечение состоит в сочетании общего лечения гиперпаратиреоидоза с местным — радикальным удалением опухоли паращитовидной железы. При грубых деформациях опорно-двигательного аппарата, нарушающих статику, показаны операции типа корригирующей остеотомии в сочетании с алло- или аутопластикой костной тканью.
Разновидности хондропатии
-
Болезнь Легга-Кальве-Пертеса. Иначе этот вид хондропатии именуется юношеским остеохондрозом головки бедренной кости. Наиболее подвержены такой остеохондропатии мальчики 4-12 лет. Толчком к началу заболевания служит травма тазобедренного сустава, влекущая за собой нарушение кровоснабжения головки бедренной кости.Подробнее о болезни Легга-Кальве-Пертеса вы узнаете из видео:Сначала симптомов не ощущается, но вскоре появляется боль в тазобедренном суставе, переходящая в колено.
Болевой синдром усиливается при нагрузке, может исчезать в покое.
Боль может быть ненавязчивой и ребенок не будет жаловаться на нее, однако болезнь даст о себе знать ограничением движения в суставе. Мышцы постепенно атрофируются, и визуально это проявляется заметным похудением бедра с обратной стороны. Однако, для постановки диагноза хондропатии ребенка необходимо сделать рентген.
- Болезнь Келлера. Имеет две формы: болезнь Келлера I, болезнь Келлера II.Болезнь Келлера I чаще встречается у детей 8-12 лет и затрагивает ладьевидную кость стопы. Недуг может поражать одновременно обе стопы. При этом дети испытывают боль (особенно ночью), хромают, при ходьбе опираются на наружный край стопы. Случается, что в области проявления заболевания возникает припухлость.Подробнее о болезни Келлера смотрите в видео:От болезни Келлера II страдают в основном девочки и девушки 10-20 лет. Первые проявления болезни заключаются в боли у оснований 2-3 пальцев стопы, которая усиливается при ходьбе и внешнем воздействии. Основания пальцев также могут характеризоваться отечностью. Пациенты ходят с опорой на пятки, стремясь разгрузить переднюю часть стопы. Развивается деформирующий артроз.
-
Болезнь Кинбека, или остеохондропатия полулунной кости кисти. Заболевание характеризуется развитием асептического некроза в данной кости.
Часто страдают этим недугом мужчины 25-40 лет, которые в процессе жизнедеятельности часто нагружают кости кисти.
Также поводом к развитию заболевания могут служить серьезные травмы или регулярные микротравмы рук.
-
Болезнь Осгуда Шлаттера поражает бугристый участок большеберцовой кости, в результате чего в этом месте возникает некроз (омертвение) ткани. Наиболее часто этим недугом страдают дети 10-18 лет, активно занимающиеся спортом. Болезнь можно распознать по появившейся болезненной шишке под коленной чашечкой.Подробности о данном заболевании вы узнаете из видео:
В большинстве случаев заболевание проходит без остатка после прекращения роста костной ткани.
Однако за медицинской помощью стоит обратиться, ведь хондропатия коленного сустава может провоцировать осложнения, такие как ограничение подвижности коленного сустава, гипотрофия мышц ноги или полное ее обездвиживание.
-
Болезнь Хаглунда, или хондропатия пяточной кости, проявляется в виде шишки (экзостаза) на задней поверхности пятки. Также наблюдается отек в месте повреждения и воспаление слизистой сумки, оболочки сухожилия.
Может возникать боль и при движении, и в покое. Функции стопы при этом сохраняются. Диагностировать данную болезнь можно после проведения рентгенографии, а также МРТ.
О других современных методах аппаратной диагностики заболеваний суставов читайте в этой статье…
Хондропатия пяточной кости чаще возникает у детей, а именно у девочек подросткового возраста.
Болезнь Хаглунда — это нарост на задней поверхности пятки.
-
Болезнь Шейермана-Мау поражает 1% детей (как девочек, так и мальчиков) в период их интенсивного роста (10-15 лет). Данный недуг представляет собой прогрессирующий кифоз позвоночника. Появляется в результате того, что мышцы вследствие ускоренного роста не успевают окрепнуть и хорошо поддерживать спину. Грудной отдел позвоночника при этом деформируется, вслед за ним компенсаторно искривляется поясничный.
В результате повышенной нагрузки мышц поясничного отдела со временем возникает спазм, влекущий за собой ухудшение кровотока нижних конечностей.
Неправильное распределение нагрузки на позвоночник влечет смещение всех межпозвонковых суставов. Общее состояние больного также становится хуже, ведь защемляются сосуды и нервы. В наиболее запущенном случае наблюдается «горбатость» со сжатием грудной клетки, уменьшением объема легких. Симптоматика заболевания проявляется в виде чувства усталости, тяжести в спине, незначительных болей, ограничении движении грудного отдела позвоночника, сутулости.Подробности о данном заболевании вы узнаете из видео:
Симптомы
Болезнь Легга-Кальве-Пертеса или хондропатия головки бедренной кости называют еще юношеский остеохондроз головки бедренной кости. Заболевают чаще мальчики в возрасте от 4 до 12 лет. Обычно сначала возникает травма области тазобедренного сустава, затем нарушается кровоснабжение головки бедренной кости.
Вначале возникает некроз участков костной ткани головки бедра. Это можно увидеть на рентгеновском снимке. Во второй стадии заболевания головка бедренной кости сплющивается, под воздействием большой нагрузки. Следующую стадию называют стадия фрагментации. При этом происходит рассасывание зон некротизированной костной ткани. При отсутствии лечения наступает четвертая стадия – остеосклероз. Головка бедренной кости восстанавливается, но ее нормальная форма изменяется. Конечная стадия, при недостаточном лечении – деформирующий тазобедренного сустава с нарушением его функции.
В начале заболевания жалоб практически не возникает. Затем появляются боли в области тазобедренного сустава, которые отдают в колено. Часто боли возникают после нагрузки и исчезают после отдыха и ночью. Ребенок может не обращать внимания на боли и не жаловаться. Постепенно возникает ограничение движений в тазобедренном суставе. В этот период можно заметить похудание бедра с больной стороны, вызванное атрофией мышц. Для установления диагноза проводятся рентгеновские снимки. Рентгенологически выделяют пять стадий заболевания, соответствующих изменениям головки бедренной кости.
Болезнь Келлера
Это хондропатия костей стопы. Выделяют болезнь Келлера I и болезнь Келлера II.
Болезнь Келлера I это хондропатия ладьевидной кости стопы. Заболевание развивается в детском возрасте от 4 до 12 лет. У пациента появляются боли и отек верхней (тыльной) поверхности стопы над ладьевидной костью. Во время ходьбы боли усиливаются. Ребенок хромает. Для уточнения диагноза выполняют рентгеновские снимки костей стопы. Обнаруживают изменение формы ладьевидной кости, ее фрагментацию.
Лечение заключается в разгрузке стопы. Накладывается гипсовая повязка на 4-6 недель. После снятия гипса назначается лечебная физкультура, физиотерапевтические процедуры, которые сочетаются со снижением нагрузки на стопу. В течение 1-2 лет ребенок должен носить ортопедическую обувь.
Болезнь Келлера II представляет собой хондропатию головок плюсневых костей. Чаще всего заболеванию подвергается вторая плюсневая кость. У пациента возникают боли в области поражения. Боли резко усиливаются при ходьбе, особенно босиком по неровной поверхности и в обуви с мягкой подошвой. Может возникнуть укорочения пальцев. При прощупывании обнаруживается резкая болезненность оснований пальцев. Головки плюсневых костей увеличиваются в размерах.
Болезнь Кинбека. Это хондропатия полулунной кости кисти. Проявляется она развитием асептического некроза в этой кости. Развивается заболевание у мужчин 25-40 лет после больших травм или длительной микротравматизации кисти, при работе с большой физической нагрузкой на кисти рук. У пациента возникают неприятные ощущения в кисти, постоянные боли, которые усиливаются при нагрузке, движениях. У основания кисти возникает отек. Постепенно развивается ограничение подвижности в лучезапястном суставе. Ограничение подвижности сустава в свою очередь вызывает снижение работы мышц предплечья и их атрофию. Диагноз уточняют при помощи рентгенологического исследования.
Виды
Патологические изменения в виде остеохондропатии могут появляться на различных областях:
- ладьевидной кости (болезнь Келлера I), характеризуется отёком стопы, болями при ходьбе, хромотой;
- головках плюсневых костей (болезнь Келлера II), проявляется укорочением пальцев стопы;
- головке бедра (болезнь Легга – Кальве – Пертеса), возникают боли в области тазобедренного сустава;
- тазобедренном и коленном суставах (болезнь Кенига);
- бугристости большеберцовой кости (болезнь Осгуда-Шлаттера), возникает отёк и боли коленного сустава;
- полулунных костях кистей (заболевание Кинбека), сопровождается ограничением движений в лучезапястном суставе;
- телах позвонков (болезнь Кальве);
- позвонках (болезнь Шейерман-Мау), вначале увеличивается грудной кифоз, затем происходит сращение позвонков.
Колено
Хондропатия – перестройка хряща, в результате которой происходит его размягчение, а со временем изнашивание и стирание.
Хондропатия надколенника чаще встречается у женщин, а также у тех людей, профессиональная деятельность которых связана с повышенной нагрузкой на коленные суставы (гимнасты, фигуристы, футболисты, хоккеисты).
Хондропатия
В случае уже появившихся патологических изменений хрящевой ткани дополнительная нагрузка приводит к ещё большему ухудшению состояния пораженного участка. Формируются очаги некроза, которые в дальнейшем рубцуются. Заболевание развивается длительно, в течение нескольких лет.
Стадии развития хондропатии:
- асептический некроз;
- компрессионный перелом участков кости;
- рассасывание, лизис костных отломков;
- регенерация;
- этап вторичных изменений.
Диагностика этих состояний проводится после рентгенографии. Основным компонентом комплексного лечения является снижение нагрузки на больной сустав. Дополнительно проводят сеансы физиотерапии, медикаментозное воздействие, компрессы, массаж, ЛФК. При выраженном болевом синдроме проводят иммобилизацию с помощью ортеза, гипсовой лонгеты.
При неэффективности терапии проводят скелетное вытяжение, удаление фрагмента изменившего хряща хирургическим путём.
Пятка
Хондропатия пяточной кости или заболевание Хаглунд-Шинца может иметь острое или хроническое течение. Помимо перечисленных симптомов присоединяется боль в области пятки, хромота.
Болезнь Хаглунд-Шинца
При рентгенологическом обследовании выявляются участки отложения солей. Происходит разрастание хряща, увеличивается расстояние между апофизом и костью.
Лечение:
- обезболивающие и противовоспалительные средства;
- препараты для улучшения кровообращения;
- ортопедическая обувь.
Хирургическое вмешательство проводят при чрезмерном разрастании хряща.
Методы диагностики
Все разновидности остеохондропатии сопровождаются патологическим изменением костных структур. Для точной диагностики и установления причины заболевания используется ряд инструментальных методов:
- рентгенография – проводится обследование костей, что позволяет обнаружить и идентифицировать пороки развития, аномальные участки;
- компьютерная томография (КТ) – обследование в двух и трехмерной проекциях, под разными углами, позволяющее выявить патологии костной и хрящевой ткани;
- магнитно-резонансная томография (МРТ) – исследование пораженной конечности в электромагнитном поле для получения детальной клинической картины и точной диагностики.

Хондромаляция коленного сустава что это такое
Хондромаляцией называют механические повреждения хряща, происходящие из-за травмы или трения в результате движения.
Причинами здесь могут быть:
- постоянные физические нагрузки;
- анатомические особенности костно-мышечной системы колена;
- врожденные пороки развития.
Травматическая хондромаляция коленного сустава
При повреждении хряща в результате травмы часть его сминается и отслаивается, хрящевая поверхность в отдельных местах вздувается. Питание хряща при этом нарушается, и в нем начинается дистрофия: гиалиновый слой теряет свою гладкость и блеск; хрящ становится ломким, и однажды отслоившийся участок отрывается. Когда происходит отрыв слоя, в капсуле сустава образуется свободное тело или, как называют его ортопеды, суставная мышь. Наличие такого непрошенного гостя проявляется:
- в щелканье и хрусте;
- затрудненных движениях коленного сустава;
- внезапно возникшем ограничении (блокировке).
Чаше всего из-за травмы в колене страдает:
- медиальный мыщелок бедра;
- реже — нижняя область надколенника;
- и совсем редко — латеральный мыщелок бедренной кости.
Стирание хрящевого слоя мыщелков может происходить также из-за разрыва коллатеральных связок, соединяющих бедро и берцовые кости, при попадании тканей связки между суставными поверхностями.
Хондромаляция медиального мыщелка происходит часто по вине медиального мениска, смещенного из-за травмы.
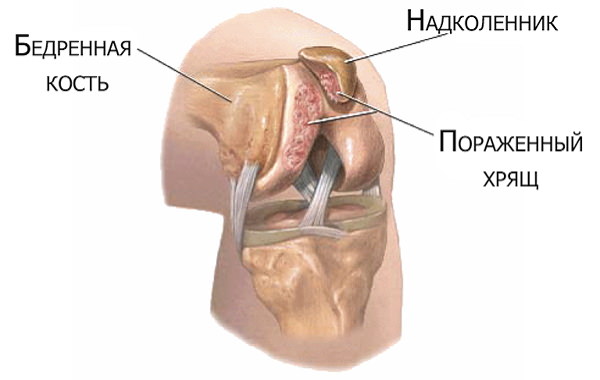
Хондромаляция надколенника
Разрушение хряща, устилающего внутреннюю суставную поверхность коленной чашечки, происходит чаще всего по причинам:
- врожденного, привычного или застарелого ;
- слабости мышечно-связочного аппарата;
- анатомических врожденных дефектов ног: нарушения соосности бедра и голени, переразгибание колена.
Врожденный вывих
Врожденный вывих колена- редкое явление, диагностируемое чаще у девочек. Он сочетается с другими костными деформациями и смещениями, особенно с врожденным вывихом бедра. В большинстве случаев при врожденном вывихе колена происходит переднее смещение голени, которая передней частью вначале упирается в суставное сочленение надколенника бедра. Постепенно смещение увеличивается, пока голень полностью не покидает суставное пространство.
Обычно производится операция по вправлению коленного сустава сразу после рождения ребенка, однако при неудачной операции могут произойти патологические изменения мышечно-связочных структур (например, растяжение четырехглавой мышцы, переднее смещение сгибателей голени), приводящие затем к привычным вывихам и подвывихам, которые могут стать хроническим явлением на протяжении всей жизни. И как последствие, от постоянного трения коленной чашечки о мыщелки бедра, при выходе из углубления и возвращения в него, развивается хондромаляция надколенника.
К привычному вывиху надколенника приводят также:
- слабость связок надколенника;
- резкие сокращения четырехглавой мышцы;
- укороченное сухожилие четырехглавой мышцы;
- мышечная атрофия.
Врожденные деформации
Анатомически правильный наружный угол между бедром и голенью во фронтальной проекции составляет 174˚, в боковой — 5˚-10˚.
- Увеличение этого угла приводит к Х-образной кривизне ног (вальгусной деформации, gene valgum) и к смещению чашечки к наружному латеральному мениску.
- Вырождение угла, переход его во внутренний угол образует О-образную кривизну (варусную деформацию, gene varum).
- Переразгибание (рекурвация) происходит если наружный угол между бедром и голенью в боковой проекции превышает 10.
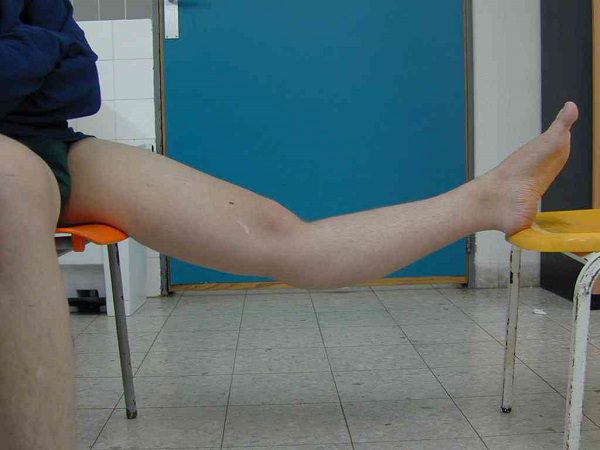
Степени хондромаляции
Всего различают четыре степени хондромаляции:
- Первая степень: начальная деформация, вздутие гиалинового слоя, видимых очагов разрушения нет.
- Вторая степень: на поверхности хрящей есть небольшие поверхностные разрушения, не более одного см.
- Третья степень: глубокие щели на хряще толщиной свыше одного см, не доходящие до субхондральной кости.
- Четвертая степень: полностью сквозная щель, обнажающая нижнюю кость.
Симптомы хондромаляции коленного сустава
- При первой степени повреждения хряща боль в колене не ощущается, и симптомов может не быть вообще никаких, кроме периодически возникающего и быстро проходящего синовита.
- При хондромаляции надколенника 2 степени может раздаваться хруст в коленной чашечке при сгибании/разгибании. Возможны слабые эпизодические боли и увеличение отечности.
- Хондромаляция надколенника 3 степени проявляется в выраженных ограничениях движений: они сопровождаются болезненным хрустом. Коленная чашечка может ныть в состоянии покоя, при надавливании на нее боль возрастает. Наличие боли при второй -третьей степени — необязательное явление, так как в самом хряще нет нервов. Болезненные симптомы могут объясняться воспалением близлежащих мягких тканей, вызванных синовитом, который часто сопровождают хондромаляцию от первой до последней степени. Синовит может усугубляться гемартрозом — кровотечением при разрыве внутрисуставных связок.
- При хрящевых повреждениях 4 степени наступают явные приступы сильной боли, так как процесс доходит до кости под верхним слоем. В этом периоде возможны симптомы:
- резкое усиление боли в момент сгибания/разгибания и при пальпации;
- ограниченность движений;
- блокировка сустава оторванным волокном хряща;
- впоследствии наступает деформация из-за утолщения субхондральной кости.
Восстановить поврежденный хрящ консервативным способом на этой стадии уже невозможно.
Фактически, налицо соответствие по симптоматике поздней хондромаляции третьей-четвертой стадии деформирующего артроза.
Другие разновидности болезни
Болезнь может возникать и на других участках костей. Чаще других проявляются такие формы заболевания, как поражение стопы, проявляющееся в отечности тканей, находящихся выше ладьевидного отростка (синдром Келлера). Зачастую сопровождается хромотой, поскольку при нагрузке на конечность появляется болевой синдром.
Второй разновидностью болезни Келлера является патологическое изменение головки плюсневой кости. Наблюдается укорочение пальцев.
- вследствие различных травм бедренных костей может развиться их некроз, что влечет за собой сплющивание и фрагментацию. В тяжелых случаях развивается остеосклероз.
- синдром Кинбека проявляется в полулунном участке кисти, опять же, из-за полученных травм. Его последствием является атрофирование мышц на почве ограниченной подвижности кисти.
- хондропатия позвоночника, вызванная слиянием апофиза и позвонков. Первый признак этого заболевания – это кифоз грудной клетки, далее следует боль в области лопаток при ходьбе.
