Мой опыт прохождения операции микрофрактурирования хряща коленного сустава
Я пережил три операции на одном коленном суставе. По вполне понятным причинам, в травмированном суставе, в котором не была восстановлена правильная механика, возникло повреждение хрящевой ткани.
При восстановлении передней крестообразной связки второй раз, хирургом было принято решение провести и операцию по микрофрактурированию хряща. Как вы понимаете, я удовлетворял всем пунктам для применения данного метода восстановления хрящевой ткани. Операция было проведена около 5 лет назад, и я могу говорить о результатах.
Целый месяц после операции я передвигался на костылях, совсем не наступая на прооперированную ногу.
По истечение месяца мне было проведено повторное исследование МРТ, показавшее, что хрящ зажил и восстановился. У всех этот период может быть разным и зависеть от уже перечисленных причин. Но нагрузки на хрящи должны быть ограничены в течение 3-6 месяцев.
Но моя история не заканчивается. Несостоятельность повторно восстановленной ПКС опять создала неблагоприятные условия для суставного хряща и пришлось делать третью операцию по восстановлению механики и стабильности сустава.
После третьей, последней операции, хирург обратил внимание, что хрящу требуется долгосрочное лечение. Именно поэтому я не прекращаю своё лечение и процесс самообразования в этом направлении
Однако, один раз поняв и определив для себя что мне необходимо делать или не делать, я выработал некие действия.
В этом процессе всё зависит от внутренних возможностей моего организма, и в этом я на него надеюсь. Я могу ему помочь только движением и питанием.
Движения – это мои тренировки, занятия в тренажёрном зале, упражнения на ноги.
Питание – это снабжение организма необходимыми ему и конкретно хрящевой ткани питательными веществами, ограничение во всяких вредностях.
Ну что же, увлечение ЗОЖ (Здоровым Образом Жизни), пусть и по таким вынужденным обстоятельствам, не так уж плохо. Однако, надо признаться, я не настоящий ЗОЖник. Это достаточно трудный образ жизни сам по себе. Но стараюсь. И как выясняется, мне это не доставляет сильного дискомфорта. А соблюдение определённых правил (смотри выше) не такая трудная задача.
В своей книге «Лечение и восстановление суставов» я попытался с вами, кого так или иначе коснулись заболевания суставов и хрящей, поделиться своими накопленными знаниями. Надеюсь, что данные в ней сведения и вам помогут восстановить или остановить разрушение суставов. Это возможно.
Естественно, после операции я ходил на массажи, проходил процедуры физиолечения, колол уколы гиалуроновой кислоты. По ходу во всём этом разбирался.
Сейчас я пью почти постоянно, чтобы питание хряща не прерывалось. Чтобы так делать и ничего вам за это не было, лучше в этом разобраться хотя бы раз и выбрать себе подходящий препарат. Как в этом разобраться помогут статьи моего блога.
Сейчас меня сустав особенно не беспокоит и позволяет себя нагружать физическими и специфическими для моего вида спорта нагрузками. Конечно, мне приходится себя ограничивать в нагрузках и думаю, что ещё не достаточно закачал свои ноги и укрепил мышцы. Резервы ещё есть.
Я не реагирую на погоду или другие явления природы. Хотя это, вероятно, индивидуальные особенности, а возможно и результат моих действий.
У меня иногда возникают при ходьбе небольшие локальные боли с внутренней стороны колена. Это единственное, что меня беспокоит. Но сказать что это конкретно: повреждённые связки или хрящ — трудно. Врачи точно сказать не могут, а хрящ болеть не может. Но надо учесть, что моё колено подверглось трём операциям, и я ещё очень легко отделался (тьфу-тьфу-тьфу).
Но эти боли полностью пропадают при тренировках, когда сустав разогревается. Как сказал реабилитолог: «Значит больше занимайся!»
На этом, думаю, надо заканчивать. Я рассказал от операции микрофрактурирования, более или менее понятно попытался описать процесс, что делать после операции и в перспективе.
При необходимости такую операцию проводить надо. Это лучше, чем оставить хрящ в повреждённом виде. Другие методы восстановления хряща тоже применяются, но их выбор основан на всё тех же индивидуальных особенностях, особенностях травматизации и разрушения и сильно зависит от денежного вопроса. Большинство из нас не может позволить себе болеть. Поэтому профилактика, которая всегда дешевле лечения, должна быть в приоритете.
Но без операции при травмах хряща не обойтись. Он будет только быстрее разрушаться
Так что совсем и не важно, что будет дальше, в отдалённой перспективе. Дальше – это уже ваша работа и ваша ответственность
Будете делать всё правильно, и хрящ проживёт долгую жизнь. А там глядишь и учёные, наконец, откроют ещё лучший способ восстановления хрящей и лечения суставов.
Всего доброго, не болейте!
Виды хондропластики
Подразделяется на несколько видов в зависимости от метода проводимой операции, использования различных способов и методик:
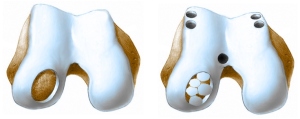
- Мозаичная хондропластика. Предусматривает пересадку участков хряща от самого пациента из мест с меньшей двигательной активностью. Столбики хрящевой ткани вживляются в шахматном порядке в больной сустав для последующего разрастания суставного хряща, замены пораженных участков и восстановления полной двигательной активности. Недостатком является замена гиалинового хряща на более волокнистый, менее прочный по своей структуре. Существует опасность, что внедряемая хрящевая ткань пациента изначально подвержена дегенеративным процессам, в этом случае эффект от вмешательства недолговечный.
- Абразивная хондропластика. В пораженном коленном суставе проделываются отверстия механическим или лазерным путем. Они заполняются стволовыми клетками, которые впоследствии заполняют поврежденные участки. Хороша тем, что позволяет осуществлять замену обширных участков больного сустава. Недостаток в волокнистости, недостаточной гибкости образующегося хряща, зачастую не вся площадь повреждения закрывается новой тканью. Как следствие необходимость повторных операций.
- Коллагеновые мембраны. Как и в предыдущем случае делаются отверстия и заполняются тканью костного мозга. Они закрываются плотными, пористыми коллагеновыми мембранами, которые удерживают костный материал и способствуют наиболее полному восстановлению даже обширных участков больного хряща.
- Коблационная пластика. Иссечение поврежденных участков хряща электрическим током. Бывает горячая, при температуре 300°С и холодная – 45-60°С. Больная ткань удаляется, а на ее месте образуется рубец, который не позволяет болезни распространяться дальше. Горячая пластика влечет за собой выгорание хрящевой ткани, что нередко приводит к омертвению ее. Оба вида пластики применяются при незначительных поверхностных повреждениях сустава и не подходят для лечения глубоких патологий.
Развитие коксартроза артроза тазобедренного сустава
При развитии патологии в тазобедренном суставе по той или иной причине изнашивается хрящ (нарушение питания, повреждение хряща, стрессовые нагрузки на хрящ). Он становится не таким гладким и ровным, как раньше, сустав становится менее конгруэнтным (то есть головка бедренной кости не совсем совпадает с чашеобразной вертлужной впадиной) это одна из основных причин артроза тазобедренного сустава (коксартроза).
Первые симптомы коксартроза это у человека постепенно начинает прогрессировать боль в тазобедренном суставе и хромота, сначала при долгих нагрузках, а потом — и просто при ходьбе. Организм пытается ограничить движения в тазобедренном суставе, возникает болевая контрактура (то есть меньший объем движений), возникает сокращение мышц области тазобедренного сустава. Кроме того, организм увеличивает площадь сустава (чтобы уменьшить нагрузку на единицу площади суставных поверхностей), возникает окостенение мягких структур сустава (суставной губы, мест прикрепления связок и другое), затем часто появляется экзостоз (костный вырост), который также ограничивает объем движений и в крайних положениях бедренной кости происходит соударение костей (). Все это усугубляет патологический процесс, дегенеративные изменения прогрессируют, появляется укорочение конечности, хромота и боли приобретают характер постоянных, в том числе и ночных. У человека снижается качество жизни, вплоть до инвалидности и неспособности к самостоятельному передвижению.
В дальнейшем в патологический процесс вовлекается таз и позвоночник — при разной длине ног постепенно возникает перекос таза, дальше воздействие идет на поясничный и грудной отделы позвоночника – возникает S – образный сколиоз.
У каждого пациента процесс развития патологии в тазобедренном суставе схожий, однако первоначальная причина у всех может быть разная. У одних сначала возник импинджмент-синдром с дальнейшим чрезмерным усилием на хрящ головки бедренной кости в крайних положениях, у других — возникло нарушение питания хряща с дальнейшими последствиями.
Рекомендации после операции микрофрактурирования на долгосрочную перспективу
Теперь рассмотрим, что необходимо делать пациенту после операции микрофрактурирования, чтобы в долгосрочной перспективе всё было хорошо и долговечно. И здесь можно долго не рассказывать: питание и движение. Всё. Всё остальное формальности и уточнения.
Однако я буду не я, если всё это не поясню и не смогу убедить. Итак, мои советы как жить после операции микрофрактурирования хряща коленного сустава.
- Тренировка и укрепление мышц ног. Крепкие мышцы обеспечивают лучшую стабилизацию сустава, берут на себя нагрузки и автоматически уменьшают разрушительное воздействие на связки и хрящи.
- Полная амплитуда движения. Чтобы вы ни делали и чем бы ни занимались для пользы хряща, необходимо помнить, что хрящ питается за счёт синовиальной жидкости, а жидкость выделяется и лучше образуется клетками синовиальной оболочки только при движениях. При этом жидкость должна омывать всю поверхность хряща и тогда неважно, где у вас проблема и место травмы хряща. Отдельно взятое упражнение не способно полностью омыть жидкостью хрящ. Например, бег даёт только нагрузку на сжатие, а омывание жидкостью происходит только в центре хрящевой ткани (часть мыщелка). Поэтому любые занятия должны включать и нагрузки, и растяжку, и махи ногами. Для достижения полной амплитуды движений.
- Регулярность физических нагрузок. Клетки как можно чаще должны получать питательные вещества. Позаниматься один раз в неделю – бесполезная трата времени. Вы ведь не питаетесь раз в неделю. Только частые регулярные нагрузки способны оказать действенное воздействие на хрящи. Не зря зарядку нужно делать каждый день. Хотя бы в период до полного восстановления травмированного сустава необходимо заниматься каждодневно до 3 раз в день по 1-2 часу. Это идеальный вариант. А позже регулярно заниматься физическими нагрузками, которые вам подойдут и будут приносить и пользу, и удовольствие.
- Пить воду и не допускать жажды. Главная составляющая хряща и синовиальной жидкости – это вода. Без неё происходит постепенное истончение хрящевой ткани и её усыхание. Без достаточного количества воды работа хряща невозможна. И тогда уже неважно стоит у вас заплатка или нет и где стоит.
- Деятельность по снабжению хряща питательными веществами. Именно для этого я пью хондропротекторные препараты. Составляющие таких добавок питают и укрепляют хрящевую ткань и заплатку в том числе. Сюда относятся глюкозамин и хондроитин, коллаген. Плюс витамины, без которых процессы питания и жизни хряща будут нарушены.
- Место повреждения. Если место повреждения находится в области максимальной нагрузки головки кости, то такая заплатка более уязвима для нагрузки. Надо понимать, что в этом случае беречь ногу, заниматься физиопроцедурами и реабилитацией, лечением надо серьёзно. А в дальнейшем думать о своих суставах. Как говорится, в некоторых моментах ваша жизнь разделилась до травмы и после.
- Врачи рекомендуют при операциях на хрящи и их повреждениях делать курсы инъекций раз в год.
Существует несколько методов хирургического вмешательства
Существует несколько методов проведения данного вида хирургического вмешательства.
1. Микрообработка проводится в зоне дефекта, выравнивание стимулирует процесс регенерации.
2. Пересадка предшественников хондрогенных клеток соединительной ткани на место пораженных участков мозаично перекрывается собственными хрящевыми имплантами. Остеохондральные нарушения могут замещаться костно-хрящевыми участками размером от 4 до 15 мм. На сегодняшний день определение размера имеет спорный характер.
 Техника выполнения мозаичной пластики
Техника выполнения мозаичной пластики
3. Костно-хрящевые трансплантаты забираются из наружного выступа на бедренной кости, свободного от воздействия нагрузок. Возможно замещение места дефекта пересадкой искусственных имплантов, или взятых у донора.
Существует и ряд недостатков у данного метода вмешательства в сустав:
— при заборе трансплантата из зон мыщелков бедра, в месте забора образовывается дополнительный и не желательный дефект;
— прочность и упругость хряща снижается за счет волокнистости;
— дефект не во всех случаях заполняется полностью;
— длительный период восстановления, с полным ограничением нагрузок, особенно при цилиндрической аутотрансплантации (до 2,5 месяцев).
Мозаичная хондропластика
Положительной стороной хондропластики является малотравматичное вмешательство в полость сустава, позволяющее прямым способом повлиять на структуру хряща и запустить восстановление небольших дефектов хрящевой ткани.
Как любые операционные вмешательства, проведение хондропластики имеет ряд противопоказаний: острый период инфекционных заболеваний, различные патологии, утяжеляющие общее состояние пациента, наружные повреждения кожи в месте проведения операции.
Результат проведения операции будет зависеть от пластического материала.Определение размера хрящевого изъяна позволяет выполнять пластическое замещение костно-хрящевыми трансплантатами. Соблюдается точность выполнения операции, проводится практически безболезненно. Осложнений не отмечается. Устраняются болевые ощущения, отмечается хорошее приживление в поврежденных участках. Подготовленный план лечения в комплексе дает положительный результат восстановления поверхности хряща коленного сустава.
Стадии и лечение различные методами
Существует 4 стадии:
- 1 – суставная щель сужена, несущественные краевые остеофиты;
- 2 – серьезно сужена щель, просматриваются остеофиты;
- 3 – деформация костей, существенное сужение щели, средние остеофиты;
- 4 – большие изменения кости, деформация, другие пагубные процессы.
Если почувствовали один из характерных спутников заболевания, сразу обращайтесь к врачу. Лечение остеофитов сустава происходит несколькими способами, в зависимости от стадии развития. Лечение заключается в проведении процедур:
- Диадинамотерапия — лечение при помощи тока небольшой мощности, направленного на пораженную область.
- Лечебные ванны помогают улучшить обмен веществ и циркуляцию крови. Чаще применяются радоновые и скипидарные ванны.
- Массаж. Лечение данным методом дает возможность усилить приток крови, улучшить тонус мускул.
- Специальные упражнения. Метод помогает повысить мышечную силу, препятствует атрофии, поддерживает жизнеспособность тазобедренного сустава.
- Электрофорез. К нему прибегают в качестве дополнительного элемента терапии.
Существует много медикаментов от остеофитов тазобедренных поврежденных суставов, с помощью которых можно обеспечить эффективное лечение. К наиболее действенным относят препараты:
- Диклофенак.
- Флексен.
- Кетопрофен.
- Индометацин.
- Различные хондропротекторы: Глюкозамин, Хондроитин, Румалон.
Все препараты направлены на то, чтобы затормозить производство биологически активных веществ, способствующих усилению воспалительных процессов. Они снимают боль и отечность. Хондропротекторы защищают хрящи и другие участки от разрушений.
- Виды остеохондроза: классификация
- Современные методы лечения остеохондроза
Если лечение тазобедренного сустава не дало никакого результата, придется проводить терапию хирургическим путем. Удаляют пораженную область, а на ее место вставляют протез.
Придерживайтесь здорового образа жизни, не сидите долго в одной позе, до конца залечивать переломы и воспалительные процессы, которые появляются в зоне тазобедренного сустава. Лечение остеофитов будет эффективным, если сразу после возникновения симптомов обратитесь к специалисту.
Статья проверена
Что такое хондропластика коленного сустава, её виды и реабилитация после операции
Хондропластика коленного сустава – хирургическое вмешательство, направленное на устранение поврежденных участков хряща. Операция проводится с помощью специального прибора – эндоскопа, который вводят через небольшой надрез. Существует несколько видов хондропластики, специалист выбирает тип вмешательства в зависимости от состояния сустава.
Мозаичная хондропластика коленного сустава. Используются участки хряща с других участков тела пациента, как правило, с бедренной кости. Частицы хрящей в шахматном порядке размещаются на пораженной области, со временем ткань сустава восстанавливается. Такая методика подходит при небольших участках поражения – не более 5 см².
После операции в пораженной области остаются кровяные сгустки, которые трансформируются в фибрин, затем – в соединительную ткань, а после – в хрящ. Он восстанавливается постепенно, пациенту стоит настроиться на долгую реабилитацию.
Нормальная нагрузка становится возможной спустя 2,5 месяца после операции. Результат хирургического вмешательства зависит от своевременности обращения к врачу и точности выполнения его рекомендаций.
Стоимость мозаичной хондропластики колеблется в среднем от 50 до 300 тысяч рублей.
Недостаток такого способа – после процедуры хрящ будет более волокнистым и менее прочным. Пациенту придется всю жизнь беречь сустав и избегать серьезных физических нагрузок.
Абразивная пластика. Показана при обширных поражениях: артрозах, хронических артритах. Через небольшие отверстия с помощью лазера или механического воздействия удаляется пораженная ткань. Затем в оставшейся хрящевой прослойке делаются небольшие отверстия, которые вскоре заполнятся стволовыми клетками. Так организм естественным образом стремится регенерировать пораженный участок. Со временем в этом месте появится новая хрящевая прослойка.
Недостатки есть и у этой методики. Новые ткани будут волокнистыми и менее прочными, чем естественные, поэтому иногда процедуру приходится повторять.
При серьезных поражениях абразивная хондропластика позволяет лишь отсрочить протезирование сустава, не заменяя его.
Стоимость такой операции колеблется примерно от 19 000–220 000 рублей.
Коблационная пластика. Методика предусматривает иссечение поврежденной ткани электрическим током. Пластика бывает холодной и горячей. Первая проводится при температуре 45–60°, вторая – при 300°. Пораженный хрящ удается, после чего образуется рубец и заболевание прекращает развитие.
Оба типа вмешательства используются при поверхностных повреждениях коленных хрящей, глубокие патологии таким способом не лечат. Средняя цена такой хондропластика коленных суставов составляет 8 500 – 120 000 рублей.
Сравнение преимуществ и недостатков
Прежде чем выбрать тип вмешательства, врач направит пациента на комплексное обследование: рентген, МРТ, анализ крови и т.д. Это позволит точно определить масштаб проблемы, локализацию и избежать осложнений.
Несмотря на то, что описаные типы вмешательства считаются малотравматичными, возможны следующие осложнения:
- инфицирование и развитие воспалительного процесса;
- тромбоз;
- скопление кровяных сгустков в коленных суставах.
Именно поэтому перед операцией важно оценить не только состояние колена, но и общее состояние здоровья пациента. При необходимости врач назначит курс антибактериальной терапии или гепаринов, уменьшающих риск развития тромбов
Для устранения воспаления и болевых ощущений может потребоваться краткосрочный прием НПВС по назначению медика.
Операция противопоказана при обострении инфекционных и воспалительных заболеваний, повреждениях кожного покрова в зоне вмешательства, вальгусной и варусной деформациях.
Длительность и способы реабилитации определяются сложностью и типом хирургического вмешательства. Обязательно ограничить активность и нагрузки, фиксировать сустав повязками и ортезами. Первое время придется передвигаться на костылях. После операции назначается курс обезболивающих препаратов, затем в зависимости от состояния больного:
- физиотерапия: электрофорез, фонофорез;
- лечебный массаж;
- иглоукалывание;
- лечебная физкультура.
Реабилитация после хондропластики может растянуться на 4-6 месяцев.
Мозаичная хондропластика коленного сустава и другие виды операций по устранению дефектов разных участков ног
Содержание:
-
Мозаичная хондропластика коленного сустава и другие виды операций по устранению дефектов разных участков ног
- Мозаичная пластика
- Абразивная методика
- Коблационная пластика
- Что такое хондропластика, в каких случаях и на каких суставах она проводится
- Общие сведения
- Дерево медицинских услуг
- Названия
- Травматические повреждения
- Боли при травмах хряща
- Когда назначается оперативное вмешательство?
- Коллагеновые мембраны
- Существуют ли противопоказания?
Пластические операции на суставах проводятся для устранения их изъянов, которые появились из-за травмы или болезни. Показания к хирургическому лечению:
- деформирующий артроз;
- переломы;
- повреждения менисков;
- артрит;
- микротрещины, сколы.
Мозаичная пластика
Мозаичная хондропластика коленного сустава – это операция, во время которой больному вживляют имплантаты из собственного хряща (для их получения используют анатомические участки, которые менее подвержены физическим нагрузкам). Операция замедляет хроническое разрушение ткани и максимально естественно восстанавливает двигательную активность.
В область дефекта пересаживают цилиндры из здоровой ткани в шахматном порядке, где они разрастаются, и формируют новый участок хряща. Такие участки, конечно, отличаются меньшей функциональностью по сравнению с его здоровыми областями, но боль при этом уменьшается и человек начинает нормально двигаться
Важно, чтобы в периоде реабилитации больной придерживался всех рекомендаций врача, поскольку преждевременная физическая нагрузка нарушает этот процесс и замедляет восстановление.
Применение мозаичной техники возможно только в том случае, если площадь поражения в хряще не превышает 4-5 см².
Абразивная методика
Этот вид пластики хорошо помогает больным с хрящевыми патологиями значительных размеров (артроз, хронический артрит). Во время хирургического вмешательства пораженную поверхность удаляют до появления участков кровотечения. Это стимулирует образование новой фиброзной ткани с последующим замещением ее на соединительную и хрящевую.
Процесс восстановления похож на тот, который происходит при мозаичной артропластике. В данном случае создается новая хрящевая поверхность на месте большого по площади патологического участка.
Реабилитация включает стандартные принципы, которые нужно соблюдать после любого вида артроскопии:
- использование обезболивающих лекарств (мазей, таблеток, инъекционных растворов);
- ограничение подвижности сустава с помощью специальных ортопедических приспособлений;
- прохождение физиотерапии.
Коблационная пластика
Коблация – это вид воздействия на поврежденную ткань, при котором она иссекается и удаляется с помощью электродов (метод еще называют холодно-плазменной абляцией). Под термином «абляция» в медицине подразумевают разрушение тканей под действием электрического тока. Она бывает «горячая» и «холодная». У классического «горячего» метода есть недостаток – из-за слишком высоких температур (выше 300°C) хрящевая ткань обжигается и разрушается. Глубина вмешательства составляет примерно 6,5 мм.
При холодной абляции ткань иссекается и удаляется при температуре 45-65 °C. Это происходит за счет распада белка и «выжигания» больной ткани. Радиоволны проникают в сустав не глубже, чем на 2 мм. В результате формируется рубец, который удерживает дальнейшее разрушение хряща. Показания к холодно-плазменной абляции:
- удаление искривленных менисков;
- шлифовка хряща сустава;
- изменение формы пораженных связок и капсулы сустава.
Но методика эффективна только для поверхностных нарушений. Этот рубец не остановит серьезный патологический процесс, и сустав продолжит разрушаться, а иногда последствиями неправильно выполненной операции может быть даже омертвение ткани.
Решение о выборе метода лечения должен принимать специалист высокой квалификации, который обладает не только теоретическими знаниями, но и большим практическим опытом.
Как правило, врач заранее объясняет пациенту все о хондропластике коленного сустава: что это такое, как правильно подготовиться к вмешательству, и какие возможны осложнения.
Недостатки и преимущества каждой из операций указаны в таблице.
Операции на коленном суставе микрофрактурирование
Микрофрактурирование – это один из методов оперативного лечения хряща (хрящевой ткани сустава) по восстановлению его целостности.
Микрофрактурирование применяется обычно при травматических повреждениях. Когда на хряще в результате травмы, повреждения хондромным телом, плавающим в суставе, образуется дырка. Хрящевая ткань очень нежная к такому воздействию и способна стереться до кости. Именно в этом случае данный метод восстановления хрящевой ткани оправдан. Такое повреждение может быть в любом месте головки (мыщелка) кости.
Операция проводится артроскопическим методом. При этом достаточно местной (эпидуральной) анестезии.
В суставе делается несколько проколов и посредством артроскопа и специальных инструментов хирург может видеть и работать с повреждённым участком хряща.
Повреждённое место зачищается, шлифуется, чтобы края хряща были гладкие, здоровые и не повреждённые. Делается свободный доступ к субхондральной кости (место под хрящевой тканью).
Специальным шилом-перфоратором в кости делаются отверстия (формирование микропереломов), откуда выступает кровь и стволовые клетки костного мозга.
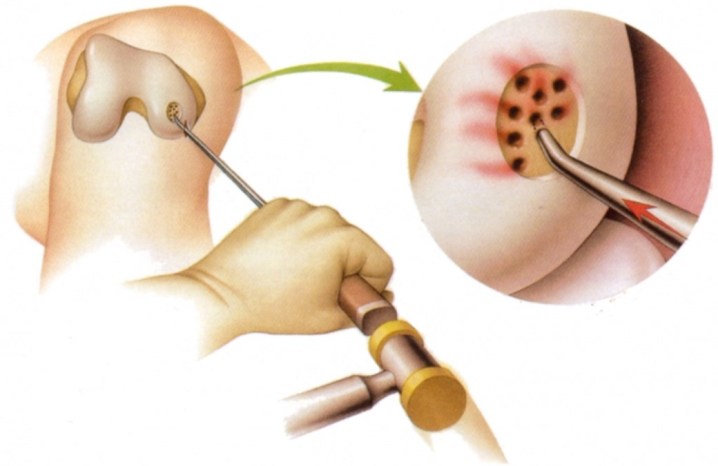 Операция микрофрактурирования
Операция микрофрактурирования
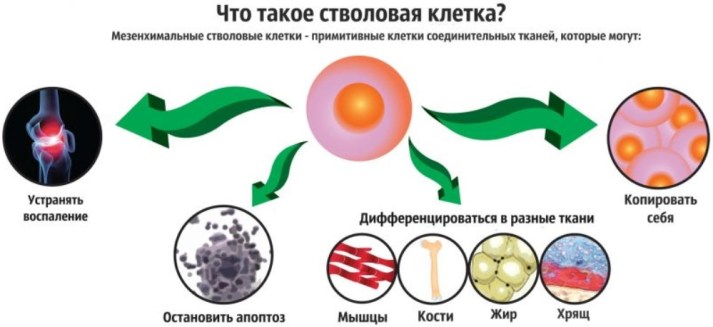
Стволовые клетки – это незрелые и не имеющие определенного вида клетки. В зависимости от необходимости и назначения эти клетки способны преобразовываться в клетки различных органов и тканей. Именно поэтому возможен этот способ восстановления хряща.
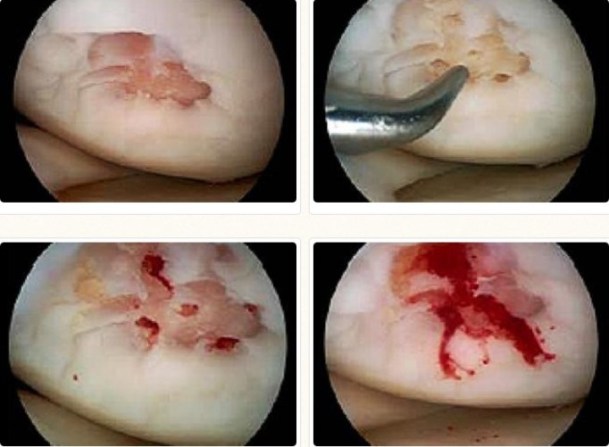
Выступающая кровь формирует кровяной сгусток или тромб. Это естественная реакция организма, чтобы предотвратить дальнейшие повреждения и приступить к восстановлению повреждённых тканей. Под тромбом стволовые клетки преобразуются и осуществляют регенерацию новой хрящевой ткани.
Казалось бы, что всё здорово и хорошо, но есть один существенный недостаток. Стволовые клетки формируют совсем другой вид хрящевой ткани, отличный от хряща сустава. Именно поэтому место повреждения напоминает заплатку или даже пробку. Эта заплатка состоит из волокнистого хряща, а сам хрящ сустава – это гиалиновый тип хряща. Это хрящи разной структуры, разных функциональных возможностей и особенностей. Это как рубец (шрам) после пореза. Вроде то же самое и свои функции выполняет, но что-то не то.
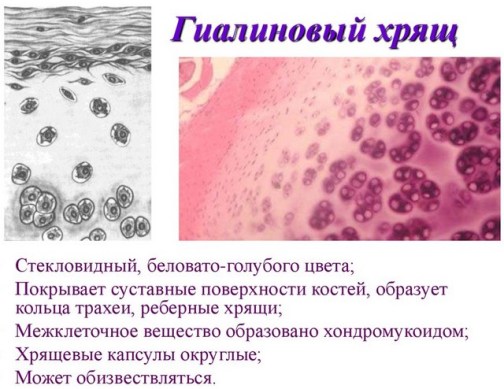
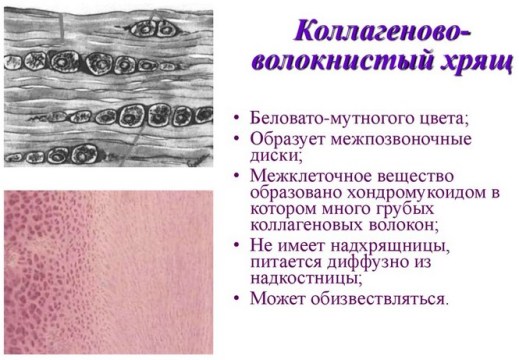
Как-то в комментариях мне задали интересный вопрос: «После повреждения хряща в этом месте (как и в результате микрофрактурирования) возникает волокнистый хрящ. Из волокнистого хряща состоят межпозвонковые диски и мениски и они крепче гиалинового хряща. Значит это лучше?»
А ответ таков. Действительно, гиалиновая ткань хряща менее прочная по сравнению с волокнистым хрящом, но здесь есть интересный момент. В прочности возникшей заплатки или рубца на гиалиновом хряще заключается её слабость.
Гиалиновый хрящ состоит в основном из воды и коллагеновых волокон, расположенных определённым способом, небольшого процента хрящевых клеток хондроцитов и других веществ (гиалуроновая кислота, гликозаминогликаны и т.п.)
Действие хряща основано на свойствах воды. не способна ни растягиваться, ни сжиматься. При нагрузках гиалиновый хрящ впитывает воду, равномерно её распределяет, тем самым амортизируя и равномерно распределяя нагрузку. Таким образом, гиалиновый хрящ способен выдержать огромные нагрузки.
А теперь представим, что часть поверхности занимает более жёсткая заплатка с несколько иными свойствами. Она мешает равномерному распределению жидкости, иным способом реагирует на сжатие и давление, по-иному амортизирует. При какой-то неадекватной ситуации, когда нагрузка будет на грани, то заплатка пострадает первой.
Но не всё так мрачно. Как бы там ни было – это лучше чем ничего. Кость защищена и дальнейших разрушений хрящевой ткани не происходит.
Операция при хондропластики и ее виды
 Операция при хондропластики
Операция при хондропластики
Из всех видов хирургических коррекций Хондропластика является единственной операцией, которая направлена на снижение нагрузки в участках мыщелков бедренной кости, т.е. воспроизводит естественную анатомию любых областей сустава.
В подготовку к операциивключается выполнение магнитно-резонансной томографии для определения состояния суставного хряща колена и его структур.
Дефекты могут появляться:
при получении травматических воздействий, от чрезмерных физических нагрузок, нарушения реакций обмена, ряда наследственных факторов.
Записаться на прием к стоматологу:
Существует несколько методов хирургического вмешательства
Существует несколько методов проведения данного вида хирургического вмешательства.
1. Микрообработка проводится в зоне дефекта, выравнивание стимулирует процесс регенерации.
2. Пересадка предшественников хондрогенных клеток соединительной ткани на место пораженных участков мозаично перекрывается собственными хрящевыми имплантами. Остеохондральные нарушения могут замещаться костно-хрящевыми участками размером от 4 до 15 мм. На сегодняшний день определение размера имеет спорный характер.
 Техника выполнения мозаичной пластики
Техника выполнения мозаичной пластики
3. Костно-хрящевые трансплантаты забираются из наружного выступа на бедренной кости, свободного от воздействия нагрузок. Возможно замещение места дефекта пересадкой искусственных имплантов, или взятых у донора.
Существует и ряд недостатков у данного метода вмешательства в сустав:
— при заборе трансплантата из зон мыщелков бедра, в месте забора образовывается дополнительный и не желательный дефект;
— прочность и упругость хряща снижается за счет волокнистости;
— дефект не во всех случаях заполняется полностью;
— длительный период восстановления, с полным ограничением нагрузок, особенно при цилиндрической аутотрансплантации (до 2,5 месяцев).
Мозаичная хондропластика
Положительной стороной хондропластики является малотравматичное вмешательство в полость сустава, позволяющее прямым способом повлиять на структуру хряща и запустить восстановление небольших дефектов хрящевой ткани.
Как любые операционные вмешательства, проведение хондропластики имеет ряд противопоказаний: острый период инфекционных заболеваний, различные патологии, утяжеляющие общее состояние пациента, наружные повреждения кожи в месте проведения операции.
Результат проведения операции будет зависеть от пластического материала.Определение размера хрящевого изъяна позволяет выполнять пластическое замещение костно-хрящевыми трансплантатами. Соблюдается точность выполнения операции, проводится практически безболезненно. Осложнений не отмечается. Устраняются болевые ощущения, отмечается хорошее приживление в поврежденных участках. Подготовленный план лечения в комплексе дает положительный результат восстановления поверхности хряща коленного сустава.
Причины появления остеофитов
Изменения возникают после травмирования кости или части сустава. Костные наросты могут возникать вследствие нарушений обмена веществ в организме. Причины появления остеофитов в тазобедренных поврежденных суставах:
- Воспалительные процессы в кости.
- Переломы.
- Дегенеративные изменения в костной ткани.
- Заболевания костей, которым сопутствуют опухоли.
- Постоянное пребывание в одной позиции. При смене позы участки тела постоянно перенапрягаются.
- Часто остеофиты могут быть вызваны эндокринными недугами.
Заболевание тазобедренного поврежденного сустава чаще вызвано остеоартрозом.
Изменения твердых тел начинают появляться в крайних частях и местах, где таз соединяется со связками, хрящами.
Сначала появляются небольшие выступы, но со временем они увеличиваются и начинают вызывать дискомфорт.
- Какие основные причины возникновения остеохондроза поясницы
Описание процедуры хондропластики коленного сустава
 Больше всего дефекты хрящевой ткани возникают именно в коленном суставе. В особенности, если причиной его повреждения стали артрит и микротрещины, перелом и деформирующий артроз, а также негативное влияние инфекции и внешней травме. Как отмечают врачи, данная процедура — это скорее способ отсрочить более сложную операцию по замене сустава или же отдельных его составляющих.
Больше всего дефекты хрящевой ткани возникают именно в коленном суставе. В особенности, если причиной его повреждения стали артрит и микротрещины, перелом и деформирующий артроз, а также негативное влияние инфекции и внешней травме. Как отмечают врачи, данная процедура — это скорее способ отсрочить более сложную операцию по замене сустава или же отдельных его составляющих.
Оперативное вмешательство на колене проводится при помощи специального астроскопа. При проведении операции на ранних этапах течения болезни она дает стойкий, а главное положительный, терапевтический эффект.
Перед процедурой пациент проходит полный медосмотр и МРТ хрящевой ткани и его структур, сдает ряд анализов, таких как общий анализ крови и мочи.
Процедура хирургического вмешательства начинается с микрообработки в зоне самого дефекта, провоцирующей тем самым процесс естественной регенерации и восстановление пораженных структурных тканей поврежденного сустава.
Далее идет трансплантация предшественников хондрогенных клеток соединительного типа ткани на деформированный участок. Мозаичный метод позволяет перекрыть собственные пораженные клетки и участки имплантатами хрящевой ткани.
При остеохондрозе любое нарушение может замещаться собственными здоровыми или донорскими хрящами размером от 4 до 15 мм.
Костно-хрящевой трансплантат забирают с наружной части бедренной кости, который свободен от максимальных физических нагрузок. Как вариант, возможно установление и искусственных имплантатов, либо полученных у донора.
Положительный терапевтический эффект после операции будет напрямую зависеть от применяемого пластического материала. При грамотном и точном проведении операция практически безболезненна. Также при правильном проведении операции осложнения незначительны и проявляют себя в виде болевого синдрома в первые 3-5 дней, отечности и ограничением подвижности.
После проведенной операции, в период реабилитации необходимо снизить нагрузку на сустав и пройти курс ЛФК, подобранный в индивидуальном порядке реаниматологом.
