Как лечить лигаментоз
Хроническое воспаление околосуставных тканей «запускает» дегенеративные изменения в связках, – процесс, который невозможно повернуть вспять.
Торможению дегенеративных процессов, сопровождающих лигаментоз крестообразных связок коленного сустава, способствует своевременное лечение воспалительных явлений в мягких тканях колена – краткосрочный прием нестероидных противовоспалительных препаратов в сочетании с полной физической пассивностью больного сустава. Вне периода обострения рекомендуется ношение ортопедических фиксаторов при выполнении тяжелой физической работы.
Общая лечебная программа должна быть направлена и на активизацию кровоснабжения коленного сустава и сохранение эластичности мягких тканей, что обеспечивает рационализация режима нагрузок и отдыха.
Быстрому стиханию острой боли способствуют упражнения на укрепление и растягивание четырехглавой мышцы бедра, включающие:
- потягивание мышц (стретч – упражнения, развивающие гибкость и эластичность мышц);
- махи ногой и разгибание колена с сопротивлением;
- подъем прямой ноги в положении лежа на боку и спине (поочередно);
- степ;
- зажимание мяча коленями.
С того момента, как назойливая боль перестала доставлять беспокойство, ежедневный комплекс упражнений дополняют приседаниями на наклонной поверхности, а для спортсменов – с отягощением.
Эффект излечения достигается не только путем «правильной» физической нагрузки, но и в результате тейпирования – наложения особой спортивной ленты на колено, что позволяет «разгрузить» связку.
Быстрой регенерации связочных тканей и нормализации кровотока способствует физиотерапия. Интенсивное воздействие лазера, миостимуляция и бальнеологические процедуры значительно ускоряют восстановительные процессы связочного аппарата коленного сустава.
Верными спутниками скорейшего выздоровления остаются ЛФК и массаж, выполняемые под пристальным вниманием специалиста. . https://www.youtube.com/embed/PnnzYK79yWs
Не стоит забывать и о рецептах из «зеленой аптеки». Прием настоя из корней девясила ускоряет регенеративные процессы и «подгоняет» кровоток, способствуя заживлению травмированных тканей. Подобное действие оказывают и теплые компрессы из имбирного чая.
Следование этим рекомендациям – не такая уж высокая плата за сохранение здоровья и возможность «отсрочить» тяжелые изменения, требующие оперативного вмешательства. Желаем вам здоровья.
Методы лечения
После проведения необходимых диагностических мероприятий врач ставит окончательный диагноз и назначает пациенту лечение.
Первостепенно терапия направлена на ликвидацию источника заболевания. Например, если воспаление спровоцировал артрит или подагра, врач назначает препараты, лечащие эти болезни.
Для терапии лигаментита стопы применяют следующие виды лечения:
- медикаментозная терапия;
- хирургическое вмешательство;
- физиотерапия;
- народная медицина.
Медикаменты
Идеальное время для терапии с помощью медикаментов – ранний период развития заболевания. После обращения пациента врач разрабатывает программу лечения, где учитывается возраст и пол больного, а также непереносимость лекарственных компонентов и характер патологии.
Для терапии лигаментита стопы применяют следующие виды препаратов:
- нестероидные противовоспалительные препараты (ибупрофен, толметин, пироксикам);
- глюкокортикоидные средства (гидрокортизон, преднизолон, локоид);
- препараты для наружного применения (диклоген, ортофен);
- инъекции гиалуронидазоактивных лекарственных средств (лидаза).
Важно помнить, что выстроить эффективную схему терапии может только врач. Самолечение чревато необратимыми последствиями для организма в целом
Хирургия
При неэффективности консервативного или физиотерапевтического метода терапии пациенту назначается хирургическое вмешательство. Для проведения операции больного госпитализируют в стационар, где он находится под присмотром несколько дней.
Суть оперативного вмешательства заключается в рассечении деформированных сухожилий и кольцевидной связки. Операция считается безопасной и характеризуется быстрым восстановительным периодом.
После вмешательства больному каждый день делают перевязки, дают антибиотики и обезболивающие средства. Швы снимаются не раньше, чем спустя две недели после воздействия.
Физиотерапия
В курсе с приемом медикаментов пациенту нередко назначается физиотерапия. Она купирует воспалительный процесс в пораженной стопе, уменьшает боль и отек.
Применяются следующие виды процедур:
- ультрафиолетовое облучение;
- электрофорез;
- ультравысокочастотная терапия;
- лазеротерапия;
- фонофорез;
- аппликации озокерита;
- компрессы ронидазы.
Народные средства
В качестве сопутствующей терапии лигаментита стопы врач может назначить лечение в домашних условиях народными средствами. Народная медицина также имеет свои противопоказания, которые следует учитывать при лечении.
Народные средства:
- Чтобы снять воспаление и избавиться от болевого синдрома, рекомендуется использовать компресс из корней Девясила. Для приготовления средства потребуется: 6 чайных ложек измельченных корней и 1 л кипятка. Далее корни заливаем кипятком и варим на слабом огне 5-10 минут. Даем средству остыть. Перед применением отвар процедить, намочить в нем марлевую салфетку и приложить к стопе на ночь. Сверху укутываем компресс теплым шарфом или платком.
- Успокаивающие ванночки для стоп с морской солью. Компоненты: 1 столовая ложка морской соли и 1 л кипятка. Все составляющие смешиваем и добавляем в уже набранную ванну. Для усиления эффекта в воду можно добавить пару капель эфирного масла хвои.
- Мазь с антисептическим действием. Ингредиенты: 50 г порошка сухой полыни и 100 г любого животного жира. Жир необходимо вытопить на водяной бане, куда следом добавляем полынь. Готовое средство перекладываем в стеклянную емкость и храним в темном, прохладном месте. Мазь наносить на поврежденную область и сверху укутывать пищевой пленкой или шарфом.
Принцип лечения
Тактика терапии будет в первую очередь зависеть от стадии болезни, присутствия провоцирующих факторов и возраста больного. Пациентам с первой стадией недуга лигаментит рекомендовано снизить общую нагрузку на пораженную кисть и при необходимости ее обездвижить.
Назначаются средства для снятия воспалительного процесса и электрофорез на основе лидазы. Болезнь на этой стадии лечится быстро.
Вторая стадия консервативного лечения будет не такой эффективной, но от ее проведения нельзя отказываться, ведь существует высокая вероятность положительного результата без применения оперативного вмешательства. Показана интенсивная рассасывающая и противовоспалительная терапия с применением ферментных препаратов. Производится также:
- иммобилизация пальца;
- корригирующий массаж;
- электрофорез;
- лечебная физкультура.
Для устранения боли можно использовать местное орошение хлорэтилом, массаж, теплый местный душ. Если воспалительный процесс выраженный, то врач выполнит блокаду при помощи новокаина и глюкокортикостероидов.
Пациенту необходимо настраиваться на продолжительное лечение. Оно может занять несколько месяцев. При успешном его исходе для профилактики последующих рецидивов необходимо будет максимально устранить все травмирующие факторы и сменить место работы.
Если терапия не принесла ожидаемого результата, то больные со второй степенью заболевания должны быть прооперированы.
Стенозирующий лигаментит на третьей стадии у трудоспособных больных всегда предусматривает хирургическое вмешательство. Пациенты преклонного возраста и страдающие особо тяжелыми соматическими расстройствами должны проходить дополнительную диагностику, а методика их лечения разрабатывается в индивидуальном порядке.
Когда боль не отступает, а контрактура не позволяет самостоятельно себя обслуживать, операция должна быть проведена независимо от возраста и анамнеза.
Операцию обычно проводят в плановом порядке. Над поврежденной областью руки производят разрез длиной около 3 см. Далее, отодвигают мягкие ткани и обнажают сухожильное влагалище с утолщенной кольцевидной связкой.
После этого хирург разгибает и сгибает палец для точного определения локализации стеноза. Под пораженной связкой по возможности проводят зонд, рассекают ткани. Затем вновь разгибают и сгибают палец, оценивая при этом работоспособность сухожильного канала. Если движения производятся легко, то влагалище не трогают, а при наличии препятствия его следует вскрыть.
На последнем этапе операции врач:
- промывает рану;
- ушивает ее и дренирует;
- накладывает стерильную повязку.
В послеоперационный период показано проведение физиотерапевтических процедур, употребление анальгетиков и антибиотиков. Швы, как правило, снимают спустя 10 дней.
Лигаментит можнолечить путем рассекания связки через небольшой прокол. Однако статистика показывает, что этот метод дает много осложнений, нежели традиционное хирургическое вмешательство
Всегда важно учитывать, что любое устранение стеноза не может исключать последующие рецидивы и развитие заболевания на других пальцах рук пациента.
Выработка новых двигательных стереотипов может стать главным и единственным действенным способом снять напряжение с рук и уменьшить возможность развития рецидива недуга лигаментит.
Медики отмечают, что даже после смены профессиональной деятельности больные редко могут изменить свои трудовые привычки. Они не могут расслаблять руки даже во время отдыха.
В дополнение к этому, напряжению способствует естественная защитная реакция организма на постоянные или периодические боли. Примечательно, что эта реакция может сохраняться даже после успешного устранения болевого синдрома.
Лечение народными средствами
При лечении заболевании помогают:
- протирания эвкалиптовой или водочной настойкой;
- медовый массаж, выполняемый резкими движениями;
- холодная повязка с чесноком и соком лимона;
- компресс с горчичниками и медом, из бензина.
Такое лечение народными рецептами направлено на разогрев пораженной области или чередование горячего и холодного компресса. Нетрадиционная медицина способна лишь устранить симптомы, уменьшить боль и снять отек. Полноценно вылечить недуг и устранить причину только лишь народными средствами не удастся, а время, которое можно было бы потратить на обследование, будет утеряно.
Особенности
Лигаментит стопы и голеностопа правой или левой считается патологическим состоянием, при котором конечность постепенно утрачивает свои функциональные способности. В процессе течения воспалительного процесса происходит постепенное замещение тканей сухожилия. То есть соединительные ткани становятся хрящевыми. Это существенно влияет на их свойства, из-за чего конечность, затронутая патологией, теряет свои способности к нормальной амплитуде движений.
Наибольшее значение в развитии данного состояния играют травматические поражения. Причем проявляется состояние чаще у мужчин. Если говорить о возрастных категориях, то проявление лигаментита в такой зоне чаще наблюдается у пациентов старше 40 лет. Заболевание получило код по МКБ-10 М65.3.
Профилактика
Профилактические мероприятия направлены на установление баланса разумных нагрузок, отдыха и здорового образа жизни. Заключаются они в следующем:
- отказ от курения, чрезмерного употребления алкоголя;
- правильное питание;
- регулярные прогулки;
- спорт – под контролем профессионала, с гармоничным возрастанием нагрузки.
Стоит прислушиваться к своему организму, чтобы в случае чего сразу обнаружить признаки заболевания.
В человеческом скелете присутствуют две разновидности соединительной ткани – связки и сухожилия. А эти ткани, в свою очередь, состоят из эластиновых и коллагеновых волокон. Они обеспечивают прочность и эластичность соединительным элементам т.е. связкам. Такое заболевание, как лигаментоз коленного сустава, характеризуется дистрофическими поражениями этих самых связок.
В связи со скудным кровообращением в сухожилиях и связках, восстановление их функций после нагрузок и травм различной степени тяжести, занимает длительный период времени. Последствием может стать постепенная замена связки на хрящевую ткань, которая утолщается и имеет склонность к окостенению. Наиболее часто поражения присутствуют в крестообразных связках, но встречаются и такие ситуации, при которых болезнь прогрессирует в коллатеральных связках – малоберцовой и большеберцовой.
Систематические воспалительные процессы в околосуставных связках и сухожилиях – это есть не что иное, как лигаментит коленного сустава, который предшествует возникновению лигаментоза. Другими словами, между этими двумя понятиями прослеживается причинно-следственная связь, где причина – регулярные воспаления, а следствие – лигаментоз.
Причины появления
Содержание:
- Причины появления
- Симптомы
- Методы диагностики
-
Методы лечения
- Медикаменты
- Хирургия
- Физиотерапия
- Заболевания – Лигаментит стопы — диагностика и лечение
- Воспаление связок стопы и голеностопного сустава
- Классификация
- Степени тяжести и симптоматика
- Лечебная физкультура
- Лечение народными средствами
- Операции при стенозе
- Характерные признаки
- Открытый способ
- Воспаление связок: особенности болезни
- Какие существуют формы патологии?
- Какое необходимо лечение?
- Общие сведения
- Типы и локализации стенозирующего лигаментита (код по мкб 10 – м24)
- Лигаментит позвоночника ( Межостистый лигаментит)
- Лигаментит дельтовидной связки
- Массаж
- Гимнастика для пальцев
- Ванночки и компрессы
- ОПИСАНИЕ
- История изучения стенозирующего лигаментита
- Что собою представляет данное заболевание
- Кто более всего подвержен стенозирующему лигаментиту
- Протекание заболевания у детей
- Стадии развития заболевания
- Диагностирование
- Этиология
- Виды проблемы
- Стилоидит
- Синдром карпального канала
- Лечение стенозирующего лигаментита препаратами нетрадиционной медицины
- Применение сухого тепла и компрессов
- Лечение стенозирующего лигаментита целебными грязями
- Применение целебными настойками
Вышеуказанное заболевание разделяют на два вида: инфекционный и неинфекционный тип. Для первой формы причиной выступает проникновение в ткань стопы вредных микроорганизмов. Во втором случае болезнь развивается ввиду иных провоцирующих факторов.
Самые распространенные причины лигаментита:
- повреждения стопы травматического характера;
- ношение тесной обуви, что влечет ежедневную травматизацию стопы;
- чрезмерная нагрузка на ноги;
- воспаление других суставов и мягких тканей.
Принято считать, что наиболее подвержены лигаментиту люди, которые весь день проводят на ногах. В эту группу входят строители, каменщики, шахтеры, спортсмены и т.д. Кроме того, отдельную роль в образовании лигаментита играют аномалии развития связочного аппарата, которые имеет ребенок с рождения.
Сюда относятся:
- сосудистые патологии;
- подагра;
- сахарный диабет;
- ревматоидный артрит;
- заболевания щитовидной железы.
Травмы стопы
- Ушибы – наиболее распространенные травмы, возникают от тупых ударов и характеризуются появлением боли в стопе, припухлости, гематом (синяков) на коже. Часто при ушибе необходимо выполнить рентгенографию для того, чтобы исключить вывих или перелом. В первые три дня после травмы рекомендуется покой, прикладывание льда и холодные компрессы. В дальнейшем, напротив, назначаются согревающие процедуры, спиртовые компрессы и йодные сетки.
- Растяжения связок. Часто случаются во время занятий спортом, подвижных игр, во время тяжелой физической работы. Сразу после травмы возникает сильная боль, отек, кровоизлияние под кожей. Так как в большинстве случаев поражаются связки голеностопного сустава, то отмечается сильная боль в верхней части стопы. Движения становятся ограничены. При растяжении связок накладывается повязка, показан покой и применение противовоспалительных препаратов в течение нескольких дней. Растяжение связок также приходится отличать от перелома, для чего применяется рентгенографическое исследование.
- Разрыв связок. Для того, чтобы это произошло, на стопу должно быть оказано очень сильное травмирующее воздействие, намного превышающее прочность связочного аппарата. В момент травмы ощущается очень сильная резкая острая боль в стопе, которая сохраняется в последующем. Быстро возникает выраженный отек, появляются кровоизлияния под кожей. Стопа болит даже в покое, наступить на нее практически невозможно. Лечение осуществляется теми же методами, что и растяжение связок, но в течение более длительного времени.
- Вывихи. Чаще всего происходит вывих в голеностопном суставе. Стопа может отклоняться вперед, назад, вбок. Также распространены вывихи таранной кости, которая входит в состав предплюсны. Часто боль в пальцах стопы также может быть обусловлена их вывихом. Так как кости предплюсны связаны между собой достаточно надежно, то здесь чаще всего встречаются подвывихи, когда кости не полностью смещаются относительно друг друга, а также вывихи, сочетающиеся с переломами. При этом возникает очень сильная боль в стопе, выраженный отек, подкожные кровоизлияния, движения в стопе практически невозможны. Диагноз вывиха устанавливается после проведения рентгенографии. Лечение – вправление под местной анестезией или общим наркозом, наложение гипсовой лонгеты.
- . При этом сильная боль в области стопы сочетается с классическими признаками: нарушением движений, деформацией, сильным отеком, кровоизлияниями. Иногда мелкий перелом или трещина могут напоминать ушиб или растяжение связок, и диагноз получается установить только после получения рентгеновского снимка. Если отломки смещены относительно друг друга, то выполняется устранение смещения (репозиция) под местной анестезией или общим наркозом. Если смещение отсутствует, то на стопу просто накладывается гипсовый лонгет.
Традиционные методы лечения
В первую очередь, больному коленному суставу следует обеспечить покой. Недопустимы занятия спортом и тяжелыми физическими нагрузками. В случае интенсивно выраженных болевых ощущений, пациенту назначают нестероидные препараты. В связи с тем, что указанные лекарственные средства не способны оказывать влияние на процессы окостенения и образование костяных наростов, назначается краткий курс их приема. Такое лечение направлено исключительно на устранение воспалительного процесса и снятие болевого синдрома.
Физиотерапия предполагает проведение таких процедур, как грязевые и озокеритовые аппликации, лазер, обладающий высокой интенсивностью, миостимуляцию. Благодаря данным процедурам можно добиться значительного сокращения срока восстановления функций коленного сустава. Ускорить процесс образования рубцовой ткани, регенерации связок и сухожилий, а также нормализовать кровоток в них.
После купирования болевого синдрома больному назначается курс процедур лечебной физкультуры. В результате этого кровоснабжение в коленном суставе нормализуется, сохраняется его эластичность, улучшается приток питательных веществ, и как следствие, наступает скорейшее выздоровление. Отличный эффект дают занятия на специальных тренажерах.
Неплохие результаты при лечении лигаментоза достигаются с помощью такой дополнительной процедуры, как массаж. Как правило, он назначается в сочетании с лечебной физкультурой и только на усмотрение врача. В случае нахождения болезни в тяжелой стадии, когда достичь нужного эффекта от лечения вышеуказанными процедурами не представляется возможным, требуется оперативное вмешательство.
Методы диагностирования
[sam id=”4″ codes=”true”]
Поставить диагноз «лигаментоз» может только компетентный специалист в данной области, который проводит первичный осмотр пациента. На основании клинической картины назначается определенный перечень анализов, а также рентгенологическое и ультразвуковое исследования. При необходимости может быть проведена магнитно-резонансная томография (МРТ).
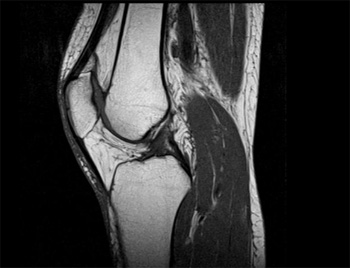
Лигаментоз коленного сустава, снимок МРТ
Исходя из данных, полученных путем проведения вышеуказанных исследований, становится известно о характере произошедших изменений в структуре соединительных тканей – крестообразных связок и сухожилий коленного сустава. Кроме того, отчетливо просматриваются зоны локализации окостенелых частей и отложений солей кальция.
Вам вряд ли это понравится, но процесс окостенения связок является необратимым. И если уж вас настигла эта болезнь, то имейте ввиду, что основной целю лечения лигаментоза является борьба с болевыми ощущениями, остановка и предотвращение дальнейшего развития болезни. Именно поэтому с лечением тянуть не следует!
Натоптыши в передней части стопы
Довольно часто людям приходится сталкиваться с образованием натоптышей в передней части стопы, которые могут стать причиной появления жжения или боли при ходьбе. Натоптыши представляют собой огрубение и утолщение рогового слоя кожи стоп вследствие длительной нагрузки на нее.
Чаще всего натоптыши образуются у оснований пальцев и на подушечках ног. Их образование — это по сути защитная реакция организма на давление или натирание, повреждающее кожу. В месте повреждения нарушается кровообращение, вследствие чего клетки кожи начинают вырабатывать большое количество кератина, что приводит к ороговению кожи. Основными причинами, провоцирующими ороговение кожи являются излишние или длительные нагрузки на ноги и ношение неудобной, тесной или большой по размеру обуви. Также причиной может быть плоскостопие, бурсит, лишний вес, сахарный диабет или грибковая инфекция.
Борьба с натоптышами сводится к установлению и устранению причины их появления. Если причиной является деформация стоп, нагрузки на ноги, давление или натирание обувью, лучшим выходом будет ношение ортопедической обуви или стелек. Они помогут исправить деформацию стоп, правильно распределт нагрузку на ноги, избавят кожу от давления или натирания и облегчат болевые ощущения при ходьбе.
После ликвидации причины появления натоптышей, остается лишь избавиться от ее местных проявлений. Если проблема не запущена, для этого достаточно будет размягчить кожу и удалить ее ороговевший слой пемзой. Размягчить кожу поможет ваннчка для ног и компресс с кремом на основе салициловой кислоты на 6-8 часов. Уменьшить жжение в пораженном месте можно при помощи кремов, которые содержат ментол.
В запущенных случаях (наличие глубоких или корневых мозолей) борьба с проблемой домашними способами неэффективна, а при сахарном диабете — еще и опасна. Поэтому, чтобы не создавать себе дополнительных проблем, нужно обратиться за помощью к специалисту.
Симптоматика
Стенозирующий лигаментит проявляется достаточно специфично. Больные описывают доктору основное проявление этого заболевания – щелчки и соскакивания пальца при его разгибании.
Если недуг запущен, то диагностировать недуг становится намного сложнее, ведь «защелкивание» полностью исчезает, а пораженный палец невозможно согнуть или разогнуть. И при остром, и при хроническом процессе болевой синдром присутствует как в состоянии покоя, так и во время выполнения мелких движений.
При прощупывании основания пораженного пальца врач определит уплотнение, а пациент при этом ощутит резкую боль.
Заболевание лигаментит имеет несколько ярко выраженных фаз. Сначала болеть может при легком надавливании на ладонь у основания пальца. Периодически возможно возникновение затруднения при попытке полностью согнуть или же разогнуть палец, особенно после ночного сна.
На второй стадии к картине недуга подключаются постоянные щелчки, не дающие покоя. С трудом можно устранить препятствия движениям, а для преодоления нарастающего сопротивления пациент вынужден разгибать или сгибать палец при помощи второй руки.
Боли после щелчков сохраняются, уплотнение у основания больного пальца становится все ощутимее.
На третьем этапе еще больше нарастает ограничение движения, стойкая контрактура развивается дальше. Человек способен изменять положение пораженного пальца только здоровой рукой. При «защелкивании» болит очень долго и мучительно. Дискомфорт распространяется уже и на другие части конечности:
- ладонь;
- предплечье;
- плечо.
Если больной обратиться за медицинской помощью на первой или второй стадии, то диагноз ему будет поставлен без дополнительной диагностики. На третьей же стадии обязательно будут учтены:
- анамнез;
- наличие и характер нагрузок;
- пол;
- возраст пациента.
Важно в такой ситуации провести дифференциальную диагностику с контрактурой Дюпюитрена. Для исключения иных патологий мелких суставов врач может назначить рентген кисти руки
Лигаментиты колена
Коленный сустав формируют бедренная, большеберцовая кость и надколенник. Кости соединяет между собой и фиксирует связочный аппарат, который включает в себя такие элементы:
- коллатеральные (боковые) связки — большеберцовая и малоберцовая;
- задние связки — подколенная, дугообразная, медиальная, латеральная и собственная связка надколенника;
- внутрисуставные — крестообразные, а также поперечная связка колена, соединяющая мениски.
Любой из элементов коленного сустава может быть поражен лигаментитом. Заболевание часто сопровождается подкожными кровоизлияниями с образованием гематом. Посттравматический лигаментит нередко развивается в результате скопления крови в области связочного аппарата. Воспаление коленных соединяющих элементов часто носит хронический характер. Случаи острой формы регистрируют значительно реже и обычно они связаны с определенными инфекционными заболеваниями.
Воспаление боковых связок коленного сустава часто регистрируется у молодых людей, ведущих активный образ жизни, профессиональных спортсменов. Самый распространенный — лигаментит внутренней боковой связки коленного сустава. Травмы становятся причиной частичного разрыва соединительных волокон, из которых состоят связки. Случается и полный разрыв. Повреждение одной из боковых связок коленного сустава часто сопровождается воспалением второй, так как нагрузка на нее возрастает.
Диагноз ставится на основании результатов узи. Если в норме эти элементы связочного аппарата имеют однородную и гладкую структуру, тонкие и ровные, то в случае повреждения они утолщаются, отекают, можно наблюдать участки надрывов. При сильных повреждениях волокна в проекции воспаленной боковой связки теряют четкие контуры, эхогенность их снижена, структура неоднородная, четко видна только одна точка крепления к кости, удаленная от участка надрыва.
При хроническом лигаментите толщина соединительных волокон может оставаться нормальной, они уплотняются, вокруг может собираться экссудат. Чаще всего повреждение локализуется у мыщелка головки бедренной кости. По истечении 2 недель волокна боковых связок коленного сустава просматриваются лучше.
Нередко регистрируют случаи лигаментита крестообразных и коллатеральных связок колена — малоберцовой и большеберцовой. Чаще страдает медиальная малоберцовая связка, расположенная на внутренней поверхности коленного сустава, где и локализуется боль. В результате воспаления крестообразных и коллатеральных связок в области повреждения наблюдаются такие симптомы, как отечность и нарушение стабильности коленного сустава.
Лигаментит собственной связки надколенника, который часто ошибочно называют тендинитом, — частая проблема спортсменов, чей вид спорта предполагает большую нагрузку на коленную чашечку. Это велогонки, командные виды спорта с мячом, теннис и другие. Прыжки, бег с ускорением и другие виды эксцентрической нагрузки часто становятся причиной микротравм и перегрузки сустава.
С возрастом риск развития воспаления собственной связки надколенника, в том числе и хронического, увеличивается, так как в результате продолжительных тренировок появляется синдром перегруженности, увеличивается количество растяжений и других повреждений, развиваются дистрофические процессы в хрящевой ткани сустава, ухудшается микроциркуляция крови.
Повреждение собственной связки надколенника сопровождают следующие симптомы:
- Боль, локализованная в области вершины коленной чашечки или бугристой поверхности большеберцовой кости, которая возникает как в покое, так и во время физической активности, а также при пальпации этой области.
- Скованность движения, напряжение или расслабление мышц-разгибателей.
- На узи можно увидеть изменения, подобные тем, что наблюдаются при поражении боковых связок коленного сустава.
Лечение воспаления коленных связок начинается с обеспечения полного покоя для больной ноги. Особенно это касается острой формы заболевания.
Как лечить лигаментоз
Хроническое воспаление околосуставных тканей «запускает» дегенеративные изменения в связках, — процесс, который невозможно повернуть вспять.
Торможению дегенеративных процессов, сопровождающих лигаментоз крестообразных связок коленного сустава, способствует своевременное лечение воспалительных явлений в мягких тканях колена – краткосрочный прием нестероидных противовоспалительных препаратов в сочетании с полной физической пассивностью больного сустава. Вне периода обострения рекомендуется ношение ортопедических фиксаторов при выполнении тяжелой физической работы.
Общая лечебная программа должна быть направлена и на активизацию кровоснабжения коленного сустава и сохранение эластичности мягких тканей, что обеспечивает рационализация режима нагрузок и отдыха.
Быстрому стиханию острой боли способствуют упражнения на укрепление и растягивание четырехглавой мышцы бедра, включающие:
- потягивание мышц (стретч – упражнения, развивающие гибкость и эластичность мышц);
- махи ногой и разгибание колена с сопротивлением;
- подъем прямой ноги в положении лежа на боку и спине (поочередно);
- степ;
- зажимание мяча коленями.
С того момента, как назойливая боль перестала доставлять беспокойство, ежедневный комплекс упражнений дополняют приседаниями на наклонной поверхности, а для спортсменов – с отягощением.
Эффект излечения достигается не только путем «правильной» физической нагрузки, но и в результате тейпирования – наложения особой спортивной ленты на колено, что позволяет «разгрузить» связку.
Быстрой регенерации связочных тканей и нормализации кровотока способствует физиотерапия. Интенсивное воздействие лазера, миостимуляция и бальнеологические процедуры значительно ускоряют восстановительные процессы связочного аппарата коленного сустава.
Верными спутниками скорейшего выздоровления остаются ЛФК и массаж, выполняемые под пристальным вниманием специалиста. . Не стоит забывать и о рецептах из «зеленой аптеки»
Прием настоя из корней девясила ускоряет регенеративные процессы и «подгоняет» кровоток, способствуя заживлению травмированных тканей. Подобное действие оказывают и теплые компрессы из имбирного чая.
Не стоит забывать и о рецептах из «зеленой аптеки». Прием настоя из корней девясила ускоряет регенеративные процессы и «подгоняет» кровоток, способствуя заживлению травмированных тканей. Подобное действие оказывают и теплые компрессы из имбирного чая.
Следование этим рекомендациям – не такая уж высокая плата за сохранение здоровья и возможность «отсрочить» тяжелые изменения, требующие оперативного вмешательства. Желаем вам здоровья.
Лигаментит — воспаление связок — плотных образований из соединительной ткани, скрепляющих между собой кости скелета. В зависимости от локализации различают лигаментит:
- коленного сустава;
- голеностопного сустава;
- межостистый;
- стенозирующий лигаментит.
Заболевание сопровождается болезненными ощущениями, которые заметно снижают качество жизни и работоспособность.
Основная причина лигаментита — травмы различной степени тяжести. Травмирование может быть связано с чрезмерной физической нагрузкой на сустав, малой подвижностью или усиленными спортивными тренировками, излишней массой тела.
Кроме того, болезнь может являться осложнением инфекций, поражающих суставы, таких как бруцеллез, лептоспироз и другие. Причиной повторяющихся воспалений могут быть генетически обусловленные анатомические особенности строения связочного аппарата или возрастные изменения в нем.
Лигаментит может трансформироваться в лигаментоз — дистрофический процесс в точке крепления связок к кости, который сопровождается замещением волокон соединительной ткани хрящевыми с их последующим окостенением.
Основные методы диагностики лигаментита — узи и МРТ. Для дифференциальной диагностики применяют рентгенографию.
В зависимости от того, какие суставы повреждены, различают разновидности заболевания. Чаще всего страдают колени, стопы, позвоночник, кисти рук.
Ванночки и компрессы
5 ч. л. семян обыкновенного подорожника 30 минут отстаивать в 2 стаканах кипятка. После процеживания подогреть, капнуть пару капель масла из календулы и применять отвар для ванночек.
Горсть сухих листьев бузины залить литром кипящей воды и немного остудить. Всыпать ложки 3 соды. Смочить ткань в настое и наложить на больную кисть. Закрепить бумагой для компрессов и обмотать шарфом. Держать компресс не менее 5 часов, а лучше делать перед сном и оставлять на ночь. Можно настой применять и для ванночек.
Свежие сосновые веточки (1 часть) залить 3 частями воды. Варить минут 20 на маленьком огне. Применять в виде ванночек или компрессов.
По 4 капли пихтового и лавандового масла смешать и нанести на поврежденный палец. Растирать массажными движениями дважды в день.
100 г цветков лаванды залить стаканом масла растительного и полтора часа греть на водяной бане. После остывания использовать для растирок больной кисти.
4 ст. л. пастушьей сумки настаивать в стакане водки неделю в затемненной емкости и вдали от света. Использовать настойку в виде компрессов.
Измельченные корни девясила (5 ч. л.) варить полчаса в литре воды. Пропитать отваром ткань и наложить на кисть в виде компресса.
Три ложки сены варить 30 минут в литре воды. Немного остудить и парить в отваре больную руку до остывания.
Глину развести водой до состояния сметаны и вмешать 2 ст. л. уксуса яблочного. Намазать смесь на пораженное место, сверху прикрыть компрессной бумагой или целлофаном. Закрепить и не снимать пару часов.
