Поэтапное проведение операции и главные ее цели
Слой внутри сустава медики именуют синовиальной оболочкой. Она покрывает всю полость и суставные связки. В ней концентрируются сосуды и нервы, с помощью которых происходят обменные процессы и осуществляется питание хряща. Они обеспечивают амортизацию, препятствуют воспалениям в полости суставов. Синовиальная мембрана сильно отличается от остальных типов мембран. Она имеет неодинаковую толщину на всей ее протяженности и довольно чувствительна к нагреванию, травмам, инфекциям. Жидкости в суставе всего 4-5 мл. Она имеет соломенный цвет, вязкая, стерильная, находится под давлением. В ней есть лейкоциты и фагоциты. Из сустава жидкость не уходит, а имеет свойство накапливаться.Для соблюдения норм гигиены, перед началом операции место инъекции протирают спиртом, а после – йодом. Его нужно удалить, снова протерев место спиртом, чтобы йод не попал внутрь через иглу и не вызвал раздражение оболочки сустава или ее ожог. Инструменты должны быть простерилизованы. После этого сустав обезболивают: тонкой иголкой (5-7 см) со шприцем прокалывают кожу и вводят анестезию. Пункцию выполняют иглой, составляющей в диаметре 2 мм. Таким способом легко можно откачать кровь или гной. Во время прокола кожу немного сдвигают, чтобы обезопасить сустав от инфекции. Этот прием исключает вытекание жидкости. Если нужно ввести в сустав лекарство, достаточно простой тонкой длинной иглы. Она способствует снижению риска дополнительной травмы. Врач должен постараться не делать лишних движений. Опытный хирург всегда следит, чтобы игла не вошла в сустав более, чем на 1,5 см. Многие ортопеды используют специальный прием, чтобы не допустить инфицирования. Техника заключается не только в смещении кожи во время прокола, но и ее оттягивании. Так снижается риск возникновения различных патологий. После операции на сустав накладывают повязку, затягивая ее потуже. Чтобы не возникло осложнений, необходимо периодически консультироваться с лечащим ортопедом, чтобы он мог контролировать процесс заживления. В некоторых случаях целесообразно после операции оставаться в стационаре.
Когда от процедуры следует отказаться
Есть ситуации, когда от пункции следует отказаться:
-
Повышенная свертываемость крови.
-
На коже находятся раны или гнойники.
-
Пациент болен псориазом.
-
Рак кожи.
Во всех остальных случаях процедуру моно проводить. Главное – выбрать опытного специалиста, чтобы манипуляция была сделана правильно.
На форумах часто можно встретить вопрос: «Болит коленный сустав, пункция обязательна или можно обойтись без нее?». Врачи убеждены, что без данной процедуры вылечить синовит достаточно трудно. Необходимо для начала удалить лишнюю жидкость, а затем назначить прием антибиотиков и применение мазей.

Автор статьи: Василий Шевченко
Позвольте представиться. Меня зовут Василий. Я уже более 8 лет работаю массажистом и костоправом. Я считаю, что являюсь профессионалом в своей области и хочу помочь всем посетителям сайта решать свои задачи. Все данные для сайта собраны и тщательно переработаны с целью донести в доступном виде всю требуемую информацию. Перед применением описанного на сайте всегда необходима ОБЯЗАТЕЛЬНАЯ консультация с вашим специалистом.
Оценка 4.4 проголосовавших: 227
Этапы выполнения пункции сустава
Техника проведения процедуры тождественна на каждом из суставов. Поговорим о проведении этой процедуры на коленных суставах.
Засчет простого анатомического строения пункция колена является более простой. Техника выполнения пунктирования коленного сустава состоит из нескольких этапов:
-
Ногу сгибают в колене под углом 10−17 градусов. Для опоры ноги и расслабления четырехглавой мышцы бедра под коленку обычно подкладывают низкий валик (довольно твердый, однако при этом не жесткий; как правило, его роль выполняет туго свернутое полотенце).
- Перед стартом процедуры кожу над суставом тщательным образом обрабатывают качественным антисептиком. Для этого используют 3% раствор йода, спиртовой раствор, 0,5% хлоргексидина или 1% раствор дегмина. После этого кожные покровы следует протереть спиртом, поскольку попадание йода на кончике иглы во внутрисуставное пространство способно обусловить ожог синовиальной оболочки. В нынешние годы для дезинфекции поля для операций применяют уже готовые антисептические растворы, не вызывающие аллергических реакций и раздражения (Алсофет Рэд, Велтосепт, Кутасепт).
- Артропункцию выполняют при помощи шприца на 15−20 мл (для удаления жидкости) или на 5−10 мл (при вводе лекарства) с длиной иглы примерно 4−6 см и толщиной 0,5−2 мм.
- Кожу в месте прокола оттягивают — благодаря этому пункционный ход искривляется. Такой простой метод затрудняет проникновение инфекции и истечение патологического содержимого суставной полости назад через прокол.
- Центральные точки пункции коленного сустава — доступа к пространству внутри суставов: выше на 1 см верха надколенника, напрямую под нижним концом надколенника с внутренней или наружной стороны, на 0,35−0,5 см ниже центра надколенника.
- Проникновение иглы в углубление сустава будет сопровождаться чувством «провала» как у пациента, так и у вводящего в тело иглу. Курс движения иглы обязан соответствовать расположению плоскости щели сустава.
-
Место прокола прикрывают стерильной повязкой. К тому же в обязательном порядке требуется зафиксировать конечность легкой гипсовой повязкой, которую при отсутствии осложнений через 3−4 дня заменяют наколенником. На место сустава первые полсуток рекомендуется прикладывать холодные повязки с периодичностью каждые 3−4 часа на 15−20 минут, не больше — во избежание возникновения болезненных ощущений. Необходимо не забывать, что каждый прокол суставной стенки, несмотря на то, что это лечебная процедура, — травма для сустава. При нарушении техники выполнения артроцентеза или недостающей обработке наружных покровов возникает риск заражения сустава.
Показания к проведению
Для того чтобы выполнить прокол должны быть показания, связанные с диагностикой или проведением лечения. Врач может применить метод с диагностическими целями, когда остальные методики установить предполагаемое заболевание не дали четкого представления о диагнозе. Пункция позволяет сделать забор жидкости из суставной полости с целью проведения анализа, подготовить колено для проведения рентгенологического исследования.
Показанием с целью диагностики являются состояния:
- Определение эксудата из суставной полости (кровь, гной, эксудат). Кровь в суставе может привести к развитию воспаления, которое носит название синовита, дегенеративно-дистрофических нарушений хряща,. Результатом становятся внутрисуставные спайки, приводящие к развитию тугоподвижности, котрая еще носит название контрактура. Анализ содержимого позволяет установить диагноз, назначить лечение.
- Подозрение на «рисовые тела», «суставные мыши» в полости сустава. К их развитию приводит скопление фибрина в виде комочков, после травм или вывихов. Подобные тела в суставе являются причиной боли, нарушения функции, при попадании подобных тел между поверхностью сустава.
- Ранее при диагностике травмы менисков проводилось исследование пневмография. Для проведения диагностической манипулляции в суставную полость врач вводит от 80 до 90 кубических сантиметров кислорода или от 5 до 10 мл контрастного вещества. В последнее время диагностика не применяется, проводится только в случае крайней необходимости.

С лечебными целями процедура показана при:
- Проводится пункция коленного сустава в тех случаях, когда лечение можно провести только при помощи этого вмешательства. Часто в такой ситуации, применяемые мази, таблетки не показали своей эффективности. Введенное в полость сустава лекарство позволяет воздействовать на причину.
- Также пункция показана, когда есть скопление гноя или синовит коленного сустава при котором проводится удаление жидкости при помощи шприца.
- Проводится вмешательство после получения человеком травмы, с целью удаления крови, жидкости, гнойного содержимого. Вмешательство ускоряет процесс выздоровления.
- Выраженный деформирующий артроз является показанием к введению в полость сустава гормонов. Показан метод при неэффективности остальных, после такого лечения практически всегда проводится замена суставов протезами.
- Когда в суставе был гной, то пункция позволяет не только его удалить, но и ввести в полость раствор антибиотиков.
- В суставную полость могут вводиться препараты, ускоряющие процесс восстановления хряща.
- Еще одним показанием является такое состояние, как киста Бейкера. При сильно больших размерах или нарушении функции сустава проводится пункция кисты Бейкера.
- Проводится процедура при некоторых патологиях для введения анестетика в полость сустава.
- Показанием служит наполнение суставной полости воздухом с целью разрушения спаек.
Анатомия и гистология
Содержание:
- Анатомия и гистология
- Для чего делают пункцию
- Какие виды пункции существуют
- Трепанобиопсия
- Перед процедурой
- Как выполняется пункция
- Как исследуют полученный биоптат
- Уход за местом забора костного мозга
- Осложнения пункции костного мозга
- Противопоказания
- Как делается миелограмма?
- Какие показание к проведению миелограммы?
- Нормальные показатели миелограммы
-
Изменения миелограммы
- Препараты-болезни-анализы
- Наша рассылка
- Последние анализы
-
Костно-мозговые индексы.
- Лейко-эритробластическое отношение
- Индекс созревания нейтрофилов
- Индекс созревания эритрокариоцитов
-
Клеточный состав костного мозга
- Признаки разведения костного мозга периферической кровью:
- В описательной части обращают внимание на следующие моменты:
-
Затем необходимо охарактеризовать ростки кроветворения:
- миелоидный росток:
- эритроидный росток:
- мегакариоцитарный росток:
- При повышении содержания плазматических клеток в мазках следует указать
- Описать нехарактерные для костного мозга клетки (в случае их присутствия):
- Показания и противопоказания к пункции костного мозга
- Подготовка к пунктированию костей
-
Техника пункции костей
-
Трепанобиопсия подвздошной кости
- Видео: техника биопсии подвздошной кости
-
Стернальная пункция
- Видео: проведение стернальной пункции
-
Трепанобиопсия подвздошной кости
Костный мозг самый важный орган кровеносной системы. Этот орган ответственный за появление, созревание и дальнейшую дифференцировку клеток крови.
Кровь человека состоит из двух неравных частей плазмы и форменных элементов. Плазма это жидкая часть с растворенными в ней белками, минеральными веществами, витаминами и многим другим.
Содержание
- Анатомия и гистология
- Для чего делают пункцию
- Какие виды пункции существуют
- Трепанобиопсия
- Перед процедурой
- Как выполняется пункция
- Как исследуют полученный биоптат
- Уход за местом забора костного мозга
- Осложнения пункции костного мозга
- Противопоказания
- Заключение
Форменные элементы это специализированные клетки, выполняющие каждая свою функцию:
- эритроциты — переносят кислород и углекислый газ от легких к тканям и обратно;
- лейкоциты — защитная функция от агрессивных факторов внешней среды и микроорганизмов;
- тромбоциты — остановка кровотечений при повреждении сосуда, создание тромба.
Эти клетки имеют срок жизни, через определенный промежуток времени они погибают, а на их смену появляются новые клетки.
Костный мозг представляет собой полужидкую губчатую ткань. Она содержится внутри костей, которые составляют основу скелета. Это единственная ткань во взрослом организме, которая в норме содержит большое количество незрелых, недифференцированных клеток или стволовых клеток, очень похожих на эмбриональные клетки плода.
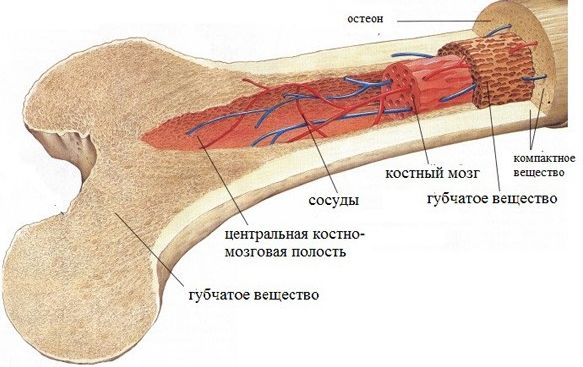
Красный костный мозг содержится внутри плоских костей:
- грудина;
- подвздошные гребни тазовых костей;
- ребра;
- эпифизы трубчатых костей;
- тела позвонков.
Незрелые клетки красного костного мозга являются абсолютными чужаками для иммунокомпетентных зрелых клеток крови, поэтому они защищены особым барьером. В случае, когда лейкоциты и лимфоциты, циркулирующие в сосудах, контактируют с костным мозгом, то они уничтожают стволовые клетки, при этом развиваются аутоиммунные болезни. Аутоиммунные тромбоцитопении, лейкопении, или апластическая анемия.
Костный мозг состоит из основы — фиброзной ткани и специализированной ткани. В кроветворной ткани выделяют всего пять родоначальных ростков:
- Эритроцитарный — созревают эритроциты.
- Гранулоцитарный — эозинофилы, нейтрофилы, базофилы.
- Лимфоцитарный — лимфоциты.
- Моноцитарный — моноциты.
- Мегакариоцитарный — тромбоциты.
Процесс кроветворения очень сложный и чрезвычайно важный для жизнедеятельности организма. Стволовые клетки чувствительны к ионизирующему излучению, цитостатическим препаратам, и другим факторам.
Рекомендуемые клиники
ЕВРОПЕЙСКАЯ КЛИНИКА СПОРТИВНОЙ ТРАВМАТОЛОГИИ И ОРТОПЕДИИ (EMC Орловский)
Круглосуточно. Россия, Москва, Орловский переулок д. 7 +7 (495) 241-49-38
Интерпретация результатов ПЭТ КТ из другого ЛПУ — 5700 руб. Удаленный телемониторинг состояния здоровья — 5800 руб. Прием врача / Консультация:
- ортопеда-травматолога — 10700 руб.
- хирурга 10700 руб.
- Лекция врача-специалиста — 35000 руб.
- Иностранного хирурга-травматолога — 9600 руб.
Российско-Израильский медицинский Центр «Re-Clinic»
Пн-Пт: 09:00 — 19:00 Россия, Москва, 2-й Тверской-Ямской переулок, дом 10 +7 (495) 989-53-49, +7 (916) 053-58-91, +7 (916) 053-59-08, +7 (910) 003-03-83
- Приём к.м.н. по эндопротезированию суставов — 3000 руб.
- Приём профессора по эндопротезированию суставов — 5000 руб.
- Приём к.м.н. по артроскопии суставов — 3000 руб.
- Удаление внутрисуставных тел — 24000 руб.
- Реконструкция стоп — 97000 руб.
- Эндопротезирование тазобедренного сустава — 410000 руб.
- Эндопротезирование коленного сустава — 400000 руб.
nogi.guru
Обезболивание
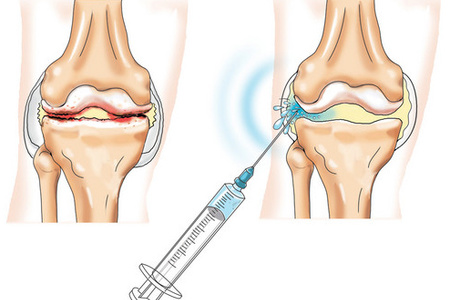
При проведении манипуляции для обезболивания применяется инфильтрационная анестезия. Это обозначает, что анестезирующее вещество пропитывает – инфильтрирует – все ткани по пути к суставу.
Вначале обезболивается кожа, поскольку она обладает самой высокой чувствительностью. Для этого внутрь нее под углом вкалывается тонкая игла и медленно вводится лекарственное средство. При правильно выполненной инъекции кожа в этом месте становится похожа на лимонную корочку.
Далее иглу проводят по направлению к капсуле сочленения, продолжая непрерывно вводить раствор в ткани.
Достигнув сочленения, иглу меняют на более толстую – пункционную, если нужно взять немного жидкости для исследования или откачать (эвакуировать) большое количество.
В том случае, если пункция лечебная, меняется только шприц с лекарством, игла остается той же.
Для инфильтрационной анестезии обычно используют:
- раствор новокаина, 1 или 2%;
- раствор лидокаина, 1%.
Лекарство для анестезии подбирается, учитывая индивидуальную переносимость во избежание опасных для жизни аллергических реакций.
5. Лекарственная клизма
Послабляющая
клизма Масляная
клизма
Оснащение: грушевидный
баллон или шприц Жане, газоотводная
трубка, вазелин, 100-200 мл масла растительного,
подогретого до температуры 37-38
°С. Последовательность
действий.
• Предупредить
больного о том, чтобы после клизмы он
не вставал до утра.
• Набрать
в грушевидный баллон масло.
• Смазать
газоотводную трубку вазелином.
• Уложить
больного на левый бок с согнутыми и
приведенными к животу ногами.
• Раздвинуть
ягодицы, ввести газоотводную трубку в
прямую кишку на 15- 20 см.
• Подсоединить
грушевидный баллон и медленно ввести
масло.
• Извлечь
газоотводную трубку и поместить в дез.
раствор, а баллон промыть с мылом.
Гипертоническая
клизма
Оснащение: то
же, что и при масляной клизме 10% раствор
натрия хлорида 50-100 мл, 20-30% раствор магния
сульфата.
Противопоказания.
Острые
воспалительные и язвенные процессы в
нижних отделах толстой кишки, трещины
в области анального отверстия.
Последовательность
действий аналогична последовательности
постановки послабляющей клизмы.
Газоотводная
трубка
Назначение: при
метеоризме. Последовательность
действий.
• Уложить
больного на спину, подложив под него
клеенку.
• Между
ногами поставить судно (в судне немного
воды).
• Смазать
закругленный конец трубки вазелином.
• Ввести
трубку на 20-30 см в прямую кишку (наружный
конец трубки опустите в судно, так как
через нее могут выделяться и каловые
массы).
• Через
один час осторожно извлечь трубку и
обтереть заднепроходное отверстие
салфеткой. .
Когда необходима пункция
Применяется пунктирование в различных целях. Прежде всего, это диагностическая процедура, отличающаяся высокой информативностью. Изымание жидкости помогает определить вид скопившегося выпота, исследовать на наличие инфекционных агентов и подобрать антибактериальные препараты на основании результатов бакпосевов.
Показания для проведения такой диагностики:
- наличие жидкости при, синовите, артрозе;
- исследование синовиальной жидкости при артрите;
- при диагностике бурсита;
- когда визуализируется коленная киста;
- после проведения оперативных вмешательств;
- чтобы определить наличие и вид выпота после получения травм.
Показания распространяются и на диагностику повреждений менисков. Но в этом случае в сустав вводится воздух под большим давлением.
В диагностических целях пункция проводится для введения воздуха или контрастного вещества, что довольно часто необходимо делать для проведения рентгенологических исследований.
Часто показания к проведению пункции имеют терапевтический характер.
Можно назвать основные показания, к которым относятся:
- Гемартроз. Без удаления крови из коленного сустава не возможно эффективное дальнейшее лечение.
- Синовит, любой вид бурсита. Благодаря откачиванию жидкости, снимаются болевые симптомы, что способствует ускорению противовоспалительной терапии.
- Инфекционные патологии колена. При помощи пункции изымается гной, промывается сустав и вводятся антибактериальные препараты.
- Гонартроз. Прокол сустава необходимо делать в случае введения различных лекарственных препаратов гормонального характера, гиалуроновой кислоты или хондропротекторов.
- Артриты. Для выполнения лечебных внутрисуставных инъекций.
- Киста Бехтерева. Помогает убрать опухоль под коленкой за счет откачивания жидкости.
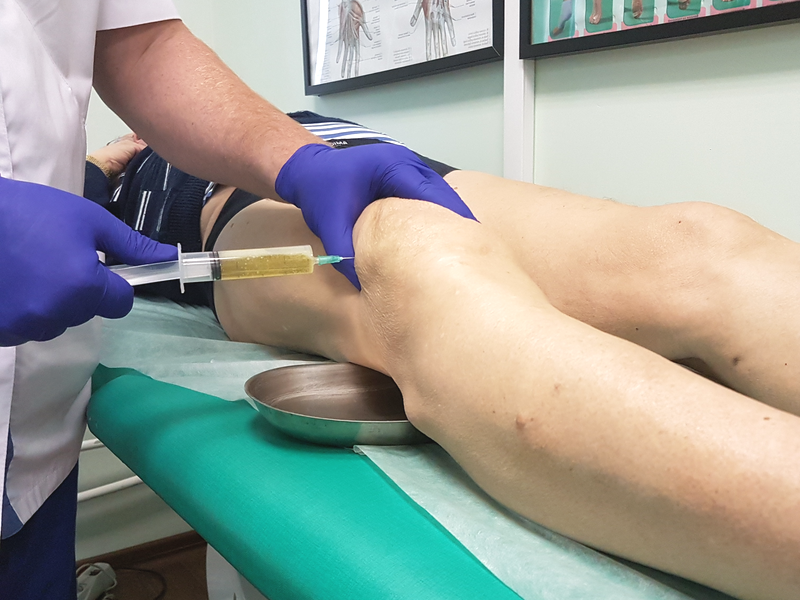
Введение любых препаратов непосредственно в коленный сустав при помощи выполнения пункции считается намного эффективнее, чем применение любой мази или таблетированных форм лекарств, вызывающих немало побочных реакций. Тем более такая терапия отличается краткосрочностью и пролонгированным действием. Порой достаточно сделать один укол или повторить минимальное количество процедур.
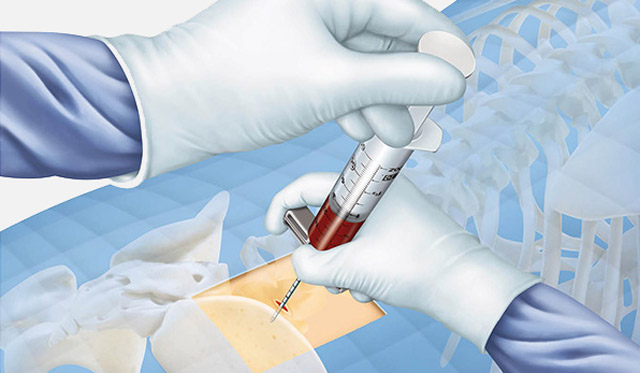
Как выполняется пункция
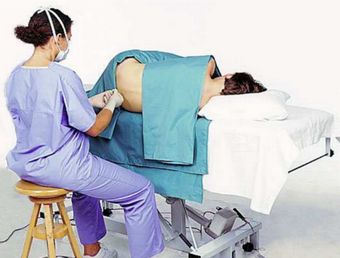
Проведение отбора костного мозга проводят в условиях стационара. Больному рекомендуется принять легкий завтрак накануне и опорожнить мочевой пузырь и кишечник. Чаще всего пункцию делают из грудины. Это кость на груди в виде пластины, соединяющей ребра. В промежутке между вторым и третьим ребром костная пластина наиболее тонкая. Лежа на спине, пациенту обрабатывают антисептиком кожу на груди.
Затем место, все слои в месте прокола обезболивают с помощью новокаина вплоть до надкостницы грудины. Некоторые специалисты считают, что новокаин может испортить полученный биоптат. Из-за контакта костного мозга с новокаином клетки могут подвергнуться деформации и разрушению.
Ввиду того, что болевой порог у каждого человека разный то стерпеть болевые ощущения, которые возникнут, некоторые люди не смогут.
Процедура забора необходимого материала по методу Аринкина производят при помощи иглы Кассирского, которая имеет специальный ограничитель, не позволяющий сделать слишком глубокий прокол. После прохождения кожи жировой клетчатки и кости вынимают мандрен и присоединяют шприц. Набирают в шприц содержимое грудины вместе с попутной кровью. Количество для исследования не более 1 мл. Иглу извлекают, дефект кожи защищают стерильной повязкой.
Пункция сустава как метод диагностики
Процедура назначается при сильной травме или повреждении коленки, скоплении экссудата (выпота) внутри сустава, также для анализа (изучения) жидкости при проведении диагностики.
При дегенеративных изменениях в полости сустава исследованию подлежит скопившаяся жидкость.
В лабораторных условиях изучается ее консистенция, цвет, запах, имеющиеся наличие примеси крови (гноя).
В одну из точек колена вводится контрастное вещество либо воздух с подачей азота.
Это своего рода рентгеновское обследование или пневмоартрография для уточнения характера заболевания, степени повреждения связок или мениска, изучения посторонних новообразований.
Пункция как метод диагностики для врачей считается сложным и не всегда удается с первого раза выкачать всю накопленную жидкость в суставной сумке. Тем не менее, это один из основных методов для врачей при назначении лечения.
Например, при синовите колена помогают местные медикаменты, мази, крема для втирания. При развитии воспаления и скоплении гноя в бурсах сустава, что бывает при бурсите, не обойтись без назначения антибиотиков, обезболивающих препаратов.
Они также вводятся иглой с забранным в шприц раствором, чтобы снять воспаление, снизить боль и облегчить тем самым состояние пациента.
Если нужно выкачать накопленную жидкость в полости сустава, то вводится кислород как в лечебных целях, так и для восстановления подвижности коленки в период реабилитации.
Важно! Несвоевременно проведённая пункция может привести к ухудшению самочувствия больного и более медленному рассасыванию, например, гематомы в случае удара или падения высоты. Хотя технику должен проводить исключительно специалист . При откачке синовиальной жидкости в домашних кустарных условиях можно нажить новых проблем вплоть до инфицирования колена и развития сепсиса
При откачке синовиальной жидкости в домашних кустарных условиях можно нажить новых проблем вплоть до инфицирования колена и развития сепсиса.
Немного анатомии
Костный мозг располагается в полостях разных костей – позвонках, трубчатых и тазовых костях, грудине и др. Эта ткань организма продуцирует новые кровяные клетки – лейкоциты, эритроциты и тромбоциты. Она состоит из стволовых клеток, находящихся в состоянии покоя или деления, и стромы – поддерживающих клеток.
До 5 лет костный мозг присутствует во всех костях скелета. С возрастом он перемещается в трубчатые кости (берцовые, плечевые, лучевые, бедренные), плоские (кости таза, грудина, ребра, кости черепа) и позвонки. При старении организма красный костный мозг постепенно заменяется желтым – особой жировой тканью, которая уже не способна продуцировать кровяные клетки.
Подготовка к пунктированию костей
Пунктирование костного мозга не требует специальной подготовки, разве что показания к нему должны быть определены предельно точно. Перед манипуляцией не более, чем за 5 дней необходимо сдать общий анализ крови и пройти исследование на свертываемость. Обследуемый ест и пьет не позднее, чем за 2 часа до назначенного времени, а непосредственно перед пункцией опорожняет мочевой пузырь и кишечник.
Врач, планирующий пункцию, обязательно выяснит наличие аллергий на анестетики, перечень принимаемых лекарств (антикоагулянты и антиагреганты временно отменяются), наличие сопутствующих заболеваний, остеопороза, которые могут осложнить ход операции. В день исследования пациенту не назначаются никакие другие анализы и процедуры.
Утром в день забора костного мозга обследуемый принимает душ, мужчины сбривают волосяной покров, разрешен легкий завтрак. От еды отказываться не стоит, так как чувство голода может усугубить волнение и спровоцировать обморочные состояния. Особо мнительные и паникующие пациенты могут принять легкое успокоительное средство и анальгетик за полчаса до назначенной операции.
Многие пациенты боятся пункции костного мозга, так как считают, что это очень больно. Действительно, процедура малоприятная, но не столь болезненная, как кажется многим. Ощутить боль пациент может в тот момент, когда игла проходит сквозь надкостницу, проваливаясь в костномозговую ткань, однако боль вполне терпима, ведь ткани уже обработаны анестетиком.
Перед проколом пациент обязательно подписывает свое согласие на операцию, при работе с детьми это делает любой из родителей или опекун, а лечащий врач объясняет ход предстоящей пункции, ее необходимость, успокаивает при чрезмерном волнении.
Пункция
Для артроцентеза плечевой суставной структуры пациента кладут на спину. Далее, врач нащупывает клювовидный лопаточный отросток, находящийся чуть ниже ключичного дистального окончания. Игла вводится под ним и продвигается между отросточным участком и верхней частью плечевого костного сочленения в направлении спереди назад, не глубже чем на четыре сантиметра.
Для проведения боковой пункции пациента кладут набок, а верхнюю конечность располагают вдоль тела. Верхний участок плечевой костной структуры располагается немного выше от большого бугорка и ниже наружной отросточной акромиальной части. Игла вводится под самый выступающий участок отростка акромиального типа и продвигается фронтально, сквозь дельтовидный мышечный аппарат. Для прокола с заднего положения пациента укладывают на живот. Затем пальпируют задний участок дельтовидной мышцы, находя ямку, расположенную ниже крайнего участка отростка акромиального типа. В этом месте вводят иглу и продвигают ее на глубину не более пяти сантиметров, направляя к отросточной клювовидной части лопатки.
Локтевое суставное сочленение пунктируют сзади или снаружи. Для этого сустав сгибают под прямым углом. Снаружи вводят иглу в «ямку красоты», немного ниже латерального мыщелочного участка плечевого костного сочленения. Игла входит в суставную полость выше верхнего участка лучевого костного сочленения, которое вращается при супинации и пронации.
Чтобы провести артроцентез с задней точки, предплечье необходимо согнуть под углом сто тридцать пять градусов, сделав прокол в верхнем суставном затворе, находящимся над верхней частью локтевого отростка. Иглу двигают в положении вниз и вперед. Внутренняя сторона суставной структуры не подходит для прокола, так как существует риск повреждения нервных окончаний.
Лучезапястный сустав пунктируется следующим образом. Прокол делают на тыльной стороне конечности. На ладонной стороне нельзя, так как там много сосудов, нервов и мышц, которые можно повредить. Предплечье пациента фиксируется в пронационном и флексионном положении. Иголку вводят в точку, где пересекаются участки шиловидных отростков лучевой и локтевой кости и линией, являющейся продолжением второго метакарпального костного сочленения. Иголка входит в суставную структуру между сухожильным аппаратом разгибателя фаланги большого пальца и разгибателем указательного.
Артроцентез тазобедренной суставной структуры проводят уложив пациента на спину. Точку прокола определяют посередине линии, которая проходит от большого вертельного участка до места средней и внутренней трети пахового связочного аппарата. Игла продвигается в направлении средней плоскости туловища. Специалист следит за тем, чтобы она не попала в бедренную артерию. Снаружи иголка проходит над верхней большой вертельной частью по фронтальному плоскостному участку на немного отведенной внутрь нижней конечности. При этом вертлужную впадину необходимо открыть вниз и наружу под углом сорок пять градусов к оси туловища.
Пункция коленного сустава проходит следующим образом. Пациента кладут на спину, а под коленный сустав помещают валик. В сочленение проникают на срединном уровне наколенного участка с медиальной или латеральной стороны. Игла продвигается параллельно заднему надколенному участку. Для прокола верхнего заворотного участка суставного сочленения иголка вводится с латеральной стороны, выше надколенного участка и продвигается на глубину не больше трех сантиметров под сухожильный аппарат четырехглавой мышечной бедренной ткани.
Голеностопное суставное сочленение пунктируется снаружи, спереди либо изнутри лодыжки. Пациента кладут на спину, ступню разгибают. С наружной стороны лодыжки иглу вводят в щель суставной структуры между таранным костным сочленением и лодыжкой на пару сантиметров выше верхнего участка таранного сочленения и немного ниже внутрь от него. Игла проходит сквозь ткань между лодыжечным участком и сухожильным разгибательным аппаратом, отвечающим за работу пальцев. Внутри лодыжки прокол делают на сантиметр выше и на два латеральнее внутренней поверхности. Иголка входи между внутренним лодыжечным участком и сухожильным аппаратом, отвечающим за сгибание фаланги большого пальца.
