Лонное сочленение при беременности
Лонное сочленение или лобковый симфиз это соединение двух лонных костей таза по срединной линии. Лонное сочленение располагается чуть выше наружных половых органов и спереди от мочевого пузыря. Это соединение представляет собой волокнисто-хрящевой диск, который прикрепляется к костям с помощью связок.
Как известно, во время беременности в организме женщины происходит колоссальная гормональная перестройка, в результате которой, под влиянием гормонов релаксина и прогестерона, происходит размягчение связок. Это приводит к повышенной подвижности лонного сочленения, что вызывает неприятные боли.
В норме, вышеупомянутые гормоны призваны повысить гибкость костных структур, чтобы помочь в родоразрешении. Но иногда возникает избыточная подвижность, которая вызывает боль в лонном сочленении – это дисфункция лонного сочленения. Явление это довольно редкое, но все же встречается. И если оно возникало, необходимо принять соответствующие меры.
Расхождение лонного сочленения
Расхождением лонного сочленения принято считать увеличение ширины между одноименными костями. Также, в более серьезных случаях, возможны расхождения крестцово-подвздошного сочленения. Но чтобы понимать всю тяжесть ситуации, расхождение принято делить на три степени.
1 степень – ширина достигает 5-9 мм;
2 степень – ширина достигает 10-20 мм;
3 степень – ширина превышает 20 мм.
— боли в области лобка, которые могут иррадировать в низ живота, ногу и пах;
— резкая боль при движениях, создающих нагрузку на симфиз (подъем по лестнице, стояние на одной ноге, поворот с одного бока на другой и т.д.);
— возможно щелканье суставов при подъеме и опускании бедра;
— болезненность при надавливании на лобковую кость.
Причины расхождения лонного сочленения
Главной причиной дисфункции лонного сочленения является нарушение фосфорно-кальциевого обмена и недостаток витамина D. Фосфорно-кальциевый обмен регулируется гормонами паращитовидной железы. Если в организме выявляется недостаток кальция, который так необходим плоду для развития, то плод начинает забирать его из организма матери, т.е. из ее костей и зубов. Причинами нехватки кальция в организме также могут быть болезни ЖКТ, нарушения паращитовидной железы, сахарный диабет и т.д.
Недостаток витамина D отражается на усвоении кальция и фосфора из кишечника, в результате, какое бы количество кальция не поступало в организм, он все равно не усвоится.
Дисфункция лонного сочленения, как правило, возникает еще задолго до родов на фоне нехватки кальция, просто начинает проявляться под воздействием гормонов и тяжести плода.
Часто эту патологию начинают списывать на остеохондроз, радикулит, угрозы прерывания беременности и т.д
Здесь очень важно поставить правильный диагноз вовремя, а также заметить нехватку кальция – крошатся зубы, ломкие волосы, мышечные судороги (подергивания)
Диагностировать патологию не трудно – УЗИ малого таза или рентген.
Лечение расхождения лонного сочленения
В норме никаких оперативных и лекарственных вмешательств не требуется. После успешного родоразрешения целостность и гибкость связок и суставов приходит в норму.
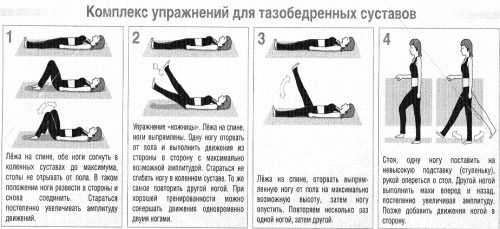
Врачи рекомендуют носить бандаж, выполнять определенные гимнастические упражнения и объясняют, как правильно выполнять движения, чтобы снизить нагрузку на симфиз.
Также прописывают препараты, содержащие кальций, магний, витамины группы В.
Перед родами необходимо заранее проинформировать акушеров о проблеме, чтобы они учли это во время родов.
Но если расхождение перешло во вторую или третью степень, то врачи прописывают пастельный режим, чтобы избежать последующего расширения расстояния между костями. В противном случае возможен разрыв сочленения. Также прописываются препараты с кальцием, магнием, витаминами группы В, а также обезболивающие и, при необходимости, антибиотики.
Сегодня есть специальные корсеты, удерживающие кости таза. Его особенно рекомендуют носить в первые 3-5 дней после родов, когда часто возникают осложнения.
Особенности диагностики патологии
Для точного определения причин и провоцирующих боли в тазобедренном суставе факторов, больному необходимо внимательное отношение врачей и правильная диагностика. Для этого используются такие процедуры:
- Ультразвуковое исследование тазобедренного сустава.
- Рентген области бедра, причем делать его следует в двух проекциях.
- Лабораторные анализы крови: общий, а также биохимический. Они позволят определить наличие ревматоидного фактора, повышение уровня лейкоцитов и изменение скорости оседания эритроцитов.
- Внешний осмотр сустава с пальпацией, а также фиксация жалоб пациента.
- МРТ.
После обследования устанавливается точный диагноз и назначается комплексное лечение.
Оно помогает установить, не имеется ли в организме возбудитель инфекционных заболеваний. При выявлении таковых к диагностическим и лечебным мероприятиям вертебролога присоединяются меры воздействия врача-инфекциониста, пульмонолога и дерматовенеролога.
Виды сочленений
Синартроз – неподвижные соединения костей без суставной щели. Поверхность в местах соединений таких сочленений покрыта тонким гиалиновым хрящем или соединительной тканью. Например, человеческая черепная коробка имеет четыре вида синартрозов. Яркий пример неподвижных сочленений – область соприкасания лобной кости с теменной.
Амфиартрозы – соединения средней степени подвижности костей. Такой артроз сочленений встречается в акромиально-ключичном суставе, грудной, реберной области. Наконец, самые подвижные суставы человека – диартрозы. Это локтевой, коленный, тазобедренный суставы, а также таранно-ладьевидный, дистальные фаланги, голеностопный суставы.
Боль в области таза. Расхождение лобкового симфиза.
Поделиться
Какие симптомы?
- Боль в спине, боль в тазовом поясе, боль в бедре.
- Скрип или щелчки в области лобка.
- Тянущая боль в бедре или между ног. Боль может усиливаться при разведении ног, прогулке, ходьбе по лестнице вверх и вниз, а также при перемене позы во время сна.
- Боль усиливается по ночам. Она может помешать вашему здоровому сну. Также по ночам особенно болезненным становится мочеиспускание.
Как это лечится?
Специальные упражнения, особенно для мышц тазового дна и живота. Они улучшают устойчивость таза и спины. Возможно, вам потребуется щадящая мануальная терапия, которая воздействует на бедра, спину или область таза. Физические упражнения в воде также могут быть очень эффективными.
Также вам следует прислушаться к рекомендациям, как уменьшать возникающую боль и как облегчить роды. Наблюдающий вас врач обязательно напишет в вашей медицинской карте о наличии расхождения лобкового симфиза и укажет его симптомы.
Иглоукалывание может вам помочь
Однако очень важно найти специалиста, который прошел обучение и имеет практику проведения данной процедуры именно с беременными женщинами.
Остеопат и хиропрактик также могут быть вам полезны. Только следует также убедиться, что перед вами специалист, который прошел обучение и имеет практику лечения беременных женщин.
Бандаж сразу принесет вам облегчение.
Как я могу облегчить боль?
- Регулярные упражнения для мышц тазового дна и живота снимут напряжение. Опуститесь на пол таким образом, чтобы колени и кисти касались пола. Следите, чтобы ваша спина оставалась ровной. Сделайте вдох. На выдохе сожмите мышцы тазового дна. Сжимайте мышцы от 5 до 10 секунд. Не задерживайте дыхание и не двигайте спиной. Медленно расслабьте мышцы в конце упражнения.
- Не раздвигайте ноги в стороны при согнутой спине или когда вы ложитесь. Будьте предельно осторожны, когда встаете с постели, вылезаете из ванны или выходите из машины. Если вы ложитесь, подтяните колени как можно выше. Это поможет сохранить неподвижность области таза и облегчит движение ног. Если вы садитесь, выгните спину и выпятите грудь вперед перед тем, как совершать движения ногами. Это также поможет сохранить неподвижность таза.
- Не терпите боль. Если позволить боли значительно усилиться, потом будет очень трудно ее снять.
- Двигайтесь понемногу и часто. Вы можете почувствовать эффект от того, что вы делаете, только позже, когда отправитесь ко сну.
- Регулярно отдыхайте, сидя на фитболе. Не забывайте об упражнении на полу, которое описано выше. Когда вы отдыхаете подобным образом, вес будущего малыша не давит на область таза и таз сохраняет устойчивое положение.
- Избегайте поднимать или толкать что-то тяжелое. Попросите кого-нибудь из близких сопровождать вас при совершении покупок в магазинах. Также вы можете заказать товары по интернету, если у вас есть такая возможность.
- Когда вы поднимаетесь по лестнице, идите приставным шагом. Наступайте на ступеньку сначала одной ногой, а потом туда же переносите вторую. Ходите лишь по тем лестницам, которые вы хорошо знаете.
- Избегайте плавать брассом и будьте осторожны при плавании другими стилями. Вы можете чувствовать облегчение боли при плавании. Однако когда вы выйдете из воды, вы можете почувствовать себя еще хуже.
- Когда вы одеваете трусы или брюки, присядьте. Так вам будет удобнее.
Лонное сочленение при беременности фото
1 степень – ширина достигает 5-9 мм;
Тазобедренные кости соединяются между собой лонным сочленением при помощи волокнисто-хрящевого диска. Со всех сторон это соединение окружено связками, которые и придают ему прочность. Но по своей сути лонное сочленение представляет собой полусустав с ограниченными возможностями движения.
Лабораторный анализ крови. Обычно при крестцово-подвздошном артрозе выявляется высокий уровень СОЭ.
Для того чтобы плод мог свободно пройти через тазобедренный сустав, плацента и желтое тело вырабатывают релаксин, который вместе с женскими половыми гормонами оказывает расслабляющее действие на тазовые кости.
Диета, богатая минералами и микроэлементами, участвующими в формировании скелета (кальций,фосфор,магний, цинк, марганец), а также богатая витамином D: молоко, молочнокислые продукты, йогурты, нежирные сыры, яйца (желток), мясо и печень млекопитающих и птиц, мясо жирных рыб, печень рыб, икра, морепродукты, а также бобовые, грибы, зелень, орехи.
При определении концентрации кальция и магния в крови и в моче отмечается снижение их количества в крови почти наполовину, а содержание их в моче несколько повышено. Только лишь при определении содержания кальция и магния в крови и в моче беременной при отсутствии жалоб можно прогнозировать расхождение лонного сочленения.
Разрыв лонного сочленения встречается гораздо реже, чем расхождение, но в свою очередь более опасен. Разрывы могут быть спонтанными и насильственными. В первом случае травма происходит при самопроизвольных родах, во втором – вследствие акушерской операции по извлечению плода или плаценты.
Когда вы поднимаетесь по лестнице, идите приставным шагом. Наступайте на ступеньку сначала одной ногой, а потом туда же переносите вторую. Ходите лишь по тем лестницам, которые вы хорошо знаете.
Причины расхождения костей лобкового симфиза постоянно изучаются. Ваш терапевт, скорее всего, направит вас к физиотерапевту
Специалист примет во внимание изложенные вами симптомы, проверит устойчивость, подвижность и степень болезненности лобкового сочленения.
Перед родами необходимо заранее проинформировать акушеров о проблеме, чтобы они учли это во время родов.
2 степень – ширина достигаетмм;
До беременности расстояние между костями лонного сочленения составляет 4-5 мм, а при беременности может достигать 1 см. Более широкое расстояние свидетельствует о дисфункции (диастазе).
Для женщин – гинекологическое обследование, поскольку ряд патологий в органах в малом тазу может сопровождаться болью, распространяющейся на область крестца.
Нормой считается расхождение до 1 см. Расхождение лонного сочленения при беременности диагностируется на УЗИ, по результатам которого врач и определяет оптимальный вариант родоразрешения. Стоит отметить, что само по себе расхождение не является показанием к кесареву сечению.

Достаточнаяфизическаянагрузка при беременности, посещение школ будущих матерей, где используется лечебная гимнастика для укрепления мышц спины, живота, ягодиц и растягивания связок тазового дна.
Течение симфизиопатии, как правило, благоприятное. Само по себе это заболевание при беременности не является показанием к родоразрешению путем операции кесаревасечения-нивплановом, ни в экстренном порядке.
Оно возникает вследствие происходящих физиологических изменений как приспособительный процесс для облегчения родов; т.е. это нормальные изменения.
Последствия разрыва лонного сочленения при отсутствии должного лечения могут быть неутешительными. Дело в том, что тазовые кости не смогут самостоятельно правильно срастись, поэтому пострадает, прежде всего, функция опорно-двигательного аппарата.
Избегайте плавать брассом и будьте осторожны при плавании другими стилями. Вы можете чувствовать облегчение боли при плавании. Однако когда вы выйдете из воды, вы можете почувствовать себя еще хуже.
Расхождение лобкового симфиза чаще всего лечится так же, как и боль в тазовом поясе. Лечение включает:
Но если расхождение перешло во вторую или третью степень, то врачи прописывают пастельный режим, чтобы избежать последующего расширения расстояния между костями. В противном случае возможен разрыв сочленения.
3 степень – ширина превышает 20 мм.
Протекание артроза сочленений
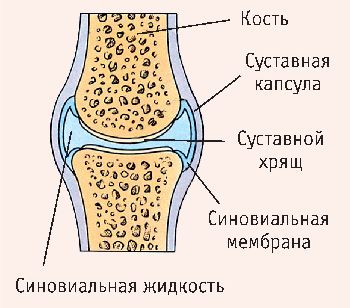 По мере влияния отрицательных факторов, суставы теряют свою подвижность, тонкий слой гиалинового хряща теряет свою структуру, качество синовиальной жидкости не позволяет должным образом амортизировать нагрузки, которые должны переносить суставы. В результате начинает развиваться артроз сочленений, который может затронуть несколько групп костей (например, при коленном артрозе зачастую развивается коксартроз тазобедренных суставов) или же одно сочленение.
По мере влияния отрицательных факторов, суставы теряют свою подвижность, тонкий слой гиалинового хряща теряет свою структуру, качество синовиальной жидкости не позволяет должным образом амортизировать нагрузки, которые должны переносить суставы. В результате начинает развиваться артроз сочленений, который может затронуть несколько групп костей (например, при коленном артрозе зачастую развивается коксартроз тазобедренных суставов) или же одно сочленение.
Первая степень артроза сочленений протекает вяло. Поскольку это хроническое заболевание, то процесс развития недуга может занимать несколько лет, а то и больше десятка лет. Начальная степень характеризуется слабыми болями после длительной нагрузки на проблемную область сочленений.
Вторая степень артроза сочленений выражена более ярко. Боли становятся острее, чаще. Они не проходят после покоя, приходится прибегать к обезболивающим медикаментам и другие методам медицины. Помимо болей пациент быстро испытывает усталость после физических нагрузок, ему становится трудно выполнять работу по дому и обслуживать самому себя. На второй степени тяжести артроза по краям сочленений рентгенологическое обследование часто обнаруживает остеофиты – небольшие костные вкрапления на суставах, которые приносят боли, хруст, скованность в движений.
 Если болезнь не затушить или не залечить, то артроз сочленений перейдет в третью фазу. Мучающие острые боли, почти полное обездвиживание больных суставов, сильный сухой хруст костей, невозможность полноценно трудиться, передвигаться (в зависимости от вида остеоартроза соединений) – неполный список проблем, которые несет заболевание, поражающее сочленения.
Если болезнь не затушить или не залечить, то артроз сочленений перейдет в третью фазу. Мучающие острые боли, почти полное обездвиживание больных суставов, сильный сухой хруст костей, невозможность полноценно трудиться, передвигаться (в зависимости от вида остеоартроза соединений) – неполный список проблем, которые несет заболевание, поражающее сочленения.
Где находится копчик у человека
Копчик находится в нижнем отделе позвоночника, и состоит из пяти позвонков, сросшихся друг с другом. Имеет вид небольшой костной структуры, треугольной формы. Где находится копчик и его строение необходимо знать, в случае возникновения патологии или болей, а так он не привлекает особого внимания.
Но бывают случаи, что человека беспокоят боли в пояснице долгое время, и он не может выяснить причину, а при обследовании оказывается, что он поврежден или неправильно расположен. Поэтому после травмы или перелома, необходимо пройти полное обследовать.
Строение и функции копчика
Если посмотреть копчик фото человека, будет отчетливо видно, что все позвонки, которые находятся в нижней части спины, сросшиеся между собой. Полностью, кроме первого позвонка, они срастаются по окончании полового созревания, обычно это происходит к 40 годам.
Большинство ученых утверждают, что нижняя часть позвоночника, раньше был органом, к которому крепился хвост. Сейчас человеку не нужен хвост, поэтому его роль становится неэффективной, и теперь на его месте находится копчик. Так ли это? Но это недостоверное мнение, существует ряд определенных функций, которые выполняются этим отделом нижнего позвонка:
- Он является местом прикрепления мышц и связок. Также участвует в работе мочеиспускания и нормальном функционировании толстой кишки;
- К нему прикрепляется большая ягодичная мышца, но не полностью;
- Благодаря копчику, предоставляется проход ко всем органам малого таза, т.к. на его передней части находится нервное сцепление;
- Также он определяет точку опоры человека, которая необходима для наклона назад. Ко всему прочему, отвечает за равномерное распределение нагрузки органов таза.
Исходя, из этих функций, понятно, что копчик в организме человека, является необходимым органом, который определяет нормальную работу некоторых отделов. Но где находится копчик фото, становится видно сразу, он имеет треугольную форму.
Однако, не у каждого человека он может быть устроен одинаково. Бывают случаи врожденных или приобретенных дефектов, в которых он меняет свою форму.
Каким образом расположен копчик?
Обыкновенное его расположение, когда он находится верхушкой вниз, и при этом образует острый угол. Такой вид бывает приблизительно у 70% людей. Встречаются случаи другого расположения, когда сама острая верхушка находится под другим углом.
Такое строение может быть как с рождения, так и приобретаться, если был перелом копчика. Нередко встречается, неправильное строение, такие как:
- У некоторых людей он загнут спереди сильнее, чем обычно, поэтому его верхняя часть находится внизу;
- Также бывают случаи, когда образовывается изгиб между первым и вторым позвонком;
- В 10% случаев наблюдает его вывих вперед, чаще всего это бывает врожденным дефектом.
В основном, аномальное расположение никак не беспокоит человека, и проявляется это только после рентгеновских снимков. Но бывают случаи, когда вследствие этого возникают боли или такое явление может осложнить течение родов у женщины, поэтому необходимо сразу проверяться после полученной травмы или сразу после возникновения болей, чтобы убедиться в том, что копчик на своем месте.
Причины, которые могут влиять на строение копчика
Где находится копчик у человека фото, возможно, наблюдать, что он расположен в нижней части позвоночника, и состоит из трех-пяти позвонков, которые срастаются между собой и называются рудиментарными.
Но у женщин и у мужчин немного разное строение. У мужчин чаще всего они срастаются, и наблюдается неподвижное сочленение, а у женщин, наоборот, он более подвижен, поэтому подвержен травмам и ушибам.
Какие же причины могут влиять на его строение, они следующие:
- Перелом может служить сильный удар или падение. Симптомы ярко выражены, в болевых ощущениях при надавливании и сидении;
- Вывих, может произойти в случае неудачного падения, и при этом позвонки смещаются и находятся уже в ином положени;
- Образование опухолей костей таза, в результате этого костные участки тканей деформируются;
- Грыжа, вследствие которой может возникать сильные боли и онемение в промежностях.
Если возникают периодические боли в пояснице, стоит выяснить, где же расположен копчик, где он находится, и пройти обследование может именно по причине неправильного его строение возникает дискомфорт и болевые ощущения.
Виды сочленений
- ревматоидный артрит. Как правило, воспаление охватывает сразу несколько суставов. Его отличительная особенность – суставы поражаются в большинстве клинических случаев симметрично;
- реактивный артрит. Поражает тазобедренный сустав в редких случаях. Возникает вследствие перенесённых инфекционных недугов. Опасность его в том, что он может поразить не только сочленение, но и окружающие его оболочки, ткани и хрящи. Реактивный артрит очень трудно поддаётся лечению;
- анкилозирующий спондилит. Заболевание, которое поражает не только тазобедренный сустав, но и распространяется на некоторые отделы позвоночника;
- гнойный артрит;
- подагрический артрит;
- псориатический артрит.
По длительности протекания заболевания, артрит тазобедренного сустава делят на:
- острый. Симптомы болезни проявились первично. Длительность проявления заболевания – 8 недель;
- затяжной — менее одного года;
- хронический. Симптомы заболевания у человека проявляются более одного года;
- рецидивирующий.
Синартроз – неподвижные соединения костей без суставной щели. Поверхность в местах соединений таких сочленений покрыта тонким гиалиновым хрящем или соединительной тканью. Например, человеческая черепная коробка имеет четыре вида синартрозов. Яркий пример неподвижных сочленений – область соприкасания лобной кости с теменной.
Амфиартрозы – соединения средней степени подвижности костей. Такой артроз сочленений встречается в акромиально-ключичном суставе, грудной, реберной области. Наконец, самые подвижные суставы человека – диартрозы.
По течению заболевание может иметь острую форму или хроническую, с последующей деформацией сочленения или анкилозированием (неподвижностью вследствие сращения суставных поверхностей). Анкилоз в большинстве случаев встречается при ревматизме.
- асептическую или инфекционно-аллергическую;
- специфическую – вызванную другими заболеваниями (например, туберкулезом, бруцеллезом, сифилисом и др.);
- неинфекционную – когда причиной являются дегенеративные изменения тканей сустава;
- неспецифическую или гнойную формы заболевания.
В зависимости от этиологического механизма и характера течения болезни выделяются следующие основные разновидности тазобедренного артрита:
- Ревматоидный артрит тазобедренного сустава. Его еще называют инфекционно-аллергическим деформирующим полиартритом. Эта разновидность считается самой распространенной и опасной формой. Данный артрит относится к заболеваниям системного характера и, помимо суставов, поражает другие внутренние органы.
- Реактивный тип. Этот вариант зарождается в результате сбоя иммунной системы после перенесенной или во время инфекционной болезни. Антитела к антигенам инфекции ошибочно атакуют суставные клетки, принимая их за чужеродное тело.
- Подагрическая форма. Болезнь обуславливается воспалительной реакцией, провоцируемой накоплением уратов. Основной признак — интенсивный болевой синдром, способный продолжаться несколько дней.
- Туберкулезный тип. Эта разновидность патологии развивается медленнее других форм, т.к. суставы поражаются только после того, как поражены легкие, почки и другие органы.
- Септический артрит. Он относится к гнойным типам, а потому представляет повышенную опасность, особенно для детей. В полости сустава скапливается гнойный экссудат, что может вызвать тяжелую общую интоксикацию.
- Псориатический вид. Болезнь развивается на фоне основного заболевания (псориаза) и характеризуется яркой пигментацией кожи над пораженным суставом.
Профилактика возникновения сакроилеита
Сакроилеит не относится к категории редких явлений. В первую очередь, это связано с немалым количеством профессий, предполагающих сидячее положение. Поэтому не стоит пренебрегать профилактическими мероприятиями, позволяющими избежать проблем со здоровьем.
Для того, чтобы не развивался сакроилеит, следует своевременно лечить инфекционные заболевания, укреплять иммунитет, заниматься спортом. Сидячее положение на работе по возможности нужно разнообразить хождением и разминкой.
При наличии больного сустава нагрузку на него стоит минимизировать. Выполнение этих несложных рекомендаций позволит избежать неприятных и даже тяжелых последствий сакроилеита, таких как ограничение подвижности позвоночника в пояснично-крестцовом отделе вплоть до полной потери возможности движения.
- подвижный образ жизни;
- правильно питание, обогащённое витаминами и минералами;
- гимнастические упражнения;
- отказ от вредных привычек;
- уменьшение нагрузки на ноги.
Вам все еще кажется, что вылечить суставы невозможно
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах — очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-267561-2’, renderTo: ‘yandex_rtb_R-A-267561-2’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);
var m5c7780e466284 = document.createElement(‘script’); m5c7780e466284.src=’https://www.sustavbolit.ru/show/?’ + Math.round(Math.random()*100000) + ‘=’ + Math.round(Math.random()*100000) + ‘&’ + Math.round(Math.random()*100000) + ‘=7397&’ + Math.round(Math.random()*100000) + ‘=’ + document.title +’&’ + Math.round(Math.random()*100000); function f5c7780e466284() { if(!self.medtizer) { self.medtizer = 7397; document.body.appendChild(m5c7780e466284); } else { setTimeout(‘f5c7780e466284()’,200); } } f5c7780e466284();
window.RESOURCE_O1B2L3 = ‘kalinom.ru’;EtoSustav.ru » Все о артрозе » Виды артроза
8 основных причин патологии
Этиология формирования артроза лонного сочленения связана с механизмом разрушения и восстановления волокнисто-хрящевого диска — симфиза. Во время физических нагрузок соединительная прослойка между костями скелета истончается и перестает выполнять амортизирующую функцию. Происходит деструкция хрящевой структуры, в результате чего образуются остеофиты. Нарушение восстановительной способности ткани переходного соединения ускоряет процесс дегенерации костных структур, развивается воспалительный процесс. Патология переходит в остеоартроз. Основными причинами артроза лонного сочленения являются:
- воспалительный процесс, возникающий как реакция на ревматоидный фактор, аутоиммунное проявление, гнойное заболевание суставов;
- травмы, полученные при чрезмерной физической нагрузке, во время операции, эктомии хрящевой ткани;
- дисплазия, характеризующаяся недоразвитием суставных соединений;
- дегенеративные изменения, вызванные нарушением обменного процесса;
- застой кровоснабжения в тазобедренных суставах;
- сбой в работе эндокринной системы;
- гормональный дисбаланс;
- повышенная нагрузка при беременности.
Причины патологии симфиза при беременности
 Многие не замечают боли, адаптировавшись к ней.
Многие не замечают боли, адаптировавшись к ней.
Стреляющая боль в области лобка, отдающая в пах, нижний отдел спины и живота, вызвана размягчением, расхождением или разрывом лобкового сочленения. Возникновение дисфункции лонного соединения происходит у женщин при вынашивании ребенка и в период родовой активности. Патологические изменения могут спровоцировать:
- избыток релаксина;
- воспаление мочевой системы;
- нехватка кальция и магния;
- перекос тазового соединения, напряжения связочных и мягких структур.
Лечение артроза сочленений
Современная медицина выработала такую точку зрения, что лечение артроз сочленений должно быть комплексным, постоянным и упорным – только так можно вылечить заболевание или хотя бы его «заморозить». Главными мерами по исцелению сочленений являются следующие терапии.
Медикаментозная терапия (инъекции, мази, гели, таблетки) – очень широкий комплекс мер, предназначенный для обезболивания симптомов, миорелаксации, подавления воспалительных процессов, повышения кровообращения.
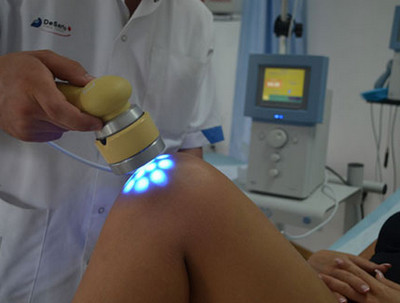 Физиотерапия позволяет снимать боли, воспаления с помощью приборов, воздействующих на суставы не химическим способом, а электромагнитными волнами, лазером, звуковыми колебаниями. Также в компетенцию физиотерапии входят компрессы из природных материалов, например, компрессы из медицинской желчи или бишофита, которые очень эффективны для лечения артроза сочленений.
Физиотерапия позволяет снимать боли, воспаления с помощью приборов, воздействующих на суставы не химическим способом, а электромагнитными волнами, лазером, звуковыми колебаниями. Также в компетенцию физиотерапии входят компрессы из природных материалов, например, компрессы из медицинской желчи или бишофита, которые очень эффективны для лечения артроза сочленений.
ЛФК, йога, оздоровительный комплекс физических упражнений направлены на улучшение связочного аппарата, подвижности костей, стимуляцию кровообращения. Занятия можно проводить на дому либо под руководством тренера-ортопеда в залах, где имеются специальные тренажеры. Очень популярна методика лечения позвоночника, тазобедренных и коленных суставов, предложенная доктором Бубновским.
Народная медицина также имеет широкий спектр средств для лечения артроза сочленений
Главным образом, в ход идут лечебные травы, которые должным образом настаиваются, измельчаются, затем на их основе изготавливаются настойки, бальзамы, растирочные средства, компрессы.
Медолечение и апитерапия занимает важное место в нормализации обменных процессов, питании хрящевой ткани, наполнение организма минерально-витаминным комплексом. Помимо этого, мед используется в большинстве рецептов нетрадиционного лечения суставов
Санаторное лечение и посещение грязелечебниц – еще один замечательный способ повысить тонус мышц, которые не дадут перегрузить больные суставы, обеспечить питание опорно-двигательной системы, улучшить кровоток, снять болевой синдром.
Если не помогают приведенные меры, на третьей стадии остеоартроза может быть применен радикальный метод лечения – хирургическое вмешательство. Оно бывает направлено на коррекцию имеющихся деформаций костей (дебридмент, артроскопия) или происходит замена больного сустава на аналогичный протез из металла, керамики или пластика (эндопротезирование).
https://youtube.com/watch?v=lPCxwHaXeVs
