Суставные заболевания в МКБ-10
В медицинских справочниках можно найти детальное описание различных заболеваний. В них содержится перечень причин и факторов риска, информация о механизме развития болезни. Наряду с описанием методов диагностики описываются симптомы и лечение, дается прогноз. Более детальную информацию относительно медикаментозного лечения содержит справочник лекарственных препаратов и медицинских средств. МКБ – это справочник иного рода, классификатор. Поиск в МКБ 10 – поиск не детальной информации, а стандартизованных кодов, которые присвоены отдельным болезням и группам болезней.
Коды из этого классификатора могут использоваться для обозначения болезней в медицинской документации на всей территории РФ. Любого врача, который знакомится с медкартой (историей болезни), в первую очередь интересует, какой пациенту поставлен диагноз или какой код заболевания указан в документе. Каждый код – это набор символов, он состоит из буквы и минимум двух цифр. Буква обозначает класс, так, заболеваниям костно-мышечной системы и соединительной ткани соответствует класс М или 13. Пациенту с любым заболеванием суставов ставится диагноз, код которого начинается с буквы М.
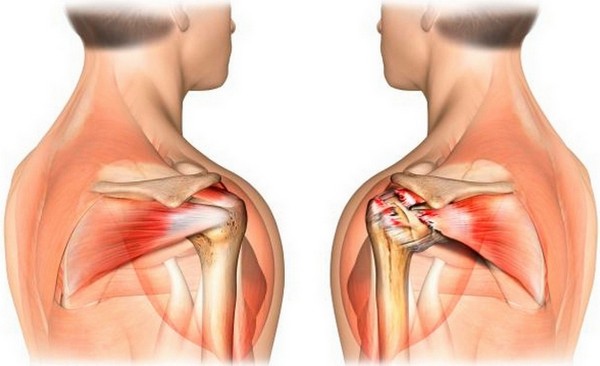
Следующая ступенька в иерархической структуре классификатора – классы МКБ 10 М00-М25, артропатии. Это собирательное название суставных патологий, за исключением заболеваний позвоночника, которые МКБ относит к дорсопатиям. К этому блоку относятся еще 4 блока диагнозов, в том числе остеоартрозы, М15-М19. Употребление термина артроз и терминов остеоартроз, остеоартрит в МКБ равнозначно. Так называют невоспалительные дегенеративно-дистрофические заболевания периферических сочленений, в том числе плечевого. Этот блок делится на 5 рубрик.
Отличия артроза ВНЧС от артрита
Артрит по симптомам действительно очень похож на артроз ВНЧС, и отличить эти два заболевания друг от друга на сто процентов может только врач-ревматолог.
- Первое и самое главное отличие – это то, как проявляется болевой синдром. Как уже было сказано, при артрозе боли достаточно интенсивные, и проявляются либо постоянно, либо после нагрузки на сустав. При артрите же боли чаще появляются в ночное время, и практически всегда носят ноющий характер
- Второе существенно отличие заключается в том, что для артрита не характерны похрустывания челюсти, которые являются основным симптомом артроза ВНЧС
- Третье отличие — в воспалении. При артрите воспаление сустава выражено очень сильно. Артроз тоже иногда проявляется через воспалительный процесс, однако он гораздо менее интенсивен и не является даже основным симптомом
Отличить артроз от артрита можно и при помощи МРТ или компьютерной томографии. Для артроза характерно истончение тканей хряща, чего при артрите не наблюдается. МРТ, то есть магнитно-резонансная томография – это вообще один из самых лучших методов дифференциальной диагностики артроза и артрита, так как она позволяет врачу получить достаточно четкое и точное изображение тканей суставов.
Симптомы артроза ВНЧС
Артроз ВНЧС развивается исподволь; симптоматика нарастает постепенно, поэтому пациент на первых порах не обращает внимания на происходящие изменения. Ранними признаками артроза служат щелканье, хруст, утренняя скованность в ВНЧС, которая исчезает в течение дня. В дальнейшем при функциональной нагрузке сустава (жевании, разговоре и пр.) присоединяются тупые боли; в случае развития реактивного синовита боли становятся ноющими, постоянными; обостряются при перегрузке сустава, в холодную погоду или к вечеру.
Через несколько месяцев после появления первых признаков артроза ВНЧС становится заметным ограничение амплитуды движения нижней челюсти, тугоподвижность сустава, при открывании рта смещение челюсти в больную сторону, асимметрия лица. На стороне поражения могут возникать ощущения онемения, покалывания кожи, глоссалгия, оталгия, снижение слуха, боль в глазу, головная боль.
Классификации заболеваний височно-нижнечелюстного сустава
Классификация В.И.Бургонской, Ю.И.Бернадского (1970).
Выделяют:
• артриты (острые и хронические),
• артрозы (склерозирующие и деформирующие),
• артритоартрозы.
Классификация В.А.Хватовой (1982).
Выделяют:
• артриты (острые и хронические),
• артрозы (склерозирующие и деформирующие, в хронической стадии и в стадии обострения),
• мышечно-суставные дисфункции,
• анкилозы,
• опухоли.
Осложнения: стоматоневрологические симптомы, вывихи и подвывихи нижней челюсти, суставного диска.
Классификация П.Г. Сысолятина, В.М. Безрукова, А.А. Ильина (1997).
Выделяют:
АРТИКУЛЯРНЫЕ: (имеет место поражение суставных тканей)
1. Воспалительные (артриты).
2. Невоспалительные.
2.1. Внутренние нарушения.
2.2. Остеоартрозы:
• не связанные с внутренними нарушениями ВНЧС (первичные или генерализованные)
• связанные с внутренними нарушениями ВНЧС (вторичные)
2.3. Анкилозы.
2.4. Врожденные аномалии
2.5. Опухоли
НЕАРТИКУЛЯРНЫЕ (связанные с поражением жевательных мышц).
1. Бруксизм.
2. Болевой синдром дисфункция ВНЧС.
3. Контрактура жевательных мышц.
Согласно МКБ — 10 заболевания сустава отнесены к двум классам.
Класс XII Челюстно-лицевые аномалии (включая аномалии прикуса), раздел 6 «Болезни височно-нижнечелюстного сустава».
1. Синдром болевой дисфункции височно-нижнечелюстного сустава.
2. Щелкающая челюсть.
3. Вывих и подвывих ВНЧС.
4. Боль в ВНЧС, не классифицированная в других рубриках.
5. Тугоподвижность ВНЧС, не классифицированная в других рубриках.
6. Остеофиты височно-нижнечелюстного сустава.
7. Другие болезни ВНЧС.
8. Болезнь ВНЧС неуточненная.
Класс XIII. Болезни костно-мышечной системы и соединительной ткани:
Артропатии:
1. Инфекционные артропатии: пиогенный артрит, реактивные артропатии, болезнь Рейтера.
2. Воспалительные полиартропатии: серопозитивный ревматоидный артрит, синдром Фелти, другие ревматоидные артриты, юношеский артрит.
3. Травматические артропатии.
Артрозы:
1. Полиартроз.
2. Остеоартроз.
3. Первичный артроз.
Таким образом, в настоящее время четко различают две самостоятельные группы заболеваний ВНЧС:
1) заболевания, при которых наблюдается поражение суставных тканей (XIII класс);
2) заболевания, обусловленные патологией жевательных мышц (XII класс) и строением зубочелюстной системы.
Способы терапии народными средствами
Несмотря на эффективность терапии челюстно-лицевого артроза народными средствами, оно не может полноценно заменить консервативное лечение. Использовать рецепты, приготовленные в домашних условиях необходимо в комплексе с медикаментами.
Средства для внутреннего применения
Лекарства из народной медицины для внутреннего применения снимают воспаление и боль. Терапевтические мероприятия заключаются в использовании отваров и настоек. Эффективные рецепты:
- Очистите 200 гр. чеснока от шелухи, измельчите в совокупности с 500 гр. клюквы. Получится густая кашица, в которую добавляют килограмм меда. Полученное средство можно сразу употреблять. Принимать лекарство перед каждым приемом еды.
- На протяжении двух месяцев пьют яблочный уксус с водой. Необходимо разбавить 2 ст. л. уксуса в 100 мл жидкости. Такой курс проводят несколько раз в год.
Народное лечение ускоряет период выздоровления. Если после применения лекарства боль и отеки не проходят, терапию народными средствами необходимо прекратить.
Средства для наружного применения
Мази, компрессы и примочки способствуют снятию покраснения, болей и воспаления, не так эффективно как внутреннее применение народных рецептов. Средства для наружного использования не вызывают побочных эффектов, они появляются, только если у пациента имеется непереносимость. При артрозе челюстно-лицевого сустава полезно принимать лечебные ванны с настоем из лопуха, горчицы и мяты. Ванны принимают по 20 минут ежедневно.
Для приготовления компресса возьмите 30 гр. овсяных хлопьев, залейте 500 мл кипятка и варите после закипания еще 10 минут. Кашу накладывают на марлевую повязку, и держат до полного остывания на больном суставе. Хорошим средством от артроза является сок капусты. Перед сном пораженный сустав протирают свежевыжатым соком капусты.
В пропорциях 1:1 смешивают сок чистотела и жидкий мед. Лекарство закапывают в нос, с той стороны, где болит челюсть. Этот способ лечения немного болезненный, но симптомы болезни пройдут через два дня. Кроме того, при отсутствии гнойного экссудата можно прогревать сустав солью или чистым речным песком, предварительно разогретыми на сковороде.
Стадии и симптомы
При артрозе височно нижнечелюстного сустава симптомы нарастают постепенно, от нестабильности сустава к выраженному ограничению подвижности вплоть до полной утраты функции. К характерным для любой формы остеоартроза признакам – суставным болям, тугоподвижности, крепитации – при артрозе ВНЧС присоединяется ряд специфических симптомов, особенно выраженных на поздней стадии. Это:
- явления парестезии (онемение и/или покалывания) в разных участках лица;
- головные боли, боли в области языка, глаз, ушей;
- снижение слуха, шум в ушах.
https://youtube.com/watch?v=DkQUm3QOXyM
На основании совокупности клинико-рентгенологических критериев в развитии артроза височно челюстного сустава выделяют 4 стадии.
- Стадия начальных проявлений характеризуется нестабильностью сочленения, на этом этапе начинается истончение хряща. Рентген выявляет умеренное сужение суставной щели, наиболее выраженное на участках максимальной нагрузки.
- Выраженные изменения – боль, ограничение подвижности челюсти, щелчки при движениях – появляются на 2 стадии. На рентгене видны признаки остеосклероза и разрастания костной ткани по краям мыщелкового отростка.
- Поздняя стадия с выраженным ограничением функций ВНЧС. Боли усиливаются, становятся постоянными, лицо часто асимметрично из-за смещения челюсти. Рот удается лишь слегка приоткрыть. Хрящ полностью разрушен, на снимке виден массивный остеосклероз и остеофитоз, мыщелковый отросток укорачивается, а ямка уплощается.
- Запущенная форма, остеоартроз переходит в фиброзный анкилоз, эластичная хрящевая ткань замещается соединительной, которая практически не позволяет совершать движения в суставе.
В раннем возрасте следствием прогрессирования остеоартроза может быть неоартроз. Так называют смещение суставной голоски и формирование ложного сустава. Он позволяет в несколько ограниченном объеме совершать вертикальные движения челюстью, так что жевательная функция сохраняется, способность разговаривать – тоже. Но такая патология у детей приводит к недоразвитию нижней челюсти, выраженной челюстно-лицевой деформации.
Особенности лечения
Лечение артроза челюстного сустава зачастую осуществляет не ревматолог (специалист по заболеваниям суставов), а стоматолог, либо оба специалиста. Как и при других видах остеоартроза необходимо изменить образ жизни, снизить нагрузку на сустав, отказаться от вредных привычек и придерживаться диеты. Специфическая особенность диеты при данной локализации артроза: можно употреблять только мягкую, жидкую, протертую пищу. Из медикаментов показаны НПВП и хондропротекторы, при болезненном напряжении мышц – миорелаксанты.
Наряду с медикаментозным и физиотерапевтическим показано ортопедическое или хирургическое лечение артроза челюстно лицевого сустава. Выбор метода зависит от стадии и этиологии заболевания. Направления ортопедического лечения:
- устранение нарушений контактов зубов верхней и нижней челюсти;
- восстановление нормальной формы, анатомической целостности зубных рядов;
- коррекция прикуса с помощью небных пластинок;
- использование ограничителей открывания рта для минимизации нагрузки на сустав и предупреждения более серьезных нарушений.
Методы хирургического лечения:
- удаление суставной головки;
- удаление внутрисуставного диска;
- замена суставной головки трансплантатом;
- эндопротезирование.
Челюстно-лицевой артроз занимает особое место в ряду невоспалительных заболеваний периферических суставов. К его развитию могут привести специфические местные факторы. Проявляется он не только симптомами, характерными для остеоартрозов любых суставов конечностей, но и рядом особых признаков.
Лечение этого заболевания назначается и осуществляется преимущественно стоматологами, важнейшую роль в нем играют ортопедические и ортодонтические методы. Пациент с запущенной формой артроза ВНЧС не может нормально ни питаться, ни общаться, а это очень важные функции. Нередко устранить проблему можно только хирургическим путем.
https://youtube.com/watch?v=rsp4rg9NVQU
Источник artroz-help.ru
Примечание. В этом блоке термин «остеоартрит» использован как синоним термина «артроз» или «остеоартроз». Термин «первичный» использован в его обычном клиническом значении.
Исключен: остеоартрит позвоночника (M47.-)
Включен: артроз более чем одного сустава
Исключено: двустороннее поражение одних и тех же суставов (M16-M19)
Исключены:
- артроз позвоночника (M47.-)
- ригидный большой палец стопы (M20.2)
- полиартроз (M15.-)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без других указаний.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Источник mkb-10.com
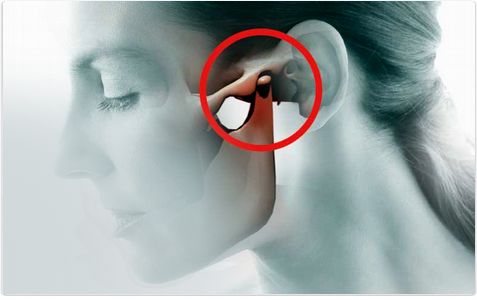
Строение и функции ВНЧС
Концы нижней челюсти разветвляются на два отростка – венечный и мыщелковый. Последний заканчивается головкой, которая имеет суставную поверхность. Головка нижней челюсти входит в суставную ямку, которая расположена внизу скулового отростка височной кости. В результате образуется сустав, который имеет несколько названий. Наиболее распространенное – височно-нижнечелюстной, по наименованиям костей, которые сочленяются. Также его называют челюстным, височно-челюстным, нижнечелюстным, челюстно-лицевым (поскольку челюсть относится к лицевому отделу черепа). А вот верхняя челюсть соединяется с соседними костями плотно, неподвижно, поэтому верхнечелюстного сустава не существует. Употребление такого названия, вероятно, связано с неправильной расшифровкой аббревиатуры ВНЧС.
Характеристики височнонижнечелюстного сустава:
- парный (левый и правый двигаются согласованно);
- комбинированный – разделен на 2 отдела внутрисуставным хрящом (мениском);
- мыщелковый;
- многоосный – позволяет совершать движения относительно 3 осей.
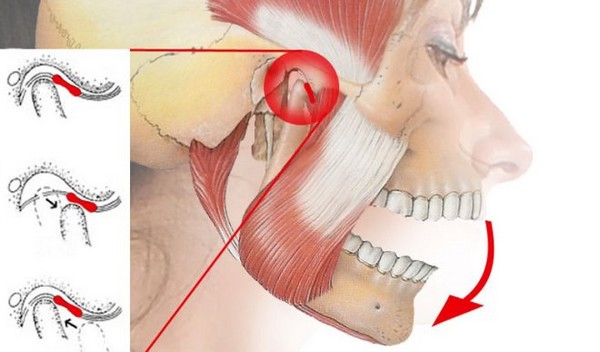
Благодаря комбинированному строению сустава нижняя челюсть может совершать такие движения:
- подниматься-опускаться (рот при этом закрывается и открывается);
- смещаться вперед-назад;
- смещаться в стороны при жевании.
Эти движения ограничиваются связками.
Диагностические мероприятия для постановки диагноза
В первый день обращения пациента в поликлинику врач проводит внешний осмотр височно-челюстного сустава. Последующим пунктом к постановке диагноза является пальпация болезненной области. Врач уточняет признаки заболевания, задает пациенту вопросы касательно предыдущих заболеваний воспалительного или инфекционного характера. Также лечащий доктор должен выяснить анамнез семьи, были ли такие симптомы у кого-либо из родителей или ближайших родственников (сестра, брат, бабушка, дедушка). Дальнейшее обследование проводится с помощью следующих визуализационных методов:
- магнитно-резонансная и компьютерная томография;
- реоартрография;
- фоноартрография.
Реоартрография оценивает полноту наполнения кровью мягких тканей. Этот способ диагностики дает возможность увидеть нарушение трофики. Фоноартрография необходима для записи графики звука, возникающего при работе сустава. В нормальном состоянии сустав не издает никаких звуков, если же имеются отклонения фоноартрография покажет увеличение амплитуды шума. При необходимости врач назначает томографию, также может понадобиться консультация других специалистов, например, хирурга-стоматолога, артролога, стоматоневролога. После прохождения всех докторов, лечащий врач ставит окончательный диагноз, и назначает лечение артроза височно-челюстного сустава.
Поделиться статьей:
Артрозы в МКБ
Заболевание, при котором происходят дегенеративно-дистрофические изменения тканей более чем одного сустава, классифицируется как полиартроз. В рамках этой рубрики (М15) дальнейшая классификация ведется по форме заболевания и его этиологии. Сюда относятся, в частности:
- генерализованный остеоартроз;
- полиартроз проксимальных межфаланговых сочленений (узлы Бушара);
- полиартроз дистальных межфаланговых сочленений (узлы Гебердена).
В отдельных рубриках рассматриваются болезни тазобедренного, коленного, первого запястно-пястного суставов (коксартроз – М16, гонартроз – М17 и ризартроз – М18). Артроз плечевого сустава объединен в одну рубрику с менее распространенными видами остеоартрозов, которые поражают суставы стопы, голеностопный, локтевой, лучезапястный, акромиально-ключичный и ряд других. Рубрика М19 так и называется: Другие артрозы. В МКБ-10 обязательным является деление до 4-значных подрубрик, внутри рубрики М19 выделяется 5 таких подрубрик.
Основание для классификации – этиология, в кодах она обозначается первой цифрой после точки:
- цифра 0 – первичный;
- цифра 1 – посттравматический;
- 2 – вторичный, за исключением посттравматического;
- 8 – другой уточненный;
- 9 – неуточненный.
Цифра 9 после точки используется, если изучение анамнеза и другие методы исследования не позволяют однозначно классифицировать артроз как первичный (идиопатический) или вторичный (вызванный установленной причиной).
загрузка…
Основные разновидности физиотерапии
При артрозе ВНЧС его лечение должно проходить при помощи методов физиотерапии. Используя все существующие способы терапии, пациент быстрее поправиться, боли пройдут, воспаление уменьшится. Физиопроцедуры, которые выполняют пациентам с данным заболеванием:
- Ультразвуковое лечение.
- Метод гальванизации.
- Озокерит.
- Лечебный массаж.
- Парафиновое лечение.
- Индуктотермия.
- Грязевая терапия.
- Иглорефлексотерапия.
- Электрофорез.
- Флюктуоризация.
- Терапия лазером.
Физиопроцедуры при диагнозе артроз челюсти уменьшают суставные шумы и функционирование сочленения. Выбор способа зависит от характера патологического процесса и стадии его развития.
Частота возникновения дегенеративной артропатии эпидемиология
Ранее считалось, что эта патология является болезнью пожилых, но многие факторы влияют на возникновение дегенеративной артропатии у женщин и мужчин молодого и среднего возраста. В возрасте 40 лет дегенеративно-дистрофическую патологию обнаруживают несколько чаще, образуется она из-за старения тканей хряща. У молодого поколения артроз челюстного сустава развивается из-за неспособности вынести большую нагрузку, и нарушения физиологической выносливости тканей.
Первичный вид патологии возникает у людей старше 35 лет, вторичная форма заболевания чаще обнаруживается у молодого поколения. Статистика показывает, что 30% людей подвержены риску возникновения патологий, связанных с опорно-двигательным аппаратом. В Министерстве здравоохранения отмечают, что количество пострадавших с таким диагнозом с каждым годом растет. Распространенность заболевания повышается из-за плохой экологии и ведения пассивного образа жизни. Чаще всего патология диагностируется у людей в возрасте 50–70 лет.
Лечение
Способы лечения могут варьировать от несложных рекомендаций по уходу за областью больного сустава и применения консервативных методов до инъекций и хирургического вмешательства. Большинство специалистов считают, что лечение следует начинать с консервативных (нехирургических) мер, прибегая к хирургическому вмешательству лишь в крайних случаях. Многие из перечисленных ниже методов дают наилучший эффект при комбинированном использовании. Прикладывание влажного тепла или холодных компрессов. Холодный компресс прикладывают на 10 мин. К соответствующей стороне лица и области виска. Затем выполняют несколько простых упражнений для разминки челюстных мышц, рекомендованных стоматологом или специалистом по ЛФК. После выполнения упражнений прикладывают теплое полотенце или салфетку к пораженной стороне лица. Эти процедуры повторяют несколько раз в день. Исключение твердой пищи. В питание включают продукты с мягкой консистенцией (йогурты, картофельное пюре, творог, супы, омлеты, рыбу, каши, вареные фрукты, овощи и бобовые). Продукты перед употреблением нарезают небольшими кусочками, чтобы уменьшить необходимость в пережевывании. Исключают твердые и хрустящие продукты (булочки с твердой коркой, сушки, сырую морковь), продукты, требующие длительного жевания (карамель, ириски), а также крупные куски пищи и фрукты, откусываемые широко раскрытым ртом. Прием лекарственных препаратов. Для облегчения боли и отечности можно использовать нестероидные противовоспалительные средства (НСПВП), например, аспирин или ибупрофен (адвил, мотрил, алив), отпускаемые без рецепта. Возможно, врач порекомендует повышенные дозы этих или других НСПВП или назначит другое лекарство – например, наркотический анальгетик. Для снятия напряжения челюстных мышц (в особенности при бруксизме или привычке стискивать зубы) могут быть назначены миорелаксанты. Для уменьшения стресса (который в некоторых случаях расценивается как усугубляющий фактор при дисфункции ВНЧС) можно использовать успокоительные средства. Снятию или облегчению боли также способствует прием малых доз антидепрессантов. Миорелаксанты, успокоительные средства и антидепрессанты отпускаются только по рецепту врача. Лечение низкочастотным лазером. Используется для облегчения боли и снятия воспаления, а также для увеличения объема движений в шейном отделе и амплитуды открывания рта. Ношение ортопедической шины (сплинта) или капы. Сплинт и назубная капа представляют собой пластиковые насадки, надеваемые на верхние и нижние зубы. Они препятствуют смыканию зубов, что уменьшает негативные последствия от стискивания или скрежетания зубами. Кроме того, они способствуют коррекции прикуса, удерживая зубы в наиболее правильном и наименее травматизирующем положении. Основным различием между сплинтом и капой является то, что капа надевается только на ночь, а сплинт носится постоянно. При необходимости ношения капы врач обсудит с вами, какой именно тип капы вам требуется. Ортопедическое и ортодонтическое лечение. Замена отсутствующих зубов, установка коронок, мостов или брекет-системы для выравнивания режущих поверхностей зубов или коррекции прикуса. Ограничение движений сустава. Рекомендуется как можно реже зевать и свести к минимуму жевательные движения (особенно употребление жевательной резинки и мороженого), а также избегать максимальных движений сустава (как при крике и пении). Не рекомендуется подпирать подбородок ладонью или держать телефонную трубку зажатой между плечом и ухом. Правильная осанка способствует облегчению боли в шейно-лицевой области. Для уменьшения напряжения челюсти следует по возможности держать рот чуть приоткрытым. В дневное время предупредить стискивание зубов или скрежетание ими помогает прокладывание кончика языка между зубами. Обучение технике релаксации помогает уменьшить напряжение челюстных мышц. Проконсультируйтесь со стоматологом относительно необходимости лечебной физкультуры или массажа. Подумайте об использовании методик снятия стресса, например метода биологической обратной связи (БОС).
Причины, вызывающие артроз ВНЧС
Сегодня врачи выделяют ряд основных причин, способных спровоцировать появление и развитие артроза ВНЧС:
- Инфекционное заражение тем или иным путем
- Проблемы с эндокринной системой
- Сбои в работе метаболической системы
- Выпавший один или несколько зубов
- Травмы челюсти
- Воспаления в тех местах, где соединяются суставы
Как правило, артроз ВНЧС возникает, если соединяются несколько факторов из этого списка, однако иногда он может возникнуть и только на фоне одного, например, воспаления или травмы. Также на возникновение артроза ВНЧС влияет неправильное питание, особенно пища с обилием химических ароматизаторов и консервантов.
Механизм развития заболевания
Вся суть патологического процесса сводится к закономерным процессам нарушения питания сустава, что приводит к его регулярной травматизации, снижает способность к регенерации и устойчивости к повреждениям. Одновременно с суставными хрящами поражается и связочный аппарат вместе с мышцами.
Толчковых факторов для развития этого непростого суставного заболевания достаточно много. Они включают в себя длительно действующие предрасполагающие факторы, при которых регенеративные процессы и нормальное питание тканей снижается со временем, запуская цепь необратимых реакций, вызывающих артроз челюсти с характерными для него симптомами, который требует незамедлительного лечения.
Основные причины развития артроза ВЧНС:
- Травмы;
- Врожденные нарушения челюстно-лицевых пропорций;
- Длительные или частые артриты (непосредственное воспаление височно-челюстного сустава);
- Нарушения прикуса;
- Низкокачественные зубные протезы;
- Полное или частичное отсутствие зубов;
- Челюстно-лицевые хирургические вмешательства;
- Изменения гормонального фона в период менопаузы;
- Генетическая предрасположенность;
- Другие артрозы;
- Длительно открытая ротовая полость (частые визиты к стоматологу, протезирование);
- Некачественное пломбирование зубов, приводящее к асимметрии в работе сустава;
- Бруксизм — ночное неосознанное скрежетание зубами, приводящее к постепенному стиранию зубной эмали.

Виды и степени заболевания
Выделяют две формы заболевания в зависимости от происхождения: первичная и вторичная. Первичная форма дегенеративной артропатии носит генерализованный характер, что означает множественное поражение суставов. Вторичный вид заболевания связан с ранее полученной травмой или болезнью. Поражением моноартикулярное. Врачи выделяют 4 степени развития дегенеративно-дистрофической патологии:
- При первой степени наблюдается небольшая нестабильность в суставе.
- На второй стадии патологии появляются более выраженные изменения, симптомы становятся сильнее, сопровождаются склерозом и оссификацией мыщелкового отростка нижней челюсти.
- Третьей степени характерна начинающаяся дегенерация хрящевой ткани, появляются остеофиты и уплощение суставной ямки.
- Последняя степень — четвертая, при ней начинает разрастаться фиброзная ткань.
Артроз челюстно-лицевого сустава различают по способу течения. Острое и хроническое течение бывает при этом заболевании. В медицинской практике различают еще два вида заболевания: склерозирующий и деформирующий. При первом виде отмечается склероз кортикальных пластинок суставных костных поверхностей. Склерозирующий тип заболевания характеризуется сужением щелей между суставами. Деформирующий тип дегенеративного заболевания проявляется уплощением суставной ямки, головки и бугорка.
