Отличительные черты артрита и ревматоидного артрита
Существует ошибочное мнение об одинаковости ревматического и ревматоидного артритов. Это 2 абсолютно разные болезни, общее у них одно — суставный синдром. Форма ревматического артрита считается простым недугом, а форма ревматоидного заболевания содержит в себе многопроцессорное поражение организма.
Отличие этих 2-х болезней в том, что появление ревматического артрита скрывается в ревматизме, который появляется как следствие ангины или гриппа. Опасен он тем, что поражает сердечный клапан, появляется риск порока сердца. При правильном лечении антибиотиками эффект виден через несколько дней.
А при выявлении заболевания ревматоидного характера все происходит намного сложнее, потому что нет точной причины, которая провоцирует появление этого заболевания — она неизвестна. Развитие признаков происходит дольше и более постепенно, чем при ревматическом артрите.
Основными признаками, которые характеризуют отличие, являются:
- Ревматический вид болезни имеет обратимое течение. При прогрессирующем развитии болезни возникают: миокардит, пороки сердца.
- Ревматоидный вид заболевания. Течение болезни медленное, хроническое. Поражаются и деформируются кости и суставы.
- Ревматоидный вид заболевания поддается лечению народными средствами. Поражение суставов хорошо лечится компрессами, мазями со скипидаром или ядом змеи, Ревматическое проявление болезни следует лечить только медицинскими препаратами, которые уничтожают инфекционных возбудителей этой болезни, нетрадиционная медицина не дает стойких и эффективных результатов.
При любой суставной боли лучше обратиться к врачу, а не ставить диагноз самостоятельно.
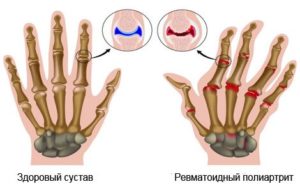
Артрит – воспалительное поражение суставов. Недуг поражает пальцы рук, ног, коленные, локтевые, голеностопные суставы. В молодом возрасте развивается ревматизм, в старшем (от 40 лет) – ревматоидный артрит. В чем проявляются отличия ревматического артрита от ревматоидного, расскажет статья.
Особенности классификации полиартрита
 Начало артрита может быть подострым с размытой симптоматикой. В случае острого старта воспаления чаще всего страдают лучезапястные суставы рук, а также сочленений пальцев. Острую фазу заболевания обычно диагностируют при активной выраженности специфических признаков, которые отличаются в зависимости от типа ревматоидного полиартрита.
Начало артрита может быть подострым с размытой симптоматикой. В случае острого старта воспаления чаще всего страдают лучезапястные суставы рук, а также сочленений пальцев. Острую фазу заболевания обычно диагностируют при активной выраженности специфических признаков, которые отличаются в зависимости от типа ревматоидного полиартрита.
Воспаление при любом типе артрита возникает на основе аутоиммунного сбоя, запускающего продуцирование организмом аутоантител. Действие этого типа белков направлено против собственной синовиальной мембраны, от чего зависит тяжесть течения болезни, разрушающей сустав и ведущей к инвалидности.
Серонегативный тип недуга
Этот вид заболевания диагностируют чаще всего на ранней стадии развития артрита, когда в крови еще отсутствует ревматоидный фактор. Поэтому своевременная терапия серонегативного полиартрита дает надежду на положительный прогноз, но характеризуется неприятными признаками:
- длительных (ноющих) болей с опуханием суставных сочленений;
- нарушениями функционирования пораженного сустава;
- различными типами деформаций суставного механизма;
- анемией, ознобом, а также снижением массы тела;
- мышечной атрофией, увеличением лимфатических узлов;
- повышенной потливостью при субфебрильной температуре.
Чаще всего ревматоидный процесс этого типа распространяется по крупным суставным соединениям коленей и локтей, тазобедренной зоны. В медицинской практике зафиксированы истории болезни, когда симптомы юношеского полиартрита были диагностированы у детей до 15 лет. Такому типу артрита с поражением шейного отдела и суставов челюсти подвержены девочки.
Серопозитивная патология
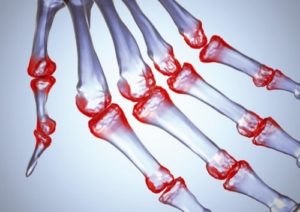
Прогресс ревматоидного полиартрита медики связывают с влиянием вирусных агентов или бактерий. Если серонегативный вид недуга иногда диагностируют в юношестве, то серопозитивную форму патологии чаще обнаруживают после 40 лет. Результатом воспалительного процесса становится наполнение синовиальной сумки экссудативным веществом. При этом анализ крови показывает присутствие ревматоидного агента при следующих симптомах:
- утреннее и вечернее лихорадочное состояние при нормальной температуре тела;
- суставные боли с онемением конечностей, боли по области сердца;
- признаки скованности движения конечностей сутра;
- отечность суставных тканей с внезапным повышением температуры;
- ощущение постоянной дрожи во всем теле, синева пальцев.
На финальной стадии болезни иммунная агрессия распространяется не только на воспаленные ткани суставов, но разрушает сосудистую и кровеносную системы. Ситуация при ревматоидном серопозитивном варианте осложняется развитием воспалений внутренних органов с переходом артрита в стадию полиартрита.
Стадии прогрессирования недуга
- Начальному этапу ревматоидного артрита сопутствует скудная симптоматика, но мелкие суставы уже затронуты изменениями, а ткани начинают утолщаться. Незначительной отечности без болевых ощущений больные обычно не придают особого значения. Изменений со стороны внутренних органов еще не наблюдается, но присутствует скованность конечностей после долгого покоя.
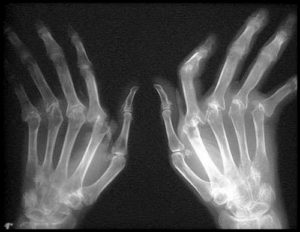
- На втором этапе прогрессирования болезнь сигнализирует истончением костей с образованием эрозий, хрящевая ткань подвергается деформированию. Это отчетливо просматривается на рентгеновских снимках. Хорошо заметной отечности суставов рук и ног сопутствуют признаки мышечной атрофии, сильный синдром боли.
- При развернутом течении полиартрита воспаление с уплотнением синовиальной мембраны затрагивает оболочку сустава, разрушая его структуру . На этом этапе опухшие кисти рук обездвиживаются, отклоняясь по сторонам. Из-за плоскостопия (нижние конечности) усложняется ходьба при повышенной угрозе вывиха.
- Вступление ревматоидного артрита в последнюю стадию характеризуется полной потерей хрящевой ткани, исчезновением синовиального секрета. Подвижность деформированного сустава приводит к сращиванию костных структур с полной потерей подвижности.
Лечение рассеянного склероза
К сожалению, современная медицина бессильна против данного заболевания, и вылечить его полностью невозможно на сегодняшний день. Между тем, рассеянный склероз совместим с активной жизнедеятельностью. По всему миру есть множество людей, которые живут с данным диагнозом. Чтобы поддерживать жизнедеятельность организма, необходимо принимать лекарства и придерживаться здорового образа жизни.
Так как происходит поражение иммунной системы человека, представляется необходимым принимать противовирусные препараты всех видов, например, для профилактики гриппа рекомендуется принимать Ремантадин или Арбидол, для профилактики вирусов иммунодефицита есть препарат Трувада.
Так же обязательно принимать препараты для поддержания уровня некоторых гормонов в организме
Особенно надо обратить внимание на Глюкокортикоидные препараты, так как они оказывают противовоспалительное, противоаллергическое и противошоковое воздействие
Лечение при рассеянном склерозе
Широко распространенным видом лечения рассеянного склероза является плазмаферез. Для допуска к данной процедуре необходимо сдать некоторые анализы: ОАК, общий белок, кровь на ВИЧ, на RW, на содержание гепатитов. Так же стоит проверить свертываемость крови. Очищение крови способствует комплексному лечению осложнений от рассеянного склероза.
Ещё одним необходимым компонентом лечения рассеянного склероза является физиотерапевтическое лечение. Широкий спектр его видов позволяет воздействовать на наиболее болезненные места организма. Однако данная процедура имеет свои противопоказания, поэтому назначают её отнюдь не всем больным. Самыми распространенными видами физиотерапевтического лечения являются: СМТ физиотерапия, УВЧ физиотерапия, физиотерапия магнитом, светолечение, электрофорез, теплотерапия и другие.
Помимо медицинского вмешательства важную роль в процессе лечения рассеянного склероза является поддержание здорового образа жизни. Придерживаясь следующих правил вы не только усилите способность организма противостоять заболеванию, но и улучшите общее состояние организма.
Течение рассеянного склероза
- Необходимо правильно питаться. Специальной диеты при рассеянном склерозе нет, но следует придерживаться следующих правил. Рекомендуется есть только легко пережевываемую пищу, например, пюре. Исключить из рациона следует жирное и мучное, и включить побольше продуктов с высоким содержанием витаминов (A, группа B, C и т.д.) и микроэлементов.
- Не употреблять алкогольсодержащих напитков, так как алкоголь негативным образом сказывается на жизнедеятельности организма.
- Бросить курить, так как курение, так же, как и алкоголь, может спровоцировать осложнение.
- Вести активный образ жизни, заниматься различными видами спорта и, при этом, не перегружать организм. Занятие спортом – всегда полезно, а в особенности для поддержания тела в период заболевания. Главное здесь — составить правильный график занятий и распределить нагрузку. Так, весьма полезными могут быть велосипедные поездки, занятие на беговой дорожке и плавание.
- Держать своё ментальное здоровье под контролем. Огородить себя от внешних раздражителей и держать своё настроение в тонусе.
- Чаще быть на свежем воздухе. Организм должен получать необходимую дозу свежего воздуха и солнечного света.
Подводя итог, выделим её ключевые тезисы:
- рассеянный склероз – до конца неизлечимое аутоиммунное заболевание;
- встречается чаще у молодых людей и людей среднего возраста;
- диагностировать заболевание крайне сложно, и лучше это сделать на ранних стадиях;
- имеет тяжелые последствия для организма в целом;
- для поддержания жизнедеятельности больным следует принимать ряд лекарств.
Есть ли разница в лечении
Независимо от вида артрита пациенту рекомендовано проведение симптоматической терапии. Больному делают назначение препаратов в виде мазей и кремов, которые обладают противовоспалительным эффектом. Также рекомендуется прием медикаментов, с помощью которых обеспечивается снятие болевого синдрома. Это позволяет облегчить состояние пациента.
При патологиях суставов рекомендовано проведение этиотропной терапии, с помощью которой проводится борьба с причинами болезни. Если у пациента протекает ревматизм, то для его лечения рекомендовано применение антибиотиков. С их помощью проводится борьба с возбудителем заболевания. Для обеспечения эффективного лечения инфекции рекомендован прием медикаментов в течение 10 дней.
Для достижения максимально высокого терапевтического эффекта рекомендован прием аспирина. Он обладает противовоспалительным, жаропонижающим и обезболивающим эффектом. Медикамент должен прописываться врачом, так как он обладает определенными противопоказаниями. При язве желудка и двенадцатиперстной кишки применение медикамента строго запрещается. При беременности и повышенной кровоточивости препарат не используется. Для того чтобы подавить стрептококковый возбудитель, рекомендовано применение антибактериальных медикаментов:
- Цефадроксила;
- Амоксициллина;
- Бензатинпенициллина.
Производство антибиотиков осуществляется в различных лекарственных формах, что предоставляет возможность выбора наиболее приемлемого варианта для пациента. Больным рекомендовано введение внутривенных и внутримышечных инъекций. В некоторых случаях уколы вводятся непосредственно в полость сустава. Для перорального приема изготавливаются таблетки, суспензии и капсулы. Для обеспечения местного воздействия наносятся лекарства в виде мазей, гелей и кремов.
При ревматоартрите пациенту рекомендовано назначение комплексной терапии. Для борьбы с воспалительным процессом рекомендовано применение стероидных и нестероидных противовоспалительных препаратов. С целью восстановления структуры и функций хряща рекомендовано применение хондропротекторов. Пациентам делают назначение биологических агентов, действие которых направлено на укрепление иммунной системы. С целью улучшения общего состояния при патологическом процессе рекомендовано назначение физиотерапевтических процедур. Больному рекомендуется придерживаться правил рационального питания.
 Лечение патологий
Лечение патологий
Если заболевание диагностируется на ранних этапах, то рекомендуется использовать противовоспалительные препараты, с помощью которых обеспечивается снятие болезненности и облегчение движений больного. Также рекомендован одновременный прием хондропротекторов, которые подбираются врачом в соответствии с особенностями протекания патологического процесса.
https://youtube.com/watch?v=pLY4R2ib3mQ
Ревматизм и ревматоартрит – это заболевания суставов, которые характеризуются наличием большого количества отличительных особенностей. Их рекомендовано учитывать, что позволит доктору поставить правильный диагноз. Таблица указывает на отличия патологий, поэтому ею рекомендуется воспользоваться для назначения действенной терапии. Так как болезни имеют разные причины развития, то схема их лечения отличается.
Медикаментозное лечение острых приступов
 Назначить препараты поможет вам ваш лечащий врач
Назначить препараты поможет вам ваш лечащий врач
Чтобы устранить остаточные вещества после стрептококковой инфекции, необходимо в течение 10 дней перорально принимать «Феноксиметилпенициллин» или «Бензатин пенициллин».
Затем, лечение ревматического артрита направляется на снятие симптомов
Важно соблюдать постельный режим, поскольку он уменьшает боли в суставах, и снижает сердечную нагрузку
Длительность постельного режима зависит от показателей. Маркеры воспаления (лейкоциты, тромбоциты, СОЭ, температура) должны быть снижены до определенного уровня.
Длительный постельный режим, особенно у детей или подростков, создает проблемы скуки и депрессии, которые должны быть предусмотрены.
У некоторых пациентов, особенно в раннем подростковом возрасте, развивается молниеносная форма сердечной недостаточности с выраженной митральной регургитацией, а иногда и сопутствующей аортальной. Если сердечная недостаточность не реагирует на медикаментозное лечение, требуется замена клапана.
Стоит отметить, что радикальных методов, чтобы вылечить ревматический полиартрит, не существует.
Лечение полиартрита нестероидными противовоспалительными препаратами
Нестероидные противовоспалительные препараты (НПВП) и анальгетики должны использоваться в качестве симптоматической терапии только в комбинации с БПВП. Эти агенты не оказывают влияние на остановку прогрессирования заболевания.
Если длительно лечить ревматический полиартрит НПВП, можно заполучить гастрит, язвенную болезнь, гипертонию, почечную недостаточность.
Большинство из них действуют как анальгетики. Перечень НПВП, назначаемых при заболевании:
- Ацетаминофен;
- Диклофенак;
- Аспирин;
- Ибупрофен и другие.
Чаще всего назначают Аспирин в кишечнорастворимой форме при артрите, лечение облегчает симптомы артрита быстро и оперативно. В течение 24 часов лекарство помогает подтвердить диагноз.
При не правильном употребление Аспирина может возникнуть токсичный эффект:
- рвота;
- тошнота;
- ацидоз.
Кроме того, он вызывает шум в ушах и временную глухоту, если его концентрация в крови превышает допустимую норму. Аспирин следует продолжать принимать до тех пор, пока СОЭ не снизиться до нужных показателей.
При возникновении интоксикации, обратитесь к врачу за консультацией, чтобы сменить препарат.
Селективные ингибиторы ЦОГ-2, такие как Целекоксиб и Рофекоксиб, характеризуются низким риском желудочно-кишечных эрозий и язв. Недостаток новых агентов заключается в повышенном риске сердечно-сосудистых осложнений для пациентов, принимающих эти препараты.
https://youtube.com/watch?v=QH2HGJ17N5s
Роль глюкокортикоидов и кортикостероидов в лечении болезни
Глюкокортикостероиды (ГКС) используются для того чтобы подавить воспаление и сохранить суставы. Их часто назначают в начальных этапах развития или при очередной вспышке в качестве временной помощи, и в получении контроля над болезнью.
Из-за их долгосрочных побочных эффектов, глюкокортикостероиды нельзя принимать постоянно. В пролонгированных формах, они используются для внутрисуставных инъекций. ГКС в высоких дозах назначают для лечения угрожающей жизни болезни, например, при ревматоидном васкулите. Их разрешено применять для контролирования развития патологии во время беременности, когда большинство других препаратами противопоказано.
Кортикостероиды производят более быстрое облегчение симптомов, чем аспирин и другие НПВП. Нет доказательств, что долгосрочное использование стероидов полезно. В острой фазе ревматического полиартрита назначают Преднизолон. Принимать препарат следует до тех пор, пока СОЭ не придет в норму.
Ревматоартрит и ревматический артрит разница симптоматики
В соответствии с клиническими проявлениями каждое из заболеваний характеризуется наличием своих клинических особенностей. В зависимости от этого можно определить, чем отличается ревматизм от ревматоидного артрита. В этом случае нужно учитывать один аспект. На проявление симптоматики влияют индивидуальные особенности пациента и способность его организма противостоять болезни. Диагностика патологических процессов должна основываться не только на осмотре пациента и сборе анамнеза, но и на использовании инструментальных методик. В этом случае важную роль играет дифференциальный тип диагностики. Это позволяет правильно определить заболевание и назначить действенное лечение.
Первые признаки
Ревматизм – это реактивный тип заболевания, которое характеризуется стремительным развитием. Пациенты жалуются на возникновение острых болезненных ощущений, что объясняется выраженным воспалительным процессом. Перед развитием патологического процесса у пациента диагностируется заболевание инфекционного характера, которое может поражать суставы. Это основное отличие заболевания от ревматоартрита.
Такой тип заболевания сопровождается покраснением и острой болью в одном или нескольких суставах. Больные жалуются на возникновение слабости и повышенной утомляемости даже при выполнении привычных дел. При патологии наблюдается повышение температуры тела. Во время движений происходит увеличение выраженности болевого синдрома.
Ревматизм тоже поражает суставы. Отличать его рекомендуется по тому, что заболевание развивается медленно. Больные жалуются на постепенное возникновение боли в одном или нескольких мелких суставах. Патологический процесс сопровождается воспалением в суставах, что приводит к местному повышению температуры тела. При этом диагностируется отсутствие лихорадки. По истечению нескольких месяцев при отсутствии грамотного лечения наблюдается поражение крупных суставов.
Ревматизм имеет более опасные первые признаки, но его с легкостью можно вылечить. Ревматоидный тип заболевания характеризуется медленным развитием, но заболевание трудно поддается лечению.
Ревматоидный артрит сравнительная характеристика
Патология относится к артритам хронического типа. В чем разница между ревматическим и ревматоидным артритом – вторая патология отличается поражением суставов с обеих сторон тела и аутоиммунной этиологией. Это яркая отличительная особенность заболевания, помогающая поставить точный диагноз, в совокупности с другими признаками недуга.
Развивается ревматоидный артрит в результате аутоиммунных процессов в организме, причиной становится, как и при ревматическом, инфекция, но другого рода. Сбой происходит при попадании в организм инфекционных агентов, разрушающих правильное функционирование иммунных процессов. В результате возникает поражение суставов иммунными комплексами антител, которые борются против самих себя.
Ревматоидный артрит отличается от ревматического не только характером протекания и причинами возникновения, но и прогнозом лечения. Последнее заболевание поддается терапии намного легче и имеет благоприятные прогнозы при своевременности лечения. Первая болезнь нередко провоцирует серьезные осложнения, приводит к инвалидности пациента.
Заболевают в основном люди, старше 40-50 лет. Толчком для возникновения ревматоидной патологии могут стать:
- Генетическая предрасположенность;
- Инфекционные заболевания (вирус краснухи, герпеса, гепатит любой группы, вирус Эпстайна-Барра).
Симптоматика
Если ревматический артрит развивается стремительно, то ревматоидный имеет постепенное нарастание воспалительного процесса, симптомы маловыраженные. Поражению подвергаются изначально мелкие суставы, потом крупные.
Описать точные симптомы ревматоидной болезни тяжело, они зависят от ряда факторов:
- Тяжести протекания недуга;
- Наличия или отсутствия осложнений;
- Локализации очага воспаления;
- Обратимости процесса;
- Наличия патологических изменений.
Заболевание имеет латентную фазу, когда признаки либо скрыты, либо представляют расплывчатую картину. Пациенты жалуются на общее недомогание, ломоту в суставах, потливость, мышечные боли, снижение веса, незначительное повышение температуры тела.
Ревматоидный артрит, как и ревматический, может иметь подострое и острое начало развития. При острой форме у больного проявляются:
- Боль в суставах и мышцах;
- Лихорадка;
- Утренняя скованность движений.
Существенным отличием так же являются наличие деформации суставов, поражение мелких суставов стоп, осложнения в виде контрактуры, анкилозы.
Диагностические методы
Для определения ревматоидного поражения ортопеды используют аналогичные исследования. При серьезно протекания недуга к ним добавляются магнитно-резонансная томография, проведение ревмапробы (определение наличия ревматоидного фактора).
К стандартным методам диагностирования относятся:
- Анализ крови (ревмапроба, количество лейкоцитов, уровень СОЭ);
- Рентгенография (отличительные деформации суставов на снимке);
- Забор синовиальной жидкости (при ревматическом поражении присутствуют мононуклеары и фибрин, при ревматоидном – снижение глюкозы, повышенный белок, жидкость мутная, желтоватого оттенка);
- МРТ (помогает определить стадию, степень поражения).
Терапия будет зависеть от степени поражения суставов, наличия осложнений. Лечение так же должно быть комплексным. В него входит прием медикаментов, физиотерапия, соблюдение диеты.
Из медикаментов врачи в стандартной схеме лечения прописывают противовоспалительные препараты, кортикостероиды, НПВС (нестероидные противовоспалительные средства), иммунодепрессанты.
Лекарственную терапию следует сочетать с физиотерапией, ЛФК, изменением режима питания. При запущенных формах болезни рекомендована операция по замене больного сустава. Также важны профилактические меры. Они аналогичны ревматическому поражению суставов.
Ревматический и ревматоидный артрит — два противоположных по характеру протекания и причинам возникновения недуга. Объединяет патологии наличие воспалительного процесса в суставах, схема лечения, методы диагностики.
Довольно часто ревматоидный и ревматический артрит воспринимаются как одна болезнь, так как имеют очень похожую симптоматику. Но у патологий много отличий, которые связаны с механизмом развития и негативными изменениями, что затрагивают суставы. Для того чтобы понять какие именно нарушения происходят в суставной структуре, нужно научится различать болезни друг от друга.
Сущность артрита и его особенности
Эта болезнь является самым частым заболеванием суставов, по своему характеру — воспалительный процесс. Приводит к деформированию сустава. Чаще всего под поражение попадают руки, стопы и коленные, локтевые суставы. Болезнь, у женщин встречается чаще, чем у мужчин, бывает, что патология обнаруживается у детей.
Наиболее частыми причинами появления недуга можно назвать инфекционные заболевания. Люди, которые перенесли простуду, автоматически попадают в зону риска. К этой зоне относятся туберкулезники, диабетики.
Следующая причина — перенесенные травмы, операции на суставах. Артрит часто возникает в местах оперативного вмешательства или сильных ушибов.
Со счетов нельзя сбрасывать и наследственные заболевания суставов. Это не говорит о том, что заболевание может передаться по наследству, но строение суставов заложено генетически.
К факторам, вызывающим появление такого заболевания, следует отнести: большой вес, постоянные переохлаждения, курение, слабый иммунитет.
Во время ревматического типа поражения, можно наблюдать различные симптомы, но общая картина такая: сердечная, смешанная, нервная, суставная.
При ревматизме практически всегда поражается сердце, но причиной такому осложнению становится тонзиллит, гайморит. Симптомы ревматического вида патологии появляются через 14 дней после болезни, или после сильного переохлаждения. Если инфекция находится в организме человека, то обострение ревматизма приходится на момент переохлаждения организма. Причиной обострения заболевания могут служить нервные потрясения и сильное переутомление.
У детей симптомы ревматического недуга протекают так же, как у взрослых, чаще всего, как результат перенесенной простуды или реакция на прививки.
К симптомам можно отнести любое воспаление в области суставов:
- Отечность и покраснение кожи возле сустава.
- Болевые ощущения при длительных нагрузках.
- Появление жара, но только как проявление острой формы.
- Скованные движения.
Такое заболевание можно условно разделить на острый и хронический. Очень трудно определить, какой из них опаснее для человека, острый определить легче, хронический может развиваться долгие годы.
Медицина разделяет артриты на инфекционный (болезнь появляется как следствие перенесенной инфекции), вид ревматоидный (поражает мелкие суставы и ткани соединения). Есть еще остеоартрит, что означает изношенность хрящевой ткани.
