Мази, содержащие растительные компоненты
Довольно часто применяются мази на растительной основе. Такие мази идеальны для больных с непереносимостью лекарственных химических веществ. Лечение должно быть комплексным и дополняться соблюдением диеты, физиотерапевтическими методами лечения.
Использование мазей не заменяет прием медикаментов от подагры внутрь.
Фулфлекс
Одним из самых популярных препаратов данной группы является «Фулфлекс».
Данное средство обладает выраженными противовоспалительным, противоотечным и анестезирующим (обезболивающим) эффектом. Этот медикамент не только снимает симптомы заболевания, но и благотворно влияет на устранение причины подагры.
Наносить мазь необходимо 2 раза в сутки. Благодаря содержанию в мази лекарственных растений «Фулфлекс» считается эффективным помощником в борьбе с этим недугом. Данный препарат назначают на различных этапах развития болезни.
Березовый экстракт
Характеризуется мочегонным эффектом, экстракт мартини обладает противовоспалительным и противоотечным эффектами. Побочных действий данная мазь не имеет. Однако не рекомендуется ее применение беременными женщинами, так как данное средство стимулирует сокращение матки.
Также компоненты такой мази могут выделяться с грудным молоком, поэтому противопоказаны кормящим мамам. Не рекомендуется применение данного медикамента детьми возрастом до 14 лет. Данное лекарственное средство выпускается и в виде капсул для внутреннего использования.
Лечение подагры медикаментами
Медицинские препараты в лечении подагры используются практически на каждом этапе.
Нестероидные противовоспалительные препараты. Эти лекарства действую сразу в нескольких направлениях, эффективно снимая боль, устраняя отеки и жар, купируя воспаление. Наиболее распространенные препараты из этой группы:
- Диклофенак,
- Индометацин,
- Ибупрофен,
- Мелоксикам,
- Найз.
Все они имеют различные активные вещества в составе, какие именно подойдут лучше, оценивает всегда врач в индивидуальном порядке. Следует помнить, что эти лекарства вызывают целый ряд побочных явлений, потому лечение всегда нужно проводить под медицинским надзором. Самостоятельно повышать дозировку или увеличивать длительность курса лечения категорически запрещено.
Нужно помнить, что диклофенак, индометацин, найз и другие подобные лекарства выпускаются также в форме мазей и гелей для наружного применения. Если они используются одновременно с таблетками, содержащимися это же активное вещество, дозировка соответственно возрастает.
Нестероидные препараты не так опасны, как стероидные или антибиотики, но тоже могут вызвать серьезные осложнения, со стороны пищеварительной системы в первую очередь.
Кроме того, негативно влияют при подагре препараты, содержащие ацетилсалициловую кислоту – она препятствует выведению уратов из организма. Очень популярен, если изучить отзывы, такой препарат нового поколения, как Колхицин. Пациенты, страдающие даже запущенной формой подагры, уже на следующий день после начала курса лечения чувствуют значительное облегчение.
Можно его использовать и для профилактики болезни, но с очень большой осторожностью. Если отмечаются побочные явления, врач уменьшает дозировку или же подбирает другие лекарства
Анальгетики. Нестероидные противовоспалительные лекарства снимают боли, но если они очень сильные, в медикаментозное лечение могут быть дополнительно включены и анальгетики. Схему приема медикаментов тогда составляет и корректирует только врач. Как только состояние пациента улучшается, какой-то один из видов лекарств убирают.
Средства, способствующие рассасыванию и выведению солевых отложений. Это:
- аллопуринол,
- тиопуринол,
- милурит,
- олоротовая кислота.
Они снижают синтез мочевой кислоты в организме, препятствуют отложению солей и таким образом препятствуют развитию заболевания. Соли лучше растворяются и выводятся, самочувствие пациента существенно улучшается.
Некоторые из этих препаратов могут приниматься длительное время. Поэтому, даже когда острый приступ подагры миновал и диклофенак, индометацин, ибупрофен, найз или мелоксикам больше не назначаются, в программе лечения остаются аллопуринол или тиопуринол.
Параллельно принимаются лекарственные средства, стимулирующие работу почек – это способствует быстрому избавлению от солевых отложений и препятствует их дальнейшему образованию.
Антибиотики необходимы, если болезнь сопровождается инфекциями. Это могут быть уколы или таблетки системного действия. Обязательно следует принимать в этот период витамины для нормализации обмена веществ и поддержания иммунитета.
Димексид применяется наружно для компрессов, лечение дополняют классические медикаменты при подагре – мовалис, дексаметазон, дипроспан.
Народные методы
Приготовить обезболивающие средства можно и дома, используя то, что найдется под рукой. Вот несколько рецептов.
Желатин
Это вещество многие используют в процессе приготовления различных блюд. Однако мало кто догадывается о том, что оно имеет лечебные свойства.
Желатин участвует в восстановлении хрящей, делает суставы более эластичными и подвижными.
Применяется для приготовления компрессов на ночь:
- 1 ч.л. вещества выкладывается на марлю, предварительно смоченную в воде.
- Компресс необходимо приложить к пораженному участку тела и закрепить с помощью полиэтиленовой пленки.
Курс лечения составляет 7 дней.
Также желатин используется для изготовления настойки. Необходимо залить немного вещества половиной стакана воды (125 мл). Пусть постоит до тех пор, пока ингредиент не набухнет. После долить еще столько же воды, размешать. Настойку пить примерно месяц перед последним приемом пищи.
Чеснок
Побороть боли поможет чеснок. Он нормализует циркуляцию крови в больном месте и помогает выводить скопившиеся в организме вредные вещества.
Для приготовления средства нужно взять 400 г чеснока и измельчить с помощью мясорубки. После переложить в глубокую посудину и залить растительным маслом. Хорошенько перемешать и выложить на марлю, чтобы масло стекло. Через 8-10 часов добавить лимонный сок. Принимать лекарство по 1 ч.л. перед каждым приемом пищи, растворяя его в молоке.

Лавровый лист
Как и чеснок, помогает очистить организм от избытка мочевой кислоты. Используется для приготовления настоя. 4 г листочков необходимо залить 300 мл воды, вскипятить и дать настояться в течение 4 часов. После процедить. Пить на протяжении дня каждый час. В процессе приготовления лучше использовать эмалированную посуду.
Настойка коровяка на водке
2 ст.л. коровяка скипетровидного соединить с 500 мл водки. Поставить в темное место на 14 дней. После втирать в пораженный участок тела.
Рецепт с дрожжами
100 г обычного пшена превратить в муку. Смешать его с 1 ч.л. соли и дрожжей. Добавить в смесь воды до консистенции негустого теста. Из нее нужно сделать компресс, который менять каждые два часа. Применять до тех пор, пока боль не уйдет полностью.
Активированный уголь
Измельчить таблетки так, чтобы получилось 125 г порошка. Смешать его с 1 ст.л. льняных семечек. Залить все это теплой водой так, чтобы получилось кремообразное средство. Наложить на больное место, сверху обернуть фольгой и мягкой тканью. Делать так каждый день на ночь до тех пор, пока боль полностью не уйдет.

Ванны с травами
Благотворное влияние оказывают теплые ванны, в которые добавлено розмариновое масло и крапивный отвар. Масло продается в аптеках или специализированных магазинах. Отвар готовится по рецепту: 8 ст.л. измельченного растения залить 3 л воды. Вскипятить, убрать с плиты и дать настояться. Пораженные места опускать в теплую ванну примерно на 15 минут. Курс лечения – 20-25 ванн.
Важно! И лекарственные препараты, и средства народной медицины необходимо использовать только под контролем врача. .
Урикодепрессивные препараты и анальгетики длительное и краткосрочное лечение
Для устойчивого воздействия на подагру назначают урикодепрессивные средства, для купирования боли при обострении — средства симптоматического воздействия. Первые используются пациентам и после шестидесятилетнего возраста, даже если они имеют недостаточность почек, печени. Для купирования боли назначают анальгетики – разовая терапия.
- Аллопуринол – действенное средство, курс лечения — иногда до полугода. Лекарство в таблетках принимают в 100 мг, увеличивая количество до 300. Аллопуринол – препарат длительного устойчивого действия.
- Препарат Ибупрофен обладает болеутоляющими, противовоспалительными, жаропонижающими свойствами. Предотвращает синтез арахидоновой кислоты, вырабатывающей простагландины, создающие лихорадочное состояние, боль, воспаление. Препарат принимают от 200 до 400 мг трижды в день. Используют для угнетения подагрической атаки. В паузах между приступами принимают Аллопуринол.
- Тиопуринол – лекарство в таблетках, имеющее то же действие, что Аллопуринол, но с лучшей переносимостью. Снижает уровень гиперурикемии, принимается по 250-500 мг в день. Тормозит синтез пуринов.
- Для купирования острой боли во время приступа принимают Нимесил. Средство в виде таблеток принимают по 100 мг дважды в течение суток. После снятия боли курс прекращают, назначают препараты длительного действия. Нимесил не рекомендуется принимать более недели.
- Оротовая кислота – вещество с хорошими показателями снижения урикемии без повышения урикурии – содержание мочекислот в крови уменьшается, в моче не увеличивается образование мочекислых солей. Оротовую кислоту назначают 2-5 мг, препарат легко переносится, используется для длительной терапии.
- При обострении подагры стоит смазывать поражённые места ног препаратом Найз в форме геля.
Существуют медикаменты, снижающие уровень соединений мочевой кислоты, одновременно играют роль мочегонного средства
Препарат Цистон стоит принимать осторожно, если почки не справляются с активным удалением мочи. Цистон угнетает синтез пуринов, выводит их из крови в мочу
При отсутствии септического артрита внутрисуставно, периартикулярно вводят Дипроспан. Средство относится к глюкокортикоидам, вводится в область стопы дозировано 1 — 2 мл, в зависимости от остроты боли.
Многие врачи не советуют использовать Аспирин для лечения, хоть ацетилсалициловая кислота действует разрушительно на мочекислые соли. Принимать одновременно Аспирин и другие сильнодействующие вещества совместно нельзя!
Лечение подагры при обострении
Приступ острой подагры развивается постепенно, выражаясь в нарастающей боли, которая за несколько часов становится невыносимой. Ткани вокруг сустава отекают, краснеет и натягивается кожа, поднимается температура. Естественно, что главный вопрос, который интересует больного при обострении подагры, как снять приступ?
Первая помощь при подагре, а именно, при ее обострении заключается в обеспечении полного покоя пораженного сустава. К больному месту можно приложить на несколько минут лед, завернутый в ткань. В некоторых случаях, наоборот, состояние больного помогает облегчить «сухое тепло». Можно наложить компресс из раствора Димексида с новокаином, на ранних стадиях это действенное средство от подагры.
При обострении подагры нужно как можно скорее начать принимать НПВС
Для купирования боли назначают нестероидные противовоспалительные средства (НПВС), такие как Диклофенак, Напроксен, Индометацин.
Важно знать: чем раньше начат прием НПВС при приступе подагры, тем скорее удается снять боль. .
Препараты применяют в инъекционной или в таблетированной форме, при атаках подагры мази для лечения не дадут ожидаемого эффекта.
Кроме нестероидных противовоспалительных препаратов уменьшить болевой синдром поможет эффективное лекарство от подагры Колхицин. Колхицин – препарат растительного происхождения, алкалоид, получаемый из корневищ безвременника осеннего, в больших дозах токсичен – суточная доза не должна превышать 6-8 мг. Колхицин не является обезболивающим средством, таким как НПВС. Его задача состоит в том, чтобы блокировать процессы, которые вызывают отеки, воспаление и другие симптомы подагры, тем самым улучшая состояние больного. Подробнее о препарате смотрите в видео:
https://youtube.com/watch?v=4s2O6pQFxuc
Если же Колхицин и НПВС окажутся бессильны, больному назначают гормональные препараты – глюкокортикоиды в виде инъекций. Например, Метилпреднизолон или Бетаметазон – эффективные препараты от подагры из этой группы медикаментов, способные быстро снять воспаление в суставной сумке и уменьшить боль. Антибиотики при подагре не эффективны, так как этиология заболевания носит неинфекционный характер.
Эффективность применения нимесулида для купирования болевого синдрома у пациентов с подагрой
Эффективность и профиль безопасности нимесулида при подагрическом воспалении на сегодня достаточно хорошо изучены
При этом значительное внимание было уделено изучению соответствующих фармакотерапевтических особенностей различных форм выпуска препарата, в частности таблетированной и гранулированной, а также сравнению эффективности препаратов нимесулида с диклофенаком.
Проведено открытое контролируемое исследование, направленное на изучение эффективности и профиля безопасности гранулированной формы нимесулида при остром и хроническом подагрическом артрите, в котором приняли участие 56 пациентов с подагрическим артритом различной степени тяжести [4]. В ходе исследования длительность применения нимесулида определялась на основе изменений клинических проявлений заболевания.
Согласно результатам исследования отмечено быстрое наступления эффекта при применении нимесулида. Так, уже на 5-й день терапии показано уменьшение выраженности воспалительных явлений и болевого синдрома не менее чем в 2 раза. А к 14-му дню у всех пациентов с острым приступом подагрического артрита и, что примечательно, к 21-му дню у всех больных с хроническим артритом отмечено полное купирование болевого синдрома [5].
Сегодня доступны результаты рандомизированного контролируемого исследования, цель которого — сравнить скорость развития противовоспалительного и анальгезивного эффекта различных НПВП при подагре, а также сравнить различные формы выпуска нимесулида. В частности, в ходе исследования изучали показатели эффективности нимесулида и диклофенака натрия у пациентов с подагрическим артритом, а также различные формы выпуска нимесулида — гранулированная (Нимесил) и таблетированная [6]. В исследовании участвовали 90 пациентов с подагрическим артритом, которые были рандомизированы на три равные группы. Пациенты 1-й группы получали гранулированный нимесулид (Нимесил) в саше по 100 мг 2 раза в сутки, 2-й — таблетированный нимесулид также по 100 мг 2 раза в сутки, 3-й — диклофенак — по 75 мг 2 раза в сутки.
Результаты сравнения скорости наступления анальгезирующего эффекта по прошествии первых 3 ч после применения того или иного НПВП свидетельствовали о том, что в целом действие различных форм выпуска нимесулида наступало раньше, чем диклофенака. Кроме того, пациенты, принимавшие гранулированный нимесулид, отметили снижение выраженности болевого синдрома уже на 20-й минуте. На 40-й минуте большинство участников, а через 1 и 3 ч все пациенты, принимавшие гранулированный нимесулид, отмечали снижение выраженности боли. Во 2-й группе примерно 30% пациентов отметили снижение выраженности боли к концу 1-го часа и примерно 65% — через 3 ч. Для пациентов 3-й группы зафиксировано уменьшение выраженности боли только к 3-му часу. При этом достоверное снижение выраженности болевого синдрома по ВАШ к концу 1-го часа отмечено только для пациентов, применявших гранулированную форму нимесулида. Таким образом, в течение первых 3 ч после приема 1-й дозы наиболее значимая положительная динамика отмечалась у пациентов, принимавших гранулированную форму нимесулида (Нимесил).
Но на этом исследование и наблюдение за состоянием здоровья пациентов не были завершены. Последующая оценка динамики болевого синдрома проводилась еще в течение 7 дней, результаты которой также свидетельствовали о значительных различиях в группах пациентов, принимавших различные формы нимесулида и диклофенак. В частности, отличия наблюдались при сравнении выраженности боли по ВАШ, индекса припухлости и суставного индекса. Таким образом, по прошествии 7 дней терапии приступ подагрического артрита был купирован у 24 (80%) пациентов, принимавших гранулированный нимесулид, у 11 (36%) пациентов, принимавших таблетированный нимесулид, и у 4 (13%) — принимавших диклофенак.
Таким образом, в данном исследовании продемонстрирована более высокая эффективность применения у пациентов нимесулида по сравнению с диклофенаком натрия; а сравнение гранулированной формы нимесулида с таблетированной показало превосходство первой. Кроме того, следует отметить, что положительная динамика, характерная для гранулированной формы нимесулида, прослеживалась и у пациентов, страдающих от подагрического артрита, поразившего уже несколько суставов, и на фоне отсутствия эффекта других применяемых ранее НПВП. При этом только при применении гранулированной формы нимесулида анальгезирующий эффект отмечался у большинства больных уже в течение 1-го часа.
Диетотерапия при подагре
Действие лекарств будет более быстрым, а результат – стойким, если пациент, страдающий подагрой, придерживается правильного питания. Этот момент очень важен и его нельзя упускать из виду.
Первое, что нужно сделать при обострении болезни – исключить из рациона все мясные и субпродукты. Это белок, который способствует выработке мочевой кислоты, если плохо усваивается организмом. Диета при подагре подразумевает, что под запрет попадают:
- Любые консервы и копчености;
- Жареная рыба;
- Бобовые – чечевица, горох, фасоль;
- Мясные и грибные бульоны;
- Пряности;
- Сыры с острым или соленым вкусом;
- Кофе и черный чай;
- Алкогольные напитки, особенно вино и пиво;
- Кондитерские изделия и шоколад.
Витамины нужны в этот период в большом количестве, потому нужно употреблять как можно больше отварных или свежих овощей и фруктов, ограничить нужно только употребление капусты любых сортов, сельдерея, болгарского перца, редиса и редьки. В любых количествах будут полезны ягоды и орехи.
Сладости разрешены только в виде джема, варенья или зефира, если конфеты – то без шоколада. Что касается молочных продуктов, то позволены кефир, творог, сметана, простокваша, несоленые и нежирные сыры.
Если принимались длительное время ибупрофен, индометацин, диклофенак, найз или мелоксикам, сильно страдает слизистая желудка и кишечника. Защитить ее может молоко, но не цельное. Лучше использовать его в разбавленном виде как основу для вязких каш и киселей. Могут включаться в рацион любые крупы и макаронные изделия.
Отзывы подтверждают, соблюдение диеты усиливает эффект медикаментозного лечения, помогает почувствовать себя лучше и предотвратить новые приступы подагры. Соблюдать диету нужно постоянно, особенно что касается употребления фруктов, овощей и молочных продуктов.
Если приступ миновал, можно иногда добавлять в меню немного мяса. Но оно должно быть отварным или запеченным, только нежирных сортов – филе птицы, телятина.
Отличаются ли признаки подагры у мужчин и у женщин
Симптоматика заболевания одинакова как для мужчин, так и для женщин. Главным ключевым отличием является периодичность и возрастной порог. Медиками установлено, что мужское население имеет данный недуг гораздо чаще, чем женское.
Проявление заболевания у мужчин начинается уже к 40 годам, женщинам же подагра свойственна лишь к 60 годам. Такое отличие обусловлено тем, что мужчины более склонны к употреблению алкоголя, а зачастую и злоупотребления, имея проблемы с почками в более раннем возрасте.
Женщины же, следящие за своим здоровьем, имеют подагру только в старости, когда в организме начинают происходить необратимые процессы.
Признаки подагры у мужчин, которые ведут малоактивный способ жизни и не следящие за своим здоровьем, начинают проявляться уже в 35-40 лет, в зависимости от состояния организма.
Диагностика подагры
Внешние проявления подагры – отеки, опухания – врач обнаруживает уже при осмотре. Во время опроса выясняется наличие у пациента признаков заболевания.
Наиболее точным критерием для диагностики подагры является выявление путем микроскопического исследования урата натрия в тофусе или синовиальной жидкости. Тофус – это отложение кристаллов в мягких тканях мочевой кислоты: они откладываются в виде узелков. Эластичную густую массу, которая заполняет полость суставов, называют синовиальной жидкостью.
Существуют и другие признаки подагры, которые являются очень важными в процессе установления диагноза.
гиперурикемиялейкоцитов
Важно отличить подагру от других недугов со схожими симптомами. Так, иногда подагру принимают за ревматоидный или травматический артрит
Санаторное лечение
Основная задача санаторно-курортного лечения подагрического артрита состоит в понижении уровня мочевой кислоты в крови. Оно включает терапию щелочными водами, грязелечение, бальнеотерапию. Комплексное лечение подагры в санаториях хотя бы пару раз в год позволяет добиться стойкой ремиссии.
Питьевое лечение заключается в приеме минеральных вод гидрокарбонатного либо сульфатно-гидрокарбонатного состава. Молекулы воды быстро всасываются, мобилизуют обменные процессы и вскорости выводятся из организма, обеспечивая последнему своеобразную мойку. Ощелачивание крови повышает растворимость мочевой кислоты и способствует более скорому ее выходу из организма.
Грязелечение при терапии подагрического артрита применяют с целью улучшить кровообращение в пораженных тканях, целебная грязь снимает воспаление, отеки.
При своевременном и регулярном приеме грязевых процедур удается остановить процесс деформации сустава, восстановить его подвижность. Для процедуры грязи подогревают, делают аппликации на больное место, прикрывают целлофаном и укутывают полотенцем на полчаса, затем смывают теплой водой. Можно использовать и другой способ – подогретую грязь кладут в целлофановый пакет и помещают туда кисть, если подагра на руках. Как лечить в этом случае? Следует подержать руку в пакете 20-30 минут, затем промыть теплой водой и укутать еще на полчаса в теплое полотенце.
Грязелечение улучшает кровообращение в пораженных тканях и снимает отек
Помимо грязелечения курортно-санаторное лечение предлагает больным подагрическим артритом бальнеотерапию. Она представляет собой прием сероводородных, радоновых, хлоридно-натриевых ванн. Бальнеотерапия улучшает микроциркуляцию крови, тем самым повышает обеспечение питательными веществами тканей и синовиальной оболочки больного сустава. Под действием минеральных ванн улучшается работа почек, увеличивается образование мочи, что в свою очередь способствует лучшему выведению солей мочевой кислоты.
Кроме минеральных ванн используются ванночки и компрессы с Бишофитом. Бишофит – активное натуральное вещество, природный «рассол» с высоким содержанием кальция, натрия, железа, йода, калия и других микроэлементов. Процедуры с Бишофитом помогают унять боль, снять воспаление и отеки.
Первый вопрос, который задает больной с диагнозом подагра, излечима ли эта болезнь.
Прогноз при подагре при адекватном лечении относительно благоприятный, но исход лечения во многом зависит от самого больного.
И чтобы с успехом преодолеть эту болезнь нужно не только соблюдать все назначения врача, необходимо изменить свой образ жизни (отказаться от алкоголя, курения, правильно питаться) и в этом, конечно, важна поддержка родных и близких заболевшего человека.
УСТРАНЕНИЕ ПРИСТУПА
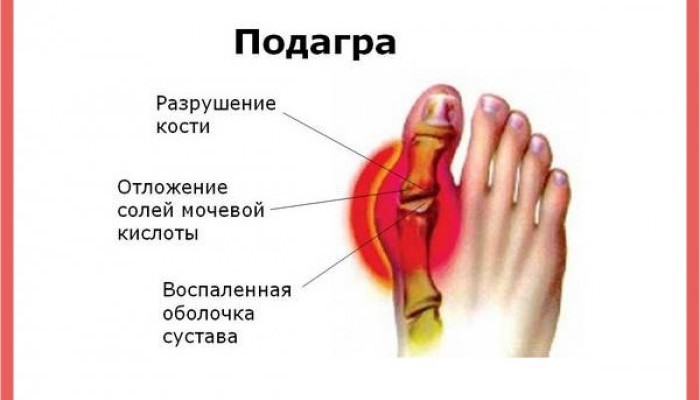
Лекарства от подагры можно разделить на две большие группы. К первой относятся препараты, способные профилактировать обострения болезни за счет снижения уровня мочевой кислоты в крови. Другие таблетки от подагры предназначены для лечения симптомов обострения.
Суставная атака при подагре возникает внезапно, на ногах или руках воспаляются суставы, что приводит к появлению острых, порой нестерпимых болей. Причины подобного явления – отложение солей мочевой кислоты в полости сустава.
В этот момент наиболее рациональным является использование противовоспалительных препаратов. Современным медицинским сообществом признаны эффективными следующие таблетки при подагре:
- Колхицин – цитостатический препарат, останавливающий воспаление.
- Нестероидные противовоспалительные препараты.
Использование других средств в остром приступе суставной подагрической атаки не показало достоверной эффективности.
КОЛХИЦИН
Одним из самых лучших лекарств при подагре в странах Европы и Америки признан препарат колхицин. Средство используется исключительно в остром периоде болезни и не применяется в периоде ремиссии.
Это лекарство от подагры оказывает следующие эффекты на организм:
- Уменьшает интенсивность воспалительной реакции за счет подавления синтеза иммунных клеток.
- Стабилизирует клеточные мембраны нейтрофилов – важных воспалительных клеток крови.
- Нарушает нервную передачу, за счет чего уменьшается интенсивность боли.
- Обладает противовоспалительным эффектом.
Колхицин показан при остром подагрическом приступе, а также при других системных заболеваниях (амилоидоз, системная склеродермия, болезнь Бехчета).
Такое лекарство от подагры, как Колхицин, не следует принимать людям с заболеваниями желудочно-кишечного тракта, болезнями крови, печеночной и почечной недостаточности, при наличии гнойных инфекций и во время беременности.
Колхицин может вызывать следующие побочные эффекты:
- Тошнота, рвота, диарея.
- Подавление деления клеток крови.
- Выпадение волос.
- Нарушение функции печени и почек.
- Депрессия.
- Кожное раздражение.
- Подавление всасывания продуктов в кишечнике.
При возникновении любого из подобных эффектов следует заменить препарат на альтернативный.
Колхицин – лучшее обезболивающее при подагре. К сожалению, препарат не продается в аптеках Российской Федерации. Многие пациенты с подагрой находят возможности купить это средство в странах ближнего зарубежья.
Если у пациента нет возможности достать такое лекарство при подагре, как Колхицин, то следует рассмотреть необходимость в использовании нестероидных противовоспалительных препаратов.
НПВП
Медикаментозное лечение подагры в острой стадии допускает возможность использования нестероидных противовоспалительных препаратов. Лечить суставную атаку можно следующими препаратами этой группы:
- Ибупрофен.
- Диклофенак.
- Нимесулид.
- Мелоксикам.
- Эторикоксиб.
- Целекоксиб.
Принимать перечисленные средства следует только в острый период. Вне приступа суставной боли лекарства не приносят никакой пользы.
Одним из самых популярных НПВП от подагры является ибупрофен. Это лекарство является неселективным противовоспалительным средством.
Ибупрофен угнетает не только фермент, ответственный за производство воспалительных веществ, но и защитные вещества слизистой желудка. Поэтому при использовании ибупрофена часто возникают побочные эффекты в виде болей в животе и язв слизистой оболочки желудка. Такое свойство приводит к необходимости принимать вместе с НПВП лекарства, защищающие слизистую оболочку желудка – омепразол, лансопразол, эзомепразол.
Новые, селективные препараты в меньшей степени влияют на желудок, нежели ибупрофен. К таким средствам от подагры относятся нимесулид (Найз), мелоксикам, эторикоксиб, целекоксиб.
Положительным свойством нестероидных препаратов (включая ибупрофен) является возможность использования различных лекарственных форм. НПВП выпускаются в виде таблеток, уколов, гелей, свеч.
Наружные средства плохо помогают при суставных подагрических атаках на руках и ногах. А вот таблетки и уколы обладают выраженной клинической эффективностью. Исследования показали, что уколы ибупрофена и других НПВП имеют такое же влияние на желудок, как и таблетки.
Лечение запоздалых осложнений
Спустя годы, после первичного обострения подагры могут образоваться — тофусы, которые в основном безболезненны, но иногда увеличиваются в размерах и становятся причиной осложнения. Если своевременно заняться их лечением, которое требует комплексного подхода, они уменьшатся сами. Иногда их вскрытие может произойти самостоятельно, без всякого лечения.
Вскрывшиеся гранулемы обрабатывают антисептиком, для этих целей используют йодсодержащие средства, антибактериальные мази.
Самым тяжёлым осложнением подагры является – хроническая почечная недостаточность. Во избежание этого, рекомендовано обильное употребление жидкости и периодические внутривенные вливания (инфузии) ощелачивающих растворов.
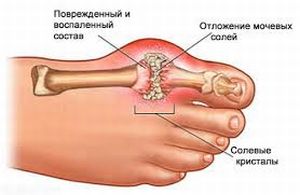 Эта мера предупреждает отложение уратных камней в лоханках органов печени. Для ощелачивания используют инфузии натрия, электролитные растворы, гидрокарбонат соды. Все эти средства должны использоваться под тщательным лабораторным наблюдением.
Эта мера предупреждает отложение уратных камней в лоханках органов печени. Для ощелачивания используют инфузии натрия, электролитные растворы, гидрокарбонат соды. Все эти средства должны использоваться под тщательным лабораторным наблюдением.
В процессе лабораторных исследований анализов мочи и крови оценивается наличие кислоты, а также количество уратов, выведенных с мочой. В связи с этим, в момент обострения, пациенты должны прибывать в стационарных условиях под наблюдением ревматолога.
Препараты, снижающие уровень мочевой кислоты длительного действия
Такие средства направлены на нормализацию метаболических процессов и снижение частоты приступов заболевания в будущем. В действительности этих медицинских препаратов не так много, точнее, их всего три. Рассмотрим особенности каждого из них.
1. Колхицин
Препарат растительного происхождения, представитель группы трополоновых алкалоидов. Изготавливается на основе безвременника осеннего и оказывает мощное обезболивающее действие, благодаря чему может использоваться при острых приступах недуга (о чем уже упоминалось выше).
Колхицин абсолютно безопасен. Большая часть лекарства впитывается кишечником, остальное распадается в печени и выходит с мочой. Во время приступов нужно принимать по одной таблетке (1 мг), еще через пару часов дозу необходимо повторить. В большинстве случаев этого хватает для устранения болей – улучшение наступает уже часа через три.
Также Колхицин используется непосредственно для лечения подагры, т. к. препятствует отложению солей и снижает активность миграции лейкоцитов в пораженной зоне. После обследования больному может назначаться большая доза Колхицина, но стоит помнить, что нельзя принимать больше десяти таблеток в день. Длительность курса определяется лечащим врачом индивидуально для каждого конкретного пациента. Также препарат используется с профилактической целью.
Есть у Колхицина и противопоказания – повышенная чувствительность, печеночная и почечная недостаточность. Прием препарата беременными должен проводиться исключительно под врачебным наблюдением.
Что касается побочных действий, то они зачастую возникают при превышении дозировки и включают в себя:
- диарею;
- лейкопению;
- нейропению;
- тошноту, рвоту;
- дефицит сперматозоидов;
- крапивницу, жжение и зуд кожи;
- дистрофию мышц.
Если появился хотя бы один из признаков, то от дальнейшего приема препарата нужно отказаться.
Видео – Колхицин при лечении подагры
https://youtube.com/watch?v=E1H1av9tPTY%3Fwmode%3Dtransparent
2. Аллопуринол
Эффективное средство при повышении концентрации мочевой кислоты и дальнейших осложнений, т. е. подагрического артрита. Выпускается в виде таблеток, которые следует принимать только по назначению врача.
При лечении подагры суточная доза не должна превышать 1-2 таблетки (100-200 мг); если заболевание средней тяжести, то доза может быть увеличена до 4-5 таблеток; если подагра проистекает тяжело, то возможен прием до 9 таблеток в сутки. То, насколько эффективно проистекает лечение, можно определить по анализу крови больного на предмет концентрации мочевой кислоты перед началом приема и после. Зачастую концентрация снижается уже спустя 24-48 часов после начала терапии.
Важная информация! Особенно осторожным во время курса следует быть пациентам, страдающим от сопутствующих заболеваний. На протяжении первых нескольких дней врач должен регулярно проверять состояние печени. Кроме того, если функции почек снизились, то дозу нужно уменьшить вдвое.
Во время лечения моча должна выделяться как минимум по 2 л в день. Особенность аллопуринола в том, что он не снижает болевой синдром, а значит, во время приступов его не нужно использовать. Зато препарат может прекратить появление таких приступов в будущем.
Аллопуринол противопоказан кормящим мамам и беременным.
Побочные действия следующие:
- брадикардия;
- крапивница;
- понос, тошнота и рвота;
- бессонница;
- отеки (случаются нечасто), уремия;
- стоматит;
- мигрени, головокружение;
- вялость, усталость;
- депрессии.
Если появился какой-то из симптомов, нужно немедленно прекратить курс и обратиться к врачу для назначения другого медицинского препарата.
3. Фулфлекс
Средство растительного происхождения, основными активными компонентами которого являются: мартиния душистая, можжевельник, таволга вязолистная, эвкалипт, березовая и ивовая кора, проч. Еще Фулфлекс богат рутином, витаминами Е и РР. Все составляющие натуральны, поэтому препарат абсолютно безопасен для здоровья.
Выпускается в виде крема для внешнего втирания и капсул. Курс лечения капсулами составляет 30 дней. Каждый день нужно принимать по одной капсуле во время приема пищи. Крем Фулфлекс нужно втирать в коленный сустав два раза в сутки. Крем хранится при температуре до +20°С в темном, недоступном для солнца месте.
Перед началом приема в обязательном порядке нужно проконсультироваться с врачом. Противопоказания такие же, как у предыдущих двух препаратов – кормление грудью и беременность. Что же касается побочных эффектов, то на сегодняшний день их не выявлено, отчего Фулфлекс и пользуется такой популярностью.
Видео – Фулфлекс при подагрическом артрите
https://youtube.com/watch?v=Di3Wii9TIYk%3Fwmode%3Dtransparent
