Анатомические и физиологические особенности при платибазии что это за патология
Если сфенобазилярный угол при данной патологии не превышает 160 градусов, жалобы со стороны пациента отсутствуют.
При третьей стадии заболевания, когда указанный угол ≥160º, могут иметь место неврологические расстройства.
Платибазия является разновидностью краниовертебральных аномалий. Она спровоцирована неправильным расположением черепной коробки по отношению к позвоночному столбу.
Рентгенография будет констатировать отсутствие воспалительных явлений в основной пазухе черепа – ее пневматизация сохраняется.
Нередко указанная аномалия сочетается с иными дефектами в строении черепа, артериальных сосудов, позвоночника.
Профилактика платибазии краниовертебрального перехода
Для минимизации риска развития указанного недуга, беременным женщинам следует придерживаться следующих рекомендаций:
- Полный отказ от вредных привычек.
- Исключение стрессовых ситуаций.
- Защита от инфицирования. При заражении тем или иным вирусным заболеванием нужно обратиться за консультацией к генетику. Прием любых препаратов следует согласовывать с доктором.
Мерами профилактики вторичной платибазии является:
- Контроль уровня витамина Д в организме.
- Своевременное лечение состояний, возникших вследствие травмирования позвонкового столба либо черепа.
- Контроль над состоянием костной ткани (профилактика остеомаляции) и паращитовидных желез.
Заболевания, выявляемые с помощью МРТ
Имеется ряд приобретенных и врожденных патологий, которые приводят к сужению пространства краниовертебрального перехода и постоянному или периодическому сдавливанию сосудов головного мозга.
Среди нарушений, выявляемых с помощью МРТ можно выделить:
- Проатлант – наличие рудиментарного костного отростка в затылочной зоне черепа. Патология имеет врожденный характер и связана с нарушением формирования соединительнотканного тяжа. Если у рудиментарного отростка отсутствует соединение с соседними костными структурами, то употребляют термин « свободный проатлант». Если рудимент имеет сращение с затылочным отверстием, то говорят о наличии околозатылочного отростка.
- Гипоплазия и аплазия атланта (первого шейного позвонка). Патология первого типа редко проявляется клинически и встречается у 5% населения. Проблему можно диагностировать при помощи МРТ или рентгенологического исследования. Аплазия атланта характерна для детей, проявляется компрессией верхнего отдела спинного мозга и участка нервного ствола. Заболевание протекает с яркой симптоматикой, которая со временем становится интенсивнее. Порок встречается у 1% населения.
- Ассимиляция атланта, или сращение затылочной кости с первым позвонком шейного отдела. Патология проявляется в одно- или двустороннем порядке. Ассимиляция встречается у пациентов старше 20 –летнего возраста и проявляется беспричинными головными болями, незначительными сенсорными нарушениями.
- Патология зубовидного отростка 2-го шейного позвонка (аксиса). Клинические признаки проблемы проявляются, когда зубовидный отросток представляет собой отдельный фрагмент, а не сращивается с аксисом.
- Платибазия, или плоское строение основания черепа. Клинические признаки проявляются только на последних стадиях уплощения. Проблема влечет за собой гипертензию и компрессию мозжечка.
- Базилярная импрессия – вдавливание основания черепа в полость.
- Аномалия Киммерле, связанная с наличием дополнительной дужки первого позвонка шейного отдела, которая сдавливает артерии. Характерными признаками нарушение сопровождается у 25% больных. Проявляется аномалия Киммерле потерей сознания или ишемическим инсультом.
- Аномалия Киари. Различают 4 типа патологии, которые различаются симптоматикой. Заключается в смещении мозжечка в сторону затылочного отверстия черепа.
- Синдром Клиппеля-Фейля – редкое заболевание врожденного характера. Проявляется недостаточным количеством шейных позвонков или их сращением. Синдром зачастую совмещается с другими пороками – волчьей пастью, дефектами прикуса, реже дополняется врожденной умственной отсталостью.
Не пропустите: Как часто и сколько раз в год можно делать МРТ?
Причины краниовертебральных аномалий
Врожденные аномалии краниовертебрального перехода возникают как результат нарушения эмбриогенеза при воздействии на плод вариабельных негативных факторов. К последним относят повышенный радиоактивный фон, внутриутробные инфекции, интоксикации при дисметаболических заболеваниях, профессиональных вредностях или зависимостях (наркомании, курении, алкоголизме) беременной. В ряде семей прослеживается значительно более высокая частота аномалий, чем в общем по популяции, что говорит в пользу наследственной передачи КВА, имеющей, вероятно, мультифакторный характер.
Приобретенные краниовертебральные аномалии могут формироваться в результате травм позвоночника в шейном отделе или черепно-мозговых травм, в том числе и родовых травм новорожденного. Кроме того, травмы часто служат триггером, провоцирующим клинические проявления ранее бессимптомно протекающей аномалии. Деформации краниовертебральной зоны возможны вследствие остеопороза, причиной которого могут выступать рахит, гиперпаратиреоз, деформирующий остеит, остеомаляция. Приобретенные краниовертебральные аномалии могут возникать в связи с разрушением костных структур краниовертебрального перехода при остеомиелите, опухолях костей, туберкулезе, актиномикозе, сифилисе.
Виды краниовертебральных аномалий
Проатлант — рудиментарный костный элемент в области затылочной кости. Врожденная патология, связанная с нарушением редуцирования соединительнотканного тяжа, образующегося с вентральной стороны позвонков в ходе онтогенеза. При отсутствии сращений рудиментарного элемента с окружающими костными структурами говорят о свободном проатланте. При его слиянии с передним краем большого затылочного отверстия употребляют термин «третий мыщелок», при срастании с задним краем — термин «околозатылочный отросток».
Гипоплазия и аплазия задней дуги атланта. В первом случае клинические проявления отсутствуют, порок диагностируется рентгенологически. Аномалия встречается у 5-9% населения. Во втором случае в детском возрасте или пубертате возникает сдавление дистальной части ствола и верхних отделов спинного мозга. Характерно быстрое усугубление симптоматики. Встречаемость порока составляет 0,5-1%.
Ассимиляция атланта — сращение 1-го шейного позвонка и затылочной кости. Может быть полным и неполным, одно- и двусторонним. Частота аномалии не превышает 2%. Ассимиляция атланта манифестирует клинически после 20-летнего возраста головными болями с вегетативной симптоматикой. Возможен ликворно-гипертензионный синдром, легкие диссоциированные сенсорные нарушения, расстройства функции нижних черепно-мозговых нервов.
Аномалии зубовидного отростка по различным данным встречаются у 0,5-9% населения. Включают гипо- и аплазию, а также гипертрофию отростка, которые протекают без клинических проявлений. Неврологическая симптоматика возникает в случаях, когда зубовидный отросток не сращен с аксисом, а формирует отдельную зубовидную кость. В таких условиях отмечается хронический атланто-аксиальный подвывих, возможна компрессия проксимальных отделов спинного мозга.
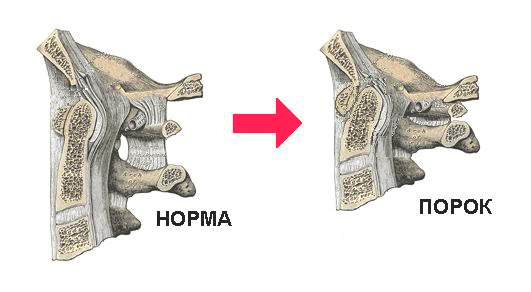
Платибазия — уплощение основания черепной коробки. Клинически платибазия проявляется только при III степени уплощения, сопровождающейся существенным уменьшением размеров задней черепной ямки, влекущим за собой внутричерепную гипертензию, сдавление мозжечка и IX-XII пар черепных нервов.
Базилярная импрессия — вдавление основания черепа в его полость. В популяции встречается с частотой 1-2%. При базилярной импрессии симптомы, обусловленные уменьшением задней черепной ямки, сочетаются с признаками сдавления спинальных корешков первых шейных сегментов. В этих сегментах возможно возникновение компрессионной миелопатии с центральным тетрапарезом. Крайняя выраженность аномалии (вворачивание основания внутрь полости черепа) носит название конвексобазия.
Аномалия Киммерли связана с наличием дополнительной дужки атланта, ограничивающей позвоночную артерию. Аномалия Киммерли бывает полная и неполная, одно- и двусторонняя. Клинически значима лишь у четверти носителей порока. Проявляется синдромом позвоночной артерии, обмороками, ТИА, в тяжелых случаях вероятен ишемический инсульт.
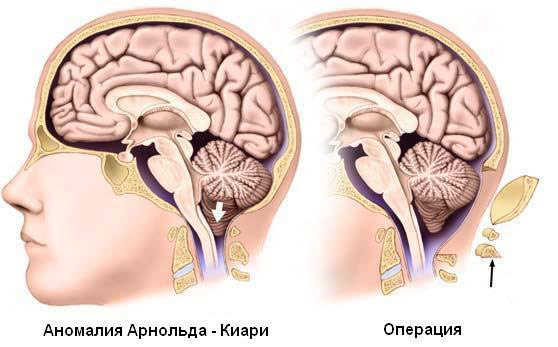
Аномалия Киари — врожденный порок развития, при котором часть структур задней черепной ямки пролабирует в затылочное отверстие. У 80% пациентов имеется сирингомиелия. Выделяют 4 типа аномалии Киари, которые отличаются возрастом дебюта и клинической симптоматикой.
Синдром Клиппеля-Фейля — редкая врожденная аномалия (частота 0,2-0,8%) в виде уменьшения числа шейных позвонков и/или их сращении. Может иметь наследственный или спорадический характер. Синдром Клиппеля-Фейля часто сочетается с др. пороками развития (расщеплением позвоночника, полидактилией, волчьей пастью, аномалиями зубов, врожденными пороками сердца и т. п.). Характерна возникающая еще в раннем детстве мышечная слабость с исходом в парезы. В ряде случаев наблюдаются врожденная гидроцефалия и олигофрения.
Лечение краниовертебральных аномалий
Пациенты с аномалиями краниовертебрального перехода должны соблюдать ряд предосторожностей, чтобы не спровоцировать и не усугубить клинические проявления аномалии. Не желательны резкие наклоны и повороты головы, стойки на голове, кувырки, занятия травматичным спортом и форсированные нагрузки
Наблюдение субклинических форм КВА и базисная терапия при умеренных проявлениях осуществляется неврологом. Традиционно основу базисного лечения составляют ноотропные, нейротрофические и вазоактивные фармпрепараты, хотя их эффективность при краниовертебральных аномалиях не доказана.
При выраженных клинических проявлениях решается вопрос о возможности нейрохирургической коррекции порока. Показаниями к хирургическому лечению являются симптомы компрессии ствола, мозжечка или спинного мозга, нарушение церебрального кровообращения. При базилярной импрессии и аномалии Киари проводится краниовертебральная декомпрессия, при аномалии Киммерли — резекция дополнительной дужки атланта, при ассимиляции атланта — ламинэктомия для декомпрессии спинного мозга и стабилизация позвоночника при помощи спондилодеза, при синдроме Клиппеля-Фейля — операция цервикализации.
Комментарий
Предложенная нашему вниманию работа посвящена актуальной проблеме — исследованию объемных соотношений структур краниовертебрального перехода, ликвородинамических и гемодинамических особенностей данной области при аномалии Киари I и II типа в дооперационном и послеоперационном периодах.
Аномалия Киари является широко распространенным заболеванием, в значительной части случаев требующим нейрохирургического лечения. Тем не менее сведения о глубинных патофизиологических механизмах клинико-неврологических нарушений при данной мальформации остается не до конца изученной
Эти факторы обусловливают научно-практическую важность изложенных в статье наблюдений.
В исследование были включены 35 пациентов с аномалией Киари. У больных проводилась регистрация венозного кровотока в прямом синусе мозга на ортостоле в положении от +90° до –30° наклона (оригинальная авторская методика). Было выявлено, что в дооперационном периоде для больных с аномалией Киари характерны умеренно или значительно повышенная церебровенозная ортостатическая реактивность (ЦВОР) (гиперреактивность), либо отсутствие изменений при ортостатической нагрузке (ареактивность). Установлено, что после хирургического лечения (декомпрессия краниовертебрального перехода и пластика ТМО) отмечается нормализация ЦВОР, чаще всего характеризующаяся нормореактивностью (63% случаев). После оперативного лечения также отмечается нормализация скорости кровотока в прямом синусе мозга.
Рассмотренный авторами материал и сделанные ими выводы позволяют не только объективизировать результат нейрохирургического лечения, но и выявить ведущий патофизиологический механизм, обусловливающий характер нарушений при аномалии Киари. По нашему мнению, введение в алгоритм дооперационного обследования неинвазивных ультразвуковых методов оценки состояния краниовертебрального перехода целесообразно и позволит улучшить ранние и отсроченные результаты операций, а также конкретизировать показания к их проведению, что особенно актуально для аномалии Киари, не сочетающейся с гидроцефалией или сирингомиелией.
Следует отметить, что измерение скорости кровотока в прямом синусе может производиться не только периоперационно, но и интраоперационно. Существуют отечественные и зарубежные работы, показывающие связь между выявленными при операции изменениями данных параметров и тактикой оперативного вмешательства (только декомпрессия краниовертебрального перехода, либо ее сочетание с пластикой ТМО). Данные исследования могут стать логичным продолжением работы, описанной в настоящей статье.
А.О. Гуща (Москва)
Лечение врожденной и приобретенной платибазии нужна ли операция
Хирургическое вмешательство при данной патологии необходимо при наличии ярко выраженной симптоматики, которая возникла на фоне сочетания платибазии с иными аномалиями краниовертебрального перехода.
Суть нейрохирургической операции заключается в удалении костных фрагментов, что обеспечит снижение давления на мозжечок и ствол костного мозга.
Если платибазия проявляет себя в незначительной степени, лечебные мероприятия заключаются в следующем:
- Гимнастические упражнения для шейной секции позвонкового столба.
- Применение ортопедической подушки во время сна.
- Массаж шейной зоны.
- Отказ от акробатических видов спорта.
- Лимитирование времени пребывания перед телевизором либо за ноутбуком.
Если общая картина дополняется признаками вегетососудистой дистонии, пациенту назначают медикаментозную терапию, включающую ацеталомизид с калием, а также раствор магния сульфата (25-процентный).
При изолированных формах платибазии лечение не требуется.
Симптомы платибазии краниовертебрального перехода как определить патологию
Как уже указывалось выше, рассматриваемая аномалия дает о себе знать только на третьей стадии развития. Вследствие того, что черепно-позвоночный угол практически сглаживается, черепная ямка становится менее объемной, что оказывает определенное давление на мозговую жидкость и вещество.
Это провоцирует следующие жалобы:
- Интенсивные и постоянные боли в голове, которые при наличии в анамнезе также базилярной импрессии концентрируются в области затылка. Боль носит распирающий характер
- Чувство тяжести в глазах.
- Тошнота и рвота при мигренях.
- Сбои в сердечном ритме.
- Повышенное потовыделение.
- Изменения в артериальном давлении.
- Сложности в удержании равновесия при ходьбе, нарушения мелкой моторики – признаки вовлечения в дегенеративный процесс мозжечка.
- Ухудшение слуха и голоса, трудности при глотании – свидетельствует о сдавливании гортанных и слуховых нервных корешков.
Если внутричерепное давление повышается в значительной мере, имеют место быть неконтролируемые подергивания мимических мышц; уголки губ и глаз опускаются; развивается нистагм.
Визуально рассматриваемый недуг на запущенных стадиях проявляет себя следующим образом:
- Шея выглядит укороченной. В некоторых случаях отмечается кривошея.
- Мочки ушей находятся на разных уровнях.
- Пациент неспособен выполнять полноценные движения головой.
- Прослеживается некая асимметричность в структуре лица.
Диагностика и дифференциальная диагностика платибазии
Диагностика рассматриваемого дефекта состоит из нескольких мероприятий.
1. Беседа с доктором, в ходе которой уточняются следующие моменты:
- Жалобы в отношении головных болей, слабости в руках и т.п.
- Анализ качества питания пациента в детстве.
2. Осмотр невролога
Необходим для выявления неврологических расстройств.
Подобная процедура будет результативной в том случае, если платибазия сочетается с базилярной импрессией.
3. Рентгенологическое исследование
Наиболее показательный метод диагностики указанной аномалии.
Снимок обязательно делают в боковой и прямой проекциях. Это позволяет выполнить исчисления черепно-позвоночного угла.
Определение положения второго шейного позвонка по отношению к линии Чемберлена – главный момент при дифференциации платибазии от базилярной импрессии.
4. КТ и МРТ головного мозга
5. Рентген или КТ шейной секции позвоночника
Последние две процедуры проводят в том случае, когда установить точный диагноз проблематично, и требуются дополнительные сведения.
В силу того, что указанное отклонение в структуре черепа зачастую имеет бессимптомное течение, выявляют его в ряде случаев совершенно случайно.
Порядок проведения
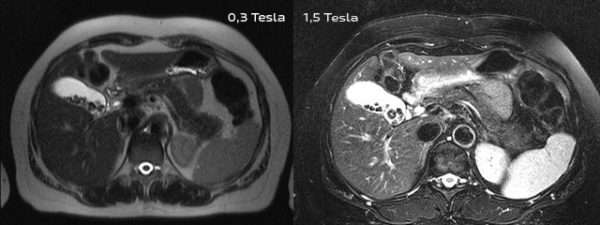
Что такое МРТ краниовертебрального перехода? Принцип исследования основан на взаимодействии электромагнитных волн с атомами водорода в живых тканях. Для проведения сканирования краниовертебрального перехода используются томографы открытого и закрытого типа. Необходимо учитывать, что первый тип аппаратов выдает менее точные снимки, так как мощность их излучения невысокая – до 1,5 Тл.
Закрытые томографы по внешнему виду напоминают полую капсулу, внутри которой располагается подвижный стол. Аппараты открытого типа имеют пустое пространство по бокам и визуально напоминают вертикальную рентгеновскую установку.
Если у пациента не имеется боязни замкнутого пространства, то процедуру ему рекомендуют проходить в томографе капсульного типа. Перед сканированием больного укладывают на подвижную кушетку. Исследование длится до 30 минут. В течение этого времени пациент должен находиться в неподвижном положении, так как в противном случае будут искажены результаты томографии.
Не пропустите: УЗИ шейного отдела, поясничного и грудного отдела позвоночника
После окончания сканирования больному на руки отдают результаты обследования в распечатанном виде и на диске. Самостоятельно расшифровать снимки человек без медицинского образования не сможет. Результаты МРТ передают лечащему врачу, который диагностирует заболевание и составляет оптимальную схему лечения.
Существует возможность получения второго мнения, если пациент сомневается в правильности диагноза, поставленного специалистом. Больной может отослать данные, сохранившиеся на диске, другому врачу по интернету. Онлайн-расшифровка результатов занимает от 3 часов до суток, в зависимости от особенностей патологии.
«Если вам говорят, что вылечить спину и суставы после 50 лет невозможно, знайте — это не правда!» — Мирахмедова Аида Хамидовна, ревматолог высшей категории, кандидат медицинских наук. Подробнее>>
Причины возникновения первичной и вторичной платибазии
Рассматриваемый недуг зачастую имеет врожденную природу — дегенеративный процесс связан с неправильным развитием костной ткани черепа и позвонкового столба.
Первичную платибазию нередко сопровождает болезнь Дауна, а также мукополисахаридоз.
На подобные погрешности развития в эмбриональном периоде могут повлиять несколько негативных явлений:
- Генетический анамнез. Наличие указанной аномалии у ближайших родственников значительно повышает риск появления идентичной патологии у ребенка.
- Проживание будущей мамы в экологически неблагоприятных регионах, а также радиоактивное воздействие.
- Постоянное пребывание беременной в стрессовых ситуациях.
- Инфицирование женщины, вынашивающей ребенка вирусом герпеса, сифилиса, краснухи, токсоплазмоза и т.д.
- Серьезные гормональные нарушения во время беременности, что могут развиться на фоне сахарного диабета, гипотиреоза.
- Чрезмерные физические нагрузки.
- Злоупотребление алкогольными напитками, табакокурение, наркомания.
В ряде случаев, при врожденной платибазии медики также диагностируют болезнь Киари, остеохондропатию, базилярную импрессию.
Приобретенная форма указанной патологии в медицинской практике встречается намного реже.
Спровоцировать ее могут болезни, связанные с поражением костной ткани:
- Костная дисплазия.
- Дефицит витамина Д в организме. У маленьких пациентов подобное состояние приводит к появлению рахита, у взрослых – остеопороза.
- Остеомиелит, что характеризуется развитием гнойных процессов в костной ткани.
- Обширная «утечка» кальция из кости вследствие патологий паращитовидных желез.
При диагностировании приобретенной (вторичной) платибазии, врачи нередко выявляют также у пациента базилярную импрессию.
МР-признаки заболеваний
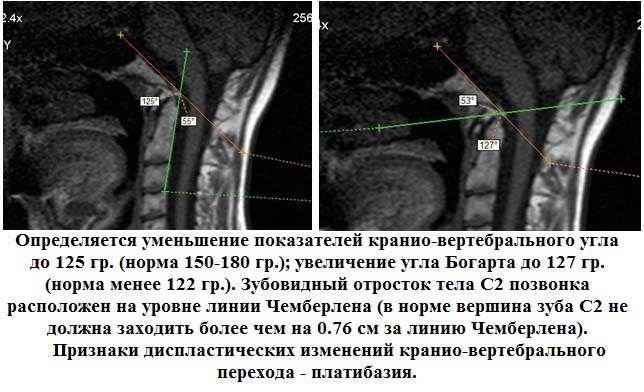
Частое нарушение, выявляемое при сканировании краниовертебрального перехода – платибазия. При патологии на томографии отмечается: уменьшение краниовертебрального угла до 120-125 градусов (при норме в 150-180 градусов) и увеличение угла Богарта до 130 градусов (при норме менее 122 градусов). Отросток второго шейного позвонка располагается на уровне отметки Чемберлена (в норме должен заходить за линию более, чем на 0,7 см).
При базилярной импрессии на снимках выявляется уменьшение краниовертебрального угла до 126 градусов, и увеличение показателя Богарта до 162 градусов. Зубовидный отросток второго шейного позвонка находится выше линии Чемберлена на 1,3 см.
Четко по снимкам МРТ визуализируется еще одно заболевание области краниовертебрального перехода – полное или частичное слияние атланта с затылочной костью. МРТ с контрастированием позволяет выявить наличие доброкачественных и раковых новообразований в структуре спинного мозга.
МРТ краниовертебрального перехода проводится по назначению специалиста или при желании пациента. Основные показания к процедуре – травмы затылочной части головы и шеи, частые головные боли, неврологические нарушения. Длительность сканирования составляет 15-20 минут. Желательно взять с собой на обследование результаты предыдущих диагностических мероприятий – рентгенографии, КТ или УЗИ. Эта информация будет необходима врачу для оценки развития патологии в динамике.
Ищите хорошего врача?
Запишитесь на прием к лучшиму ревматологу или ортопеду в вашем регионе.
295
Ортопед
59
Ревматолог
Бесплатно подберем вам врача за 10 минут.
МРТ краниовертебрального перехода — подробности о болезнях суставов на Diet4Health.ru
Поделитесь ссылкой и ваши друзья узнают, что вы все знаете о суставах и заботитесь о своем здоровье! Спасибо ツ
Диагностика краниовертебральных аномалий
Наряду с клиническим обследованием важное значение в диагностике имеет выполнение рентгенографии черепа и рентгенографии шейного отдела позвоночника. С целью визуализации мягкотканных структур краниовертебрального перехода назначают МРТ головного мозга и МРТ позвоночника в шейном отделе
Исследование выполняется в режимах Т1 и Т2, в сагитальной и аксиальной проекциях. По показаниям проводят МРТ сосудов головного мозга. При невозможности МРТ-обследования, а также для более точной визуализации костных образований краниовертебральной зоны, выполняют КТ позвоночника и КТ головного мозга.
Дополнительно проводят консультацию офтальмолога с офтальмоскопией (осмотром глазного дна), консультацию отоневролога с аудиометрией, непрямой отолитометрией. При необходимости исследуют стволовые вызванные потенциалы. Наличие синдрома позвоночной артерии является показанием к сосудистым исследованиям — РЭГ с функциональными пробами, УЗДГ экстракраниальных сосудов. Для выявления наследственной патологии проводится консультация генетика и генеалогический анализ.
